
ســــــــــــــــــــــــــــــــــــــــــــــــــــلامی
به گــــــــــــرمی نـــــــــــــفسهاتون..
محسن
فوق لیسانس مدیکال مایکولوژی
و ســـــــــــــاکن شهر تهـــــــــــــــــران
هـــــــــــــــــــــــــــــــــــــــــــــستم.
امیــــــــــــــــــــــــــــــــــــدوارم که
لحظـــــــــــــــــات خـــــــــوب و خوشی
را در وبـــــــلاگم سپـــــــــــــــری نمایید.
.
.
1388 دانشگاه علوم پزشکی قم - کارشناسی
1393 دانشگاه علوم پزشکی اصفهان - کارشناسی ارشد
........(_\.........
.../_)...) \........
../ (....(__)......
.(__)...oooO....
Oooo..............
.
گفتم غم تو دارم گفتا غمت سر آید گفتم که ماه من شو گفتا اگر برآید
گفتم ز مهرورزان رسم وفا بیاموز گفتا ز خوب رویان این کار کمتر آید
گفتم که بر خیالت راه نظر ببندم گفتا که شبرو است او، از راه دیگر آید
گفتم که بوی زلفت گمراه عالمم کرد گفتا اگر بدانی هم اوت رهبر آید
گفتم خوشا هوایی کز باد صبح خیزد گفتا خنک نسیمی کز کوی دلبر آید
گفتم که نوش لعلت ما را به آرزو کشت گفتا تو بندگی کن کو بنده پرور آید
گفتم دل رحیمت کی عزم صلح دارد گفتا مگوی با کس تا وقت آن درآید
گفتم زمان عشرت دیدی که چون سر آمد گفتا خموش حافظ کاین غصه هم سر آید
امروزه نشانگرهای تغذیه بر روی محصولات غذایی بیش از گذشته مشاهده میشود که در برخی موارد از سوی مصرف کنندگان مورد بی توجهی قرار میگیرد در حالیکه این برچسبها از اهمیت زیادی برخوردار است و سبک زندگی سالم را به مردم نشان میدهد.
به گزارش ایرنا، تغذیه مناسب، مهمترین عامل برای حفظ سلامتی انسانهاست و نیاز روزانه بدن به پروتئین، کربوهیدرات، چربی، ویتامینها و مواد معدنی را رفع می کند.
به اعتقاد کارشناسان تغذیه،کسب اطلاعات کافی در خصوص مواد مغذی و اصول تغذیه می تواند به افزایش سلامتی آحاد جامعه منجر شود.
این روزها کمتر کسی است که در هنگام خرید مواد مصرفی به ویژه اقلام خوراکی با جدولی به نام نشانگرهای تغذیه(چراغ راهنمای تغذیه) مواجه نشود که اطلاعات مرتبط با محصول مصرفی را به سهولت در اختیار مصرف کننده قرار میدهد.
بر چسبهای رنگی، امکان انتخاب آگاهانه ماده غذایی را با توجه به محدودیت های احتمالی در انتخاب، در اختیار مصرف کنندگان قرار می دهد. هدف اصلی از اجرای این طرح اصلاح الگوی مصرف در جامعه و ارتقای سطح سلامت جامعه است.
با توجه به اهمیت این موضوع خبرنگار ایرنا با سعیده محمدی سرپرست واحد بهبود تغذیه معاونت بهداشتی دانشگاه علوم پزشکی زنجان گفت و گو کرده است.

سعیده محمدی
ایرنا : هم اکنون چه اطلاعاتی بر روی بستههای مواد خوراکی وجود دارد؟
مدتی است برچسب نشانگر رنگی تغذیه (چراغ راهنمای تغذیه) بر روی محصولات غذایی و آشامیدنی با مشارکت و همکاری سازمان غذا و دارو و صاحبان صنایع غذایی و آشامیدنی در حال اجراست.
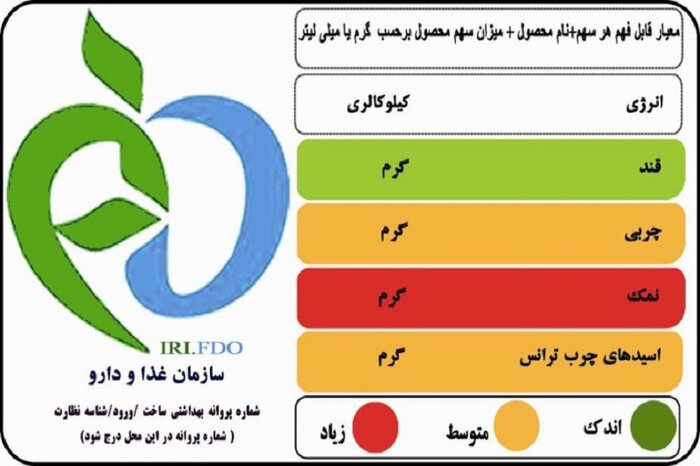
نشانگرهای رنگی تغذیه به عنوان یک راهنمای مطمئن برای انتخاب مواد غذایی سالمتر است، پنج عامل تغذیه که برای حفظ سلامت باید به آن توجه شود، انرژی، قند، نمک، چربی و اسیدهای چرب ترانس را در بر می گیرد.
با استفاده از نشانگرهای رنگی تغذیه می توان محصولات غذایی را با توجه به مقدار انرژی، قند، چربی، نمک و میزان اسید چرب ترانس موجود در آن انتخاب و به سلامت خود کمک کرد.
ایرنا : در خصوص مفهوم رنگهای نشانگر تغذیهای توضیح دهید.
نشانگرهای رنگی تغذیه، همان برچسب رنگی چراغ راهنمای روی محصولات غذایی است که مقدار پنج شاخص مهم موثر در سلامتی یعنی انرژی، قند، چربی، نمک و اسیدهای چرب ترانس موجود در محصولات غذایی را با رنگهای سبز، نارنجی و قرمز مشخص میکنند.
این نشانگرها کمک میکنند تا در زمان خرید، در یک نگاه با ارزیابی این شاخصها، انتخاب مناسبی داشته باشیم.
زمانیکه انرژی، قند، چربی، نمک یا اسیدهای چرب ترانس موجود در یک محصول خوراکی سبز باشد، به این معناست که مقدار آنها در آن خوراکی اندک بوده و این محصول از این نظر انتخاب سالمتری است.
اگر انرژی، قند، چربی، نمک یا اسیدهای چرب ترانس موجود در یک محصول خوراکی نارنجی باشد، به این معناست که مقدار آنها در آن خوراکی متوسط است، بنابراین این محصول از این نظر انتخاب نسبتا مناسبی به حساب میآید.
چنانچه انرژی، قند، چربی، نمک یا اسیدهای چرب ترانس موجود در یک محصول خوراکی قرمز باشد، به این معناست که مقدار آنها در آن خوراکی زیاد است، بنابراین این کالا از این نظر انتخاب ناسالمتری به شمار می رود.
نشانگرهای تغذیه
ایرنا: نشانگرهای رنگی تغذیهای چه کاربردهای دارد؟
در نشانگرهای رنگی تغذیه علاوه بر رنگ، مقدار موجود از هرکدام از شاخصهای قند، چربی، نمک و اسیدهای چرب ترانس در یک محصول غذایی، مشخص میشود که به تصمیمگیری شهروندان برای انتخاب مناسب کمک میکند.
البته اولویت انتخاب با محصولاتی است که در وهله اول تعداد شاخصهای سبز رنگ بیشتر و قرمز رنگ کمتری داشته باشند، در مرحله بعد بین شاخصهای همرنگ، محصولی که مقدار شاخص در آن کمتر است، انتخاب سالمتری به حساب میآید.
به عنوان مثال در هنگام خرید کنسرو تن ماهی شماره یک دارای ۱۶.۲ گرم چربی کل بوده و نشانگرهای رنگی تغذیهای آن به رنگ قرمز است و در کنار آن کنسرو تن ماهی شماره دو دارای ۱۳.۵ گرم چربی کل بوده و نشانگرهای رنگی تغذیه آن به رنگ نارنجی است.
طبیعی است که انتخاب تن ماهی شماره دو ارجحیت دارد یا مثلا برچسب نشانگرهای رنگی تغذیه ای مارگارین (۱۵ گرم) در هر قاشق غذاخوری دارای ۹۹ کیلو انرژی است. میزان قند محصول با رنگ سبز نشان دهنده مقدار مناسب است و در واقع این محصول غذایی فاقد قند بوده و میزان نمک با رنگ نارنجی نشان دهنده میزان متوسط نمک در این محصول بوده و مصرف مکرر آن توصیه نمی شود.
مقدار چربی و اسیدهای چرب ترانس با رنگ قرمز نشان دهنده مقدار بالای چربی است و برای افراد با وزن بالا و یا افراد مبتلا به چربی خون بالا و بیماری قلبی عروقی توصیه نمی شود.
ارتقای اطلاعات و کمک به انتخاب مواد غذایی برای مصرف کننده، تقویت نظارت مردم بر مواد غذایی، کنترل و کاهش نامحسوس تبلیغات مواد غذایی مضر، ارتقای سلامتی مردم و کاهش بیماری های مرتبط با غذا (به ویژه بیماری های غیر واگیر) و انتخاب آسان محصول در سطح عرضه از اهداف این برچسب گذاری است.

چراغ راهنمای تغذیه
ایرنا: چگونه مواد غذایی با ارزش غذایی بالا را شناسایی کنیم؟
اولین قدم برای شناسایی یک محصول با ارزش غذایی بالا، مطالعه لیست مواد تشکیلدهنده آن است، محصولاتی که دارای ترکیبات طبیعی و ساده هستند به طور معمول از کیفیت بهتری برخوردارند.
به عنوان مثال، سس سالاد از برندهای تهیه شده از روغن زیتون، سرکه و ادویههای طبیعی، گزینهای سالمتر نسبت به سسهای صنعتی حاوی مواد افزودنی و نگهدارندههاست و انتخاب چنین برندهایی میتواند نیازهای تغذیهای شهروندان را به روش مطمئنتری برآورده کند.
همچنین محصولات با ارزش غذایی بالا به طور معمول حاوی قند و نمک کمتری هستند، برای مثال ماستهای کمچرب که قند اضافی ندارند و حاوی پروبیوتیکها هستند، انتخاب بهتری نسبت به ماستهای شیرین شده با طعمدهندههای مصنوعی به شمار میروند.
محصولات غنی از فیبر مانند غلات کامل، میوهها و سبزیجات به عنوان گزینههای سالم شناخته میشوند برای مثال، نان سبوسدار که از آرد کامل تهیه شده نسبت به نان سفید معمولی ارزش غذایی بالاتری دارد و استفاده از آنها برای اکثر افراد میتواند مزایای سلامتی بیشتری داشته باشد.
همچنین برخی محصولات دارای نشانهها و گواهینامههایی هستند که نشان دهنده کیفیت و سلامت آنهاست به عنوان مثال محصولاتی که دارای گواهینامه ارگانیک هستند از مواد شیمیایی و افزودنیها عاریاند.

ایرنا: توجه به برچسب های تغذیه چه تاثیری در زندگی فردی دارد؟
یکی از نکات مهمی که باید به آن توجه داشت، تاثیر انتخابهای غذایی بر محیط زیست و سلامت افراد است، با انتخاب محصولات ارگانیک و محلی نه تنها به سلامت خود کمک میکنیم بلکه از کشاورزی پایدار و کاهش آلودگی نیز حمایت میشود.
این انتخابها میتواند به حفظ تنوع زیستی و کاهش اثرات منفی تغییرات اقلیمی کمک کند، همچنین توجه به فرهنگ غذایی و سنتهای محلی میتواند تجربهای لذتبخش و مفید باشد.
با شناخت بهتر از مواد اولیه محلی و استفاده از آنها در رژیم غذایی نه تنها می توان از طعمهای خوشمزه بهرهمند شد بلکه به اقتصاد محلی نیز کمک کرد.
از سوی دیگر تشویق به یادگیری مستمر درباره تغذیه و مواد غذایی بسیار مهم است، در دنیای امروز، انتخابهای غذایی نقش بسیار مهمی در سلامت و کیفیت زندگی ایفا میکند.
با توجه به اطلاعات و نکاتی که در خصوص این نشانگرها ارائه شد زمان آن رسیده است که بیش از گذشته به اهمیت این انتخابها و تاثیر آنها بر زندگی خود بیشتر توجه کنیم.
خواندن برچسبهای مواد غذایی نه تنها به فرد کمک میکند تا از محصولات سالمتر استفاده کند، بلکه به او این امکان را میدهد که نسبت به آنچه که مصرف میکند، آگاهتر باشد.
این آگاهی میتواند کمک کند تا از عادات غذایی نادرست دوری کرده و در مقابل، سبک زندگی سالمتری را در پیش بگیرد.
موضوعات مرتبط: مطالب پزشکی
رعایت بهداشت دهان و دندان نقش بسیار مهمی در حفظ سلامت عمومی بدن دارد. استفاده منظم از مسواک و نخ دندان بهعنوان دو ابزار کلیدی در تمیز نگهداشتن دندانها توصیه میشود. مسواک زدن دوبار در شبانهروز ضروری است که بهتر است یکی از این دفعات، قبل از خواب شبانه باشد.
وی افزود: روش صحیح مسواک زدن نیز اهمیت ویژهای دارد؛ چراکه شیوه نادرست مسواک زدن میتواند باعث آسیب به لثهها و دندانها شود. همچنین، تمیز کردن سطح زبان نیز نباید فراموش شود، زیرا میتواند یکی از عوامل اصلی در رفع بوی بد دهان باشد.
رستگاری ادامه داد: در کنار رعایت بهداشت فردی، توجه به رژیم غذایی نیز مؤثر است. مصرف زیاد مواد قندی، ترشیجات، شکلاتهای چسبنده و مواد غذایی سفت توصیه نمیشود. همچنین عادتهایی مانند جویدن یخ میتواند به دندانها آسیب بزند.
سادهترین روش برای رفع بوی بد دهان ؛ چند وقت یکبار جرم گیری کنیم؟
باورهای اشتباه درباره دندانپزشکی
وی افزود: در جامعه باورهای نادرستی درباره مراقبتهای دندانپزشکی وجود دارد. یکی از این باورها، تصور غلط درباره جرمگیری دندانها است. برخی فکر میکنند جرمگیری باعث آسیب به مینای دندان یا لقی و حساسیت دندانها میشود. در حالی که در واقع، جرمگیری باعث کاهش التهاب اطراف لثه و بهبود سلامت دهان میشود. باقی ماندن جرم و پلاک است که خطرناک بوده و ممکن است منجر به آسیب به لثهها و در نهایت لقی دندان شود.
به گفته رستگاری؛ انجام جرمگیری تحت نظر دندانپزشک و در صورت تشخیص، معمولاً هر شش ماه یکبار توصیه میشود. این کار نه تنها به پیشگیری از مشکلات لثه کمک میکند، بلکه میتواند عامل رفع بوی بد دهان نیز باشد.
آبسه دندانی؛ عفونت خاموش
وی ادامه داد: یکی از مشکلات جدی دهان و دندان، آبسههای دندانی هستند که معمولاً به دلیل عفونت ریشه یا لثه به وجود میآیند. اگر پوسیدگی دندان درمان نشود، ممکن است عصب دندان از بین برود و منجر به عفونت و تشکیل آبسه شود. در این شرایط، تورم و درد زیادی ایجاد میشود و باید سریعاً به دندانپزشک مراجعه کرد.
وی ادامه داد: در صورتی که دندان قابل نگهداری باشد، معمولاً درمان ریشه (عصبکشی) انجام میشود. اما اگر شرایط دندان مناسب نباشد، گاهی کشیدن دندان و جایگزینی با ایمپلنت ضروری است. درمان با آنتیبیوتیکها نیز ممکن است بهعنوان بخشی از پروتکل درمانی مورد نیاز باشد.
موضوعات مرتبط: مطالب پزشکی
به گزارش بهداشت نیوز پژوهشگران مؤسسه علوم پایه کره جنوبی (IBS) در یک پیشرفت قابل توجه، آنزیم SIRT2 را به عنوان یک بازیگر کلیدی در زنجیره وقایعی که منجر به زوال شناختی در بیماری آلزایمر میشود، شناسایی کردهاند. این آنزیم که پیشتر کمتر مورد توجه قرار گرفته بود، ممکن است در درک بهتر اثرات مخرب مرتبط با این بیماری ناتوانکننده نقش اساسی داشته باشد.
این مطالعه نگاهی نو به آستروسیتها، سلولهای ستارهشکل مغزی که زمانی تنها نقش پشتیبان برای نورونها را داشتند، ارائه میدهد. اکنون مشخص شده است که این سلولهای گلیایی در پاسخ به پلاکهای آمیلوئید بتا (یکی از نشانههای اصلی آلزایمر)، با تولید بیش از حد میانجی عصبی مهارکننده گابا (GABA)، نقشی فعال در اختلال عملکرد مغز ایفا میکنند.
گابا (گاما آمینو بوتیریک اسید) به طور معمول فعالیت نورونها را مهار یا تضعیف میکند. اگرچه آستروسیتها در پاکسازی پلاکهای آمیلوئید بتا از طریق فرآیندی به نام اتوفاژی (خودخواری) و تجزیه آن با چرخه اوره نقش دارند، اما همین فرآیند منجر به تولید بیش از حد گابا میشود.
این تولید بیش از حد گابا، فعالیت طبیعی مغز را سرکوب کرده و به از دست دادن حافظه کمک میکند. علاوه بر این، در این فرآیند پراکسید هیدروژن (H₂O₂) نیز تولید میشود که خود عاملی برای تسریع تخریب عصبی و تشدید التهاب مغز است و وضعیت آلزایمر را پیچیدهتر میکند.
محققان با هدف یافتن راهی برای مقابله با اثرات مضر تولید بیش از حد گابا بدون ایجاد اختلال در عملکردهای طبیعی مغز، بر شناسایی آنزیمهای دخیل در این فرآیند تمرکز کردند. آنها با استفاده از ترکیبی از روشهای مولکولی، تصویربرداری پیشرفته و تکنیکهای الکتروفیزیولوژی، دو آنزیم کلیدی را شناسایی کردند: آنزیم SIRT2 و ALDH۱A۱.
یافتهها نشان داد که سطح آنزیم SIRT2 در آستروسیتهای مدلهای موشی مبتلا به آلزایمر به طور قابل توجهی بالا بود. نکته مهم این است که SIRT2 در مراحل پایانی تولید گابا نقش دارد، در حالی که پراکسید هیدروژن در مراحل اولیه تولید میشود. این موضوع نشان میدهد که حتی با مهار SIRT2، تولید پراکسید هیدروژن توسط آستروسیتها ادامه مییابد.
این کشف بسیار حیاتی است، زیرا نشان میدهد مهار آنزیم SIRT2 اگرچه ممکن است تولید گابا را کاهش دهد، اما لزوماً مانع تخریب عصبی ناشی از پراکسید هیدروژن نمیشود. شناسایی SIRT2 و ALDH۱A۱ به عنوان اهداف پاییندستی، امکان مطالعه مستقل اثرات گابا و پراکسید هیدروژن بر تخریب عصبی در آلزایمر را فراهم میکند.
اگرچه ممکن است آنزیم SIRT2 به دلیل تأثیر محدودش بر توقف کامل تخریب عصبی، به تنهایی یک هدف دارویی ایدهآل نباشد، اما این پژوهش راه را برای توسعه درمانهای بسیار هدفمندتر هموار میکند. این درمانها میتوانند بر تنظیم واکنشپذیری آستروسیتها در بیماری آلزایمر تمرکز کنند و امیدهای تازهای برای مقابله با از دست دادن حافظه و سایر علائم این بیماری ایجاد نمایند.
موضوعات مرتبط: مطالب پزشکی
ارزش غذایی شیر الاغ
ارزش غذایی شیر خر در مقایسه با شیر گاو و شیر مادر را میتوانید در جدول زیر مشاهده کنید:
ارزش غذاییشیر الاغشیر کامل گاو غنیشده با ویتامین Dشیر مادر
کالری۴۹۶۱۷۰
پروتئین۲ گرم۳ گرم۱ گرم
کربوهیدرات۶ گرم۵ گرم۷ گرم
چربی۲ گرم۳ گرم۴ گرم
کلسترول۳ درصد از مقدار مصرف روزانه (DV)۳ درصد از مقدار مصرف روزانه (DV)۵ درصد از مقدار مصرف روزانه (DV)
ویتامین D۲۳ درصد از مقدار مصرف روزانه (DV)۹ درصد از مقدار مصرف روزانه (DV)۱ درصد از مقدار مصرف روزانه (DV)
کلسیم۷ درصد از مقدار مصرف روزانه (DV)۱۱ درصد از مقدار مصرف روزانه (DV)۳ درصد از مقدار مصرف روزانه (DV)
ریبوفلاوین۲ درصد از مقدار مصرف روزانه (DV)۱۳ درصد از مقدار مصرف روزانه (DV)۲ درصد از مقدار مصرف روزانه (DV)
خواص شیر الاغ برای کودکان
شیر الاغ از نظر میزان لاکتوز، پروتئین و مواد معدنی شباهت زیادی به شیر مادر دارد. این شیر سرشار از مواد مغذی ضروری از جمله ویتامینها و مواد معدنی است که برای رشد و تکامل کودک حیاتی هستند. در مقایسه با سایر انواع شیر، شیر الاغ چربی و کالری کمتری دارد؛ اما میزان ویتامین D آن بیشتر است.
همچنین بیشتر پروتئینهای موجود در شیرهای لبنی از کازئین (Casein) و وی (Whey) تشکیل شدهاند. کازئین همان پروتئینی است که اکثر افراد مبتلا به آلرژی نسبت به آن واکنش نشان میدهند. شیر الاغ در این زمینه به شیر مادر شباهت دارد؛ زیرا مقدار کازئین آن کم و میزان پروتئین وی (Whey) آن بیشتر است.
یکی از مزایای قابل توجه شیر الاغ، خاصیت ضد حساسیتی آن است. مطالعات نشان دادهاند که تقریبا ۹۰ درصد از کودکانی که به پروتئین شیر گاو حساسیت دارند، میتوانند بدون واکنشهای نامطلوب از شیر الاغ استفاده کنند. این ویژگی، شیر الاغ را به یک جایگزین ارزشمند برای نوزادان مبتلا به آلرژی به پروتئین شیر گاو (CMPA) تبدیل کرده و احتمال واکنشهای آلرژیک را کاهش میدهد.
خواص شیر الاغ برای تقویت سیستم ایمنی بدن
این شیر حاوی پروتئینهایی است که میتوانند تاثیر مثبتی بر سلامت افراد داشته باشند؛ زیرا موجب تحریک آزادسازی سلولهای ایمنی مانند ماکروفاژها (Macrophages)، سلولهای کشنده طبیعی (Natural Killer Cells) و سلولهای سیتوتوکسیک تی (Cytotoxic T Cells) میشوند. این سلولها نقش حیاتی در کاهش واکنشهای التهابی بدن ایفا میکنند.
همچنین شیر الاغ حاوی ترکیبات زیستفعال مانند لیزوزیم (Lysozyme) و لاکتوفرین (Lactoferrin) است که خاصیت ضد میکروبی دارند. این ترکیبات میتوانند سیستم ایمنی را تقویت کرده و از ابتلا به عفونتها جلوگیری کنند. علاوه بر این، پروتئین وی (Whey) موجود در شیر الاغ نیز دارای خاصیت ضد باکتری و ضد ویروسی است. همچنین مطالعات نشان دادهاند که مصرف این شیر میتواند از گسترش باکتریهایی مانند لیستریا مونوسیتوژنز (Listeria monocytogenes)، اشریشیاکلی (E. coli) و استافیلوکوکوس اورئوس (S. aureus) جلوگیری کند.
در نظر داشته باشید که تحقیقات درباره فواید و اثرات شیر الاغ همچنان ادامه دارد؛ بنابراین توصیه میکنیم قبل از مصرف این شیر با یک متخصص تغذیه دراینباره مشورت کنید.
خواص شیر الاغ برای معده
برخی مطالعات نشان میدهند که شیر الاغ ممکن است در کاهش بیماریهای معده ناشی از ویروسها و باکتریها موثر باشد. همچنین این شیر میتواند رشد باکتریهای مفید روده را تقویت کرده و به بهبود سلامت کلی دستگاه گوارش کمک کند. در حالی که یافتههای اولیه نشاندهنده فواید بالقوه شیر الاغ برای سلامت دستگاه گوارش هستند؛ اما برای تایید آنها به شواهد و مطالعات بیشتری نیاز است.
خواص شیر الاغ برای استخوان
این شیر سرشار از کلسیم است و به حفظ استحکام استخوانها و پیشگیری از پوکی استخوان کمک میکند. همچنین لاکتوز موجود در شیر الاغ باعث میشود که کلسیم و فسفر بهتر جذب بدن شوند. علاوه بر این، شیر الاغ سرشار از ویتامین D است که نقش مهمی در جذب کلسیم و تقویت استخوانها دارد.
خواص شیر خر برای پوست
فواید شیر الاغ برای پوست عبارتاند از:
- آبرسانی و مرطوبکنندگی: شیر الاغ سرشار از ویتامینها و اسیدهای چرب است که بهطور عمیق پوست را آبرسانی و تغذیه کرده و به حفظ بافت پوست کمک میکند.
- خواص ضد پیری: آنتیاکسیدانهای موجود در شیر الاغ با ترمیم بافت پوست و نوسازی سلولهای آن، پوستی جوانتر و درخشانتر را به ارمغان میآورند.
- تسکیندهنده پوست: شیر الاغ حاوی ترکیبات ضد التهابی طبیعی است که قرمزی پوست را کاهش داده و برای افرادی با پوست حساس یا مبتلا به اگزما ایدهآل است.
- بازسازی پوست: پروتئینهای موجود در شیر الاغ به ترمیم و تقویت سد دفاعی پوست کمک کرده و از آن در برابر عوامل استرسزای محیطی محافظت میکنند.
محصولات بهداشتی حاوی شیر الاغ بهراحتی توسط پوست جذب شده و باعث آبرسانی عمیق و تسکین التهابهای پوستی میشوند.
خواص شیر الاغ برای دیابت
تحقیقات نشان میدهند که شیر الاغ ممکن است به بهبود مقاومت به انسولین و کاهش سطح گلوکز خون کمک کند. یک مطالعه بر روی موشهای مبتلا به دیابت نوع ۲ نشان داد که مصرف پودر شیر الاغ میتواند سطح قند خون را کاهش داده و حساسیت به انسولین را افزایش دهد. اگرچه این یافتهها امیدوارکننده هستند؛ اما باید توجه داشت که بیشتر این مطالعات روی مدلهای حیوانی انجام شده است. بدینترتیب، تحقیقات بالینی بیشتری برای اثبات فواید شیر الاغ در مدیریت دیابت انسانی مورد نیاز است.
خواص شیر الاغ برای فشارخون
شیر الاغ سرشار از مواد معدنی ضروری مانند کلسیم، پتاسیم و منیزیم است و ممکن است به حفظ فشار خون سالم کمک کند. با این حال، تحقیقات درباره فواید شیر الاغ روی سلامت قلبوعروق در مراحل ابتدایی است و برای تایید این اثرات به مطالعات بیشتری نیاز است. توصیه میکنیم در صورت ابتلا به بیماریهای قلبی-عروقی، از مصرف این شیر بدون مشورت با متخصص قلب خودداری کنید.
بیشتر بدانید: خواص ماست یونانی
خواص شیر الاغ برای ریه
ترکیبات زیستفعال، ویتامینها و مواد معدنی موجود در شیر الاغ فواید بسیاری برای افراد مبتلا به مشکلات تنفسی دارد. شیر الاغ سرشار از ویتامینهای A، B1، B2، B6، C، D و E و مواد معدنیای مانند کلسیم، منیزیم و پتاسیم است که برای سلامت کلی بدن ضروری هستند و از سیستم ایمنی پشتیبانی میکنند.
همچنین این شیر حاوی ترکیبات زیستفعالی مانند لیزوزیم و لاکتوفرین است. این ترکیبات به دلیل داشتن اثرات ضد میکروبی و ضد التهابی میتوانند به کاهش التهاب در ریهها کمک کنند و علائم مشکلات تنفسی را تسکین دهند. علاوه بر این، مطالعات اولیه نشان میدهند که شیر الاغ ممکن است به بهبود بیماران مبتلا به سرطان ریه کمک کرده و رشد سلولهای سرطانی را مهار کند. با این حال، تحقیقات در این زمینه هنوز در مراحل اولیه قرار دارد.
عوارض شیر الاغ
همانطور که اشاره شد، شیر الاغ سرشار از مواد مغذی و معدنی است. با این حال، مصرف آن میتواند باعث بروز عوارض جانبی مختلف شود. این عوارض جانبی عبارتاند از:
- بروز واکنشهای آلرژیک: افرادی که به شیر گاو آلرژی دارند، ممکن است به شیر الاغ نیز واکنش نشان دهند؛ زیرا ساختار پروتئینی مشابهی دارند.
- بروز مشکلات گوارشی: برخی افراد پس از مصرف شیر الاغ ممکن است علائم ناراحتی گوارشی مانند نفخ یا اسهال را تجربه کنند.
- خطر آلودگی: شیر الاغ خام ممکن است حاوی باکتریهای مضر باشد. بسیار مهم است که از شیرهای پاستوریزه شده استفاده کنید تا خطر ابتلا به میکروبها کاهش یابد.
- احتمال بروز کمخونی: برخی مطالعات نشان دادهاند که مصرف شیر الاغ ممکن است خطر کمخونی در نوزادان را بهدلیل نداشتن آهن مورد نیاز بدن آنها افزایش دهد.
بزرگترین مشکل شیر الاغ، قیمت زیاد و در دسترس نبودن آن است.
طریقه مصرف شیر الاغ
شیر الاغ به شکلهای مختلفی مصرف میشود که عبارتاند از:
- شیر تازه الاغ: شیر الاغ معمولا پاستوریزه میشود تا باکتریهای مضر آن از بین برود. این شیر میتواند بهطور مستقیم بهعنوان نوشیدنی مصرف شده یا در آشپزی و شیرینیپزی استفاده شود.
- مکملهای پودری شیر الاغ: این پودر را میتوانید با آب مخلوط کرده و بهعنوان نوشیدنی بنوشید یا به دستورهای غذایی اضافه کنید.
- پنیر شیر الاغ: در برخی مناطق، از شیر الاغ برای تولید پنیر استفاده میشود. این پنیر به دلیل طعم منحصربهفرد و کمیاب بودن، قیمت بالایی دارد.
موضوعات مرتبط: مطالب پزشکی
قرص اورژانسی ضد بارداری یک نوع روش پیشگیری از بارداری اضطراری است که باید حداکثر تا پنج روز بعد از رابطه جنسی محافظتنشده مصرف شود. این قرص با تاثیر روی هورمونهای زنانه فرآیند تخمکگذاری و لقاح اسپرم با تخمک را با مشکل روبهرو میکند و از این طریق مانع بارداری میشود. هر چقدر فاصله مصرف قرص با رابطه جنسی کمتر باشد، اثربخشی آن بیشتر خواهد بود.
اگرچه مصرف این قرص در اکثر مواقع موثر است، اما هرگز نباید به عنوان یک روش پیشگیری از بارداری دائمی استفاده شود.
بیشتر بدانید: بعد از قطع قرص ال دی چند وقت بعد هورمونهای بدنمان تنظیم میشوند؟
عملکرد قرص اورژانسی
قرص ضد بارداری اضطراری تخمکگذاری توسط تخمدان را متوقف میکند یا به تاخیر میاندازد. علاوه بر این، میتواند جلوی لقاح اسپرم با تخمکی که از قبل آزاد شده است را بگیرد. اما اگر اسپرم تخمک را بارور کرده باشد، قرص دیگر موثر نخواهد بود. اگر ذهنتان درگیر این سوال شده که از کجا بفهمیم قرص اورژانسی اثر کرده است، میتوانید مقاله مرتبط با این موضوع را در درمانکده مطالعه کنید.
فراموش نکنید که قرصهای اورژانسی فقط مانع بارداری میشوند؛ اما نمیتوانند از شما در برابر عفونتهای مقاربتی محافظت کنند. بنابراین بهتر است همیشه در هنگام رابطه جنسی از کاندوم استفاده کنید.
روش مصرف قرص اورژانسی
قرص ضد بارداری اورژانسی انواع مختلفی دارد که در ادامه میتوانید با روش مصرف تعدادی از آنها که رایجتر هستند، آشنا شوید.
۱. لوونورژسترول
لوونورژسترول (Levonorgestrel) یا تنسی (Tansy) یک نوع قرص هورمونی است که از بروز بارداری بعد از رابطه جنسی محافظتنشده جلوگیری میکند. این دارو که پرمصرفترین قرص ضد بارداری اضطراری محسوب میشود، توسط سازمان غذا و داروی آمریکا (FDA) تایید شده است.
قرص لوونورژسترول یک نوع داروی ضد بارداری اورژانسی است.
قرص لوونورژسترول برخلاف سایر قرصها حاوی پروژستین است و به ۲ روش عمل میکند. به عبارت دیگر، هم از آزاد شدن تخمک جلوگیری میکند و هم جلوی ورود تخمک بارورشده را به رحم میگیرد. تحقیقات نشان میدهد که قرصهای حاوی پروژستین در مقایسه با سایر داروها عوارض جانبی کمتری دارند.
مصرف این قرص احتمال بارداری را ۷۵ تا ۹۸ درصد کاهش میدهد. نکته مهمی که باید بدانید این است که قرص لوونورژسترول یا قرص تنسی ۱/۵ به احتمال زیاد در افرادی که اضافه وزن دارند، موثر نیست.
از انواع قرص لوونورژسترول که در داروخانهها یافت میشوند میتوان به قرص تکدوز (قرص تنسی ۱/۵) و قرص اورژانسی دوتایی (قرص تنسی ۰/۷۵) اشاره کرد. در صورت استفاده از قرص دوتایی باید حدود ۱۲ ساعت بعد از مصرف دوز اول، دوز دوم را بخورید.
این دارو را تا حداکثر ۷۲ ساعت بعد از رابطه جنسی محافظتنشده تهیه کنید و طبق دستورالعمل بخورید. اگر حساس هستید یا تجربه حالت تهوع دارید، بهتر است نیم ساعت قبل از مصرف آن از قرص ضد تهوع استفاده کنید و قرص را همراه با غذا بخورید. در صورتی که بعد از مصرف قرص دچار عوارضی مثل خونریزی غیر عادی یا درد شدید، نزد متخصص زنان بروید.
2قرصهای الدی و اچدی
قرصهای الدی (LD) و اچدی (HD) انواع دیگری از قرص اورژانسی هستند که اثرات ضعیفتری نسبت به سایر داروها دارند و به همین دلیل باید حداقل ۲ عدد در هر نوبت مصرف شوند. معمولا توصیه میشود چهار عدد قرص LD را بلافاصله بعد از رابطه جنسی مصرف کنید و چهار عدد دیگر را هم با فاصله ۱۲ ساعت بعد از آن بخورید. قرص HD باید بلافاصله بعد از رابطه جنسی به میزان ۲ عدد و ۱۲ ساعت بعد هم ۲ عدد دیگر مصرف شود.
قرص ضد بارداری اضطراری انواع مختلفی دارد که روش مصرف آنها با هم متفاوت است.
بیشتر بدانید: آیا قرص ضد بارداری باعث چاقی میشود؟
عوارض قرص اورژانسی
معمولا مصرف قرص ضد بارداری اضطراری با عارضه خاصی همراه نیست. اما بعضی از زنان ممکن است بعد از مصرف آنها دچار مشکل شوند. در صورتی که بعد از مصرف قرص اورژانسی با مشکل حالت تهوع یا استفراغ روبهرو شدید، بهتر است قرص را همراه با غذا بخورید یا ۳۰ دقیقه قبل از مصرف آن از قرص ضد تهوع استفاده کنید.
به خاطر داشته باشید که نباید از قرص اورژانسی بیش از سه تا چهار بار در سال استفاده کنید. اگر برای جلوگیری از بارداری با مشکل روبهرو هستید، بهتر است با متخصص زنان در مورد انتخاب بهترین روش پیشگیری از بارداری مشورت کنید.
در ادامه به بعضی از عوارض قرص اورژانسی اشاره میکنیم:
- حالت تهوع یا استفراغ
- حساسیت یا درد سینه
- سردرد
- درد شکم
- سرگیجه
- اختلال چرخه قاعدگی
- گرفتگی عضلات
- افزایش وزن
عوارض قرص اورژانسی برای مردان
قرص ضد بارداری مردانه به جلوگیری از بارداریهای ناخواسته کمک میکند. در حال حاضر، روی نسل اول این داروها آزمایشهای بالینی انجام شده است. اما تحقیقات برای یافتن عوارض آنها در مردان همچنان ادامه دارد. عوارض قرص ضد بارداری برای مردان عبارتاند از:
- آکنه
- سردرد
- اختلال نعوظ خفیف
- کاهش میل جنسی
- خستگی
- افزایش وزن
ذکر این نکته ضروری است که داروهای ضد بارداری مردانه ممکن است به طور موقت روی تولید یا تحرک اسپرم تاثیر بگذارند. همچنین بعضی از مردان ممکن است اضطراب یا سایر اثرات روانی مربوط به استفاده از داروهای ضد بارداری را تجربه کنند.
بیشتر بدانید: قرص اورژانسی تکی بهتره یا دوتایی
تداخلات دارویی قرص اورژانسی
مصرف بعضی از داروها یا گیاهان دارویی با قرص ضد بارداری اضطراری تداخل دارد و باعث بروز مشکلات جدی میشود. از این داروها میتوان به موارد زیر اشاره کرد:
- داروهای ضد صرع و ضد سل
- گیاه خار مریم
- بعضی از آنتیبیوتیکها مثل ریفامپیسین و ریفابوتین
- داروهای کاهشدهنده اسید معده مثل امپرازول
بعضی از داروها ممکن است با قرص ضد بارداری اورژانسی تداخل داشته باشند یا اثربخشی آن را کاهش دهند.
چه کسانی نباید از قرص اورژانسی استفاده کنند؟
مصرف قرص اورژانسی برای اکثر افراد مشکلی ایجاد نمیکند. اما اگر یکی از شرایط پزشکی زیر را دارید، نباید از این دارو استفاده نکنید:
- آسم شدید
- بیماری قلبی-عروقی
- وجود لخته خون در دست، پا یا ریه
- مشکلات کبدی
- فشار خون بالا
- میگرن و سردردهای شدید
- سرطان سینه یا رحم
قرص اورژانسی باید در یک بازه زمانی محدود استفاده شود تا بتواند احتمال بارداری را کاهش دهد. از آنجا که مصرف این قرص ممکن است با عارضه همراه باشد و اثرگذاری آن به شرایط فرد بستگی دارد، توصیه میشود برای اطمینان بیشتر با متخصص زنان مشورت کنید.
موضوعات مرتبط: مطالب پزشکی
محمد رئیس زاده امروز در نشست خبری با اصحاب رسانه در سازمان نظام پزشکی کشور با بیان اینکه در کل کشور با کمبود متخصص مواجه هستیم، اظهار کرد: در حال حاضر بیش از 50 هزار پزشک عمومی داریم که شرایط ورود به دوره دستیاری را دارند اما وارد نمیشوند زیرا تعرفه بسیاری از رشتههای تخصصی پایین است و دوره رزیدنتی دارای دشواریهایی است که باعث میشود این افراد تمایل به ورود به رشتههای تخصصی را نداشته باشند.
وی افزود: در حال حاضر رشتههای اطفال، بیهوشی، عفونی، داخلی، جراحی عمومی و طب اورژانس کم متقاضی هستند و حتی در برخی از این تخصصها پذیرش بدون آزمون در دوره دستیاری نیز صورت میگیرد اما باز هم پزشکان عمومی حاضر به تحصیل در این تخصصها نیستند و خطر کمبود شدید پزشک در این رشتهها وجود دارد، به همین دلیل باید شرایط دوره دستیاری بهبود یابد و تسهیل ورود به دوره و اصلاح تعرفهها صورت بگیرد.
وی با ارائه مثالی ادامه داد: از 611 ظرفیت دستیاری رشته تخصصی اطفال فقط ظرفیت 211 نفر پُر شده است. در استان خوزستان با آن وسعت و زیرساختها و بیمارستانها، در سال 1403 تنها یک نفر متخصص اطفال در حال تربیت شدن است. همچنین در یک بیمارستان شلوغ آموزشی باید 20 رزیدنت اطفال داشته باشیم در حالی که تنها سه نفر داریم.
رئیس زاده بیان کرد: راه حل جبران کمبود متخصص، درک درست از مشکلات جامعه پزشکی است. وقتی برخی مسئولین خارج از حوزه سلامت تصور میکنند که افزایش ظرفیت پزشکی راه حل افزایش ورود پزشکان به دورههای تخصصی است یعنی درک درستی از شرایط پزشکی کشور ندارد و نمیدانند که یکی از علل کاهش استقبال پزشکان، این است که تعرفه حداقلی برای پزشکان متخصص در این رشتهها وضع شده است. البته اکنون طراحان اصلی افزایش ظرفیت پزشکی اقرار میکنند که این موضوع اقدامی غلط بوده است. حوزه سلامت یکی از پیچیدهترین حوزهها از نظر سیاستگذاری است و به همین دلیل با این نسخههای سطحی نمیتوان مشکلات را رفع کرد و در آینده وضعیت کمبود متخصص در رشتههای موردنیاز و پایه بسیار بدتر خواهد شد.
وی با اشاره به این که اخذ مالیات به طور ماهانه، تعرفه غیرواقعی و دستوری ظلم به جامعه پزشکی است و این امر باعث کاهش تمایل پزشکان به تحصیل در رشتههای تخصصی مذکور شده است، تصریح کرد: 60 درصد قیمت ویزیت مربوط به هزینههای جانبی است و دستمزد پزشک نیست. یعنی تعرفه خدمات درمانی ربطی به دستمزد جامعه پزشکی ندارد و بحث افزایش 46 درصدی این تعرفهها که اکنون مطرح شده، مربوط به هتلینگ، نیروی انسانی و تجهیزات است و اگر امسال تعرفهها 46 درصد افزایش یافتند مردم نباید فکر کنند این موضوع مربوط به دستمزد جامعه پزشکی است بلکه به اجزای تورمی حوزه سلامت است زیرا ویزیت پزشک، جزء حرفهای و فنی دارد که جزءفنی مربوط به هزینه مطب و نیروی انسانی و تجهیزات است و جزء حرفهای مربوط به دستمزد پزشکان است، البته امسال در بحث ویزیت، جزءفنی از جزءحرفهای جدا شده است.
رئیس سازمان نظام پزشکی کشور در پاسخ به سؤالی درباره وعده وزارت بهداشت برای اجرای پزشک خانواده در سال آینده بیان کرد: در بحث پزشکی خانواده و نظام ارجاع با این رویکرد، به هیچ وجه نسبت به اجرای این طرح خوش بین نیستیم زیرا در 20 سال گذشته همه وزرا پروپاگاندای تبلیغاتی آن را راه انداختهاند اما پزشک خانواده اجرایی نشده است؛ یکی از چالشهای مهم این است که منابع باید به اندازه کافی دیده و تعرفه بخش خصوصی واقعی در نظر گرفته شود. بدون این موارد نمیتوان به اجرای پزشک خانواده امیدوار بود زیرا به دلیل تعرفههای دستوری و قیمت پایین آن، مردم معطل بیمارستانهای شلوغ و کم کیفیت دولتی نخواهند ماند و بنابراین به بخش خصوصی مراجعه میکنند و نظام ارجاعی نیز شکل نخواهد گرفت.
وی درباره فعالیت مطبهای خصوصی در ایام تعطیلات نوروزی نیز گفت: از همه همکاران بخش خصوصی درخواست کردهایم در ایام تعطیلات نوروز برای پوششدهی خدمات در بیمارستانها کمک کنند. تعامل خوبی با معاونت درمان در این راستا داشتهایم تا بتوانیم تمام نیازهای درمانی مردم را پوشش دهیم.
وی با بیان این که 60 درصد دانشجویان ما در حوزه پزشکی خانم هستند، گفت: ما در اوایل انقلاب 774 پزشک خانم متخصص داشتیم، الان تعداد بانوانی که در رشتههای مختلف در کشور تخصص دارند، بالای 29 هزار نفر هستند. این در حالی است که جمعیت کشور طی این سالها 2.5 برابر شده اما جمعیت زنان متخصص بیش از 35 برابر شده است.
رئیس زاده با اشاره به این که پرداخت از جیب مردم در حوزه سلامت در سالهای اخیر دو برابر شده است؛ خاطرنشان کرد: باید میزان پرداخت از جیب مردم کاهش یابد و نباید هیچ رابطه مالی بین پزشک و بیمار وجود داشته باشد اما ریشه این مشکلات که اکنون با آنها مواجه هستیم به سیاستگذاریهای نادرست در حوزه سلامت باز میگردد. وقتی سالیان متمادی سازمانهای بیمه گر به پرداخت قیمتهای غیرواقعی تعرفهها عادت کردهاند، نمیتوان انتظار بهبود وضعیت را داشت.
وی با تأکید بر این که گردشگری سلامت باید ساماندهی شود، توضیح داد: آمار وزارت بهداشت در دوره قبلی درباره تعداد گردشگران سلامت با واقعیت تفاوت بسیاری داشته و در این آمار اتباع موجود در داخل کشور نیز محاسبه شده بودند. سالهاست که شورای گردشگری به خوبی عمل نکرده بود اما در دوره فعلی جدیت بیشتری از سوی وزارتخانههای بهداشت و گردشگری به وجود آمده است؛ الان به دلیل فعالیت دلالهای حوزه گردشگری سلامت، توریسم سلامت بیش از آن که برای کشور و جامعه پزشکی سود داشته باشد به ضرر جامعه پزشکی است زیرا آبروی پزشکی کشور ما با دلالهای سلامت که بیماران خارجی را به مراکز با خدمات سطح پایین میبرند، دچار خدشه شده است.
موضوعات مرتبط: مطالب پزشکی
جراحی بای پس معده یکی از محبوبترین و مؤثرترین روشهای جراحی برای کاهش وزن است. این جراحی به دلیل نتایج مؤثر و پایدار خود، توسط بسیاری از بیماران و پزشکان به عنوان یک راه حل نهایی برای درمان چاقی شدید مورد استفاده قرار میگیرد. در این مقاله، به بررسی کامل بای پس معده، تفاوت آن با اسلیو معده، شرایط لازم برای انجام این جراحی، مراحل انجام آن و مراقبتهای پس از عمل میپردازیم.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
جراحی گوش به چه دلایلی انجام می شود ؟
اکثر افراد در صورتی که با مشکلات مادرزادی زیر متولد شده باشند نیازط به انجام این پروسه دارند :
- بد فرمی در شکل گوش و گوشت اضافه در لاله گوش
- برآمدگی و بیرون زدگی گوش
- کوچک بودن بیش از حد گوش
- گوش هایی که کمبود غضروف دارند
مواردی که ذکر شد همه مشکلات مادرزادی بودند که با انجام جراحی گوش قابل حل هستند. لازم به ذکر است که جراحان این پروسه را برای افرادی که در اثر یک حادثه یا ضربه و فشار به گوش دچار مشکل شده اند نیز انجام می دهند تا مشکل آنها را حل نمایند. این پروسه هم از نظر درمانی می تواند برروی کارایی گوش شما اثر بگذارد و هم کاربرد زیبایی دارد و در حد خود تغییراتی در ظاهر و چهره شما ایجاد می نماید.
به عنوان مثال گوش گل کلمی یک مشکل است که در بین بوکسورها ، کشتی گیران و سایر افرادی که در ورزش های رزمی فعالیت می کنند رواج دارد. در صورتی که شما به طور همیشه دچار مشکل بر اثر این آسیب دیدگی گردید پزشک اتوپلاستی را برای حل مشکل به شما پیشنهاد می نماید.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
لیپوماتیک غبغب
لیپوماتیک غبغب که به آن لیپوماتیک سابمنتال نیز میگویند، میتواند به کمک امواج فرانبفش و مکش لوله نازکی به نام کانولا، چربی اضافی را از ناحیه چانه، خط فک و گردن به طور دائم از بین ببرد. از نظر پزشکان، در حال حاضر لیپوماتیک غبغب سریعترین و کارآمدترین روش برای بهبود ظاهر ناحیه گردن و زیر چانه است.
این روش اغلب با جراحی کاشت چانه یا روشهای سفت کردن پوست مانند فیس تایت یا لیفت گردن ترکیب میشود تا کانتور فک و گردن مشخصتر شود.
تجربه نشان داده است که چربی تجمعیافته در ناحیه زیر چانه و گردن، اغلب با رژیم و ورزش از بین نمیرود. بههمیندلیل است که اگر به طور طبیعی لاغر هستید یا برای کاهش وزن سخت کار کردهاید، باز هم نیاز به انجام جراحی زیبایی مانند لیپوماتیک غبغب خواهید داشت.
مزایا و معایب انجام لیپوماتیک غبغب
بهتر است قبل از انجام لیپوماتیک غبغب از مزایا و معایب آن آگاه باشید.
مزایای انجام این روش شامل موارد زیر است:
- سریعترین، کمعارضهترین و موثرترین راه برای خلاص شدن از شر چربیهای زائد ناحیه زیر چانه و بالای گردن است.
- این روش جراحی زیبایی بهلطف بیحسی موضعی بدون درد است.
- ازآنجاییکه اکثر جراحان از یک لوله بسیار نازک برای حذف چربیهای اضافی استفاده میکنند، اسکار یا جای زخم لیپوماتیک غبغب بهقدری کوچک است که پس از بهبودی قابل توجه نیست.
- معمولا دستگاههای لیپوماتیک غبغب دارای یک سیستم ایمنی فعال هستند و در هنگام برخورد با بافت غیرچربی عملکرد آنها متوقف میشود. بدینشکل، در مقایسه با سایر روشهای زیبایی خطر سوختگی پوست یا پارگی اندامها به حداقل میزان میرسد.
- اگر فعالیت بدنی کافی و وزن ثابتی داشته باشید، نتایج این روش ماندگار است و بیش از ۱۰ سال همراه با شما خواهد بود.
از معایب قابل توجه لیپوماتیک غبغب میتوان به موارد زیر اشاره کرد:
- همه افراد کاندیدای مناسبی برای انجام این روش نیستند.
- در مواردی برای جلوگیری از افتادگی پوست گردن پس از برداشتن چربی با لیپوماتیک، لازم است که جراحی باز نیز انجام شود. بدینشکل پوست اضافی برداشته شده و همزمان عمل لیفت نیز انجام میشود.
- برای بهبودی کامل باید سه تا پنج روز استراحت کنید و برای کمک به کاهش تورم، تا دو هفته بعد از عمل از چانهبند استفاده کنید. بنابراین، به سرعت نمیتوانید به محل کار خود بازگردید.
- لیپوماتیک غبغب یک نوع جراحی پلاستیک است و ممکن است با عوارضی مانند عفونت و بیحسی موقت همراه باشد.
- این روش به طور قابل توجهی گرانقیمتتر از درمانهای غیرجراحی برای حذف چربیهای اضافی است
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
بیماری اسکلروز جانبی آمیوفتریک چیست؟
اسکلروز جانبی آمیوفتریک(ALS) نوعی بیماری نادر عصبی است که در وهله اول سلولهای اعصاب مسئول کنترل حرکات ارادی عضلات(عضلاتی که بهمنظور حرکت کردن از آنها استفاده میکنیم) را تحتتاثیر قرار میدهد؛ درواقع این عضلات مسئولیت کنترل حرکاتی نظیر جویدن، راهرفتن و صحبتکردن را بهعهده دارند. این عارضه نوعی بیماری درحال پیشرفت میباشد، به این معنی که علائم بهمرور زمان شدت میگیرند. لازم است بدانید، در حال حاضر درمان قطعی برای این بیماری وجود ندارد که بتواند آسیب وارده را جبران یا متوقف کند.
بیماری ALS به گروهی از اختلالات تحت عنوان بیماریهای نورون حرکتی تعلق دارد، که بهدلیل تحلیل رفتن تدریجی و مرگ نورونهای حرکتی اتفاق میافتد. درواقع، نورونهای حرکتی سلولهای عصبی میباشند که از مغز به نخاع و عضلات سراسر بدن گسترش مییابند. بااز بینرفتن نورونهای حرکتی، فرایند پیامرسانی به عضلات متوقف شده و عضلات بهمرور زمان ضعیف شده، جمع میشوند و از بین میروند(آتروفی). در نهایت، مغز تواناییاش را در انجام و کنترل حرکات ارادی از دست خواهد داد.
علائم اولیه بیماری ALS معمولا شامل ضعف یا گرفتگی عضلات میباشد، بهتدریج تمام عضلات تحتتاثیر قرار گرفته و شخص مبتلا تواناییاش را در صحبت کردن، غذا خوردن ، حرکت کردن و حتی نفس کشیدن از دست میدهد. اغلب افراد مبتلا به این بیماری حدودا بین 3 تا 5 سال پس از بروز علائم، براثر نارسایی تنفسی جانشان را از دست میدهند. بااینوجود، حدود 10 درصد افراد مبتلا به ALS برای مدت 10 سال و یا بیشتر زنده میمانند.
علائم این بیماری چیست؟

در روزهای اول ابتلا به این بیماری، معمولا علائم جدی گرفته نمیشوند؛ اما بهتدریج این علائم شدت یافته و شخص مبتلا را درگیر میکند.
علائم اولیه
علائم اولیه این بیماری شامل موارد زیر میباشد:
- جمع شدن عضلات در بازو، پا، شانه یا زبان
- گرفتگی عضلات
- سفتی عضلات
- ضعف عضلات بهطوری که بازو، پا، گردن یا دیافراگم را تحتتاثیر قراردهد.
- لکنت زبان
- مشکل در جویدن و بلع
اولین علائم بیماری ALS معمولا در دست و بازوها ظاهر شده و فرد در انجام کارهای ساده نظیر بستن دکمه پیراهن، نوشتن و یا چرخاندن کلید در قفل با مشکل مواجه میشود. در دیگر موارد، علائم ابتدا پاها را تحتتاثیر قرار میدهند؛ شخص مبتلا در راهرفتن و دویدن احساس ناتوانی میکند و ممکن است حتی زمین بخورد. زمانیکه علائم در بازو و پاها ظهور کنند، این بیماری ALS “limb onset” و اگر شخص مبتلا در صحبتکردن و غذاخوردن مشکل داشته باشد، ALS “bulbar onset” نامیده خواهد شد.
علائم پیشرفته
با پیشرفت بیماری، ضعف به تمام بخشهای بدن منتقل میگردد. افراد مبتلا به این بیماری در راهرفتن، بلع غذا(دیسفاژی)، صحبت کردن یا ادای کلمات(دیسآرتری) و نفس کشیدن(تنگی نفس) مشکل دارند. اگرچه توالی ظهور علائم و میزان پیشرفت آن در افراد متفاوت میباشد، نهایتا همه افراد در ایستادن، راه رفتن، به تختخواب رفتن و استفاده از دست و بازوها دچار مشکل میشوند.
افراد مبتلا به ALS معمولا در جویدن و بلغ غذا دچار مشکل میشوند که غذا خوردن را برای آنها سخت میکند. این افراد همچنین نسبت به افراد عادی با سرعت بیشتری کالری میسوزانند. همین دلایل سبب میشود که مبتلایان به ALS بهسرعت وزن کم کنند و دچار سوء تغذیه شوند.
از آنجاییکه افراد مبتلا به ALS معمولا توانایی بیشتری در انجام فرایندهای ذهنی نظیر استدلال، یادآوری، درک و فهم مسائل دارند، از پیشرفت بیماریشان آگاه بوده و مضطرب وافسرده میشوند. با این وجود، درصد کمی از افراد در تصمیم گیری و تکلم دچار مشکل میشوند؛ با توجه به تحقیقات انجام شده برخی از این افراد بهمرور زمان، به نوعی دچار زوال عقل میشوند.
اکثر افراد مبتلا به ALS نهایتا توانایی نفسکشیدن را از دست داده و مجبورند از دستگاه کمک تنفسی ونتیلاتور استفاده کنند. این افراد در مراحل پیشرفته بیماریشان همچنین در معرض ابتلا به ذاتالریه میباشند. علاوه بر گرفتگی عضلانی که موجب ناراحتی میشود، برخی افراد مبتلا به ALS بیماری دردناک نوروپاتی(آسیبدیدگی اعصاب) را نیز تجربه میکنند.
چه کسانی به ALS مبتلا میگردند؟
عواملی که ممکن است منجر به ALS شوند، عبارتند از:
- انتقال موروثی. 5 تا 10 درصد افراد مبتلا به ALS این بیماری را از والدینشان ارث میبرند(ALS خانوادگی). در اغلب موارد ALS خانوادگی، فرزندان شانس 50-50 دچار شدن به این عارضه را دارند.
- سن. احتمال ابتلا به بیماری ALS با افزایش سن، بیشتر میگردد. لازم است بدانید احتمال ابتلا به این بیماری درسنین بین 40 تا 65 سالگی بسیار شایع میباشد.
- جنسیت. قبل از 65 سالگی،مردان کمی بیشتر از زنان در معرض ابتلا به این بیماری میباشند؛ بااینوجود، این ویژگی پس از 70 سالگی تاثیر چندانی ندارد.
- ژنتیک. طبق مطالعات انجام گرفته، شباهتهای بسیاری بین تغییرات ژنتیکی افراد مبتلا به ALS خانوادگی و برخی افراد مبتلا به ALS غیرارثی وجود دارد. این تغییرات ژنتیکی، به نوعی افراد را مستعد ابتلا به بیماری ALS میکند.
عوامل محیطی که چندین مورد از آنها در ادامه آورده شده است، ممکن است باعث بروز بیماری ALS شوند.
- سیگار کشیدن. مهمترین عامل محیطی برای بیماری ALS سیگار کشیدن میباشد؛ لازم به ذکر است خطر این عامل برای خانمها، بهخصوص پس از یائسگی بیشتر میباشد.
- قرار گرفتن در معرض سموم. بعضی مطالعات نشان میدهد قرار گرفتن در معرض مواد سمی مانند سرب در خانه یا محیط کار احتمال ابتلا به ALS را افزایش میدهد. مطالعات زیادی در این زمینه انجام گرفته است، اما هنوز ماده مشخصی بهعنوان عامل اصلی این عارضه شناخته نشدهاست.
- خدمت سربازی. مطالعات نشان میدهد، افرادی که دوران خدمتشان را در ارتش سپری کردهاند بیشتر در معرض ابتلا به ALS میباشند؛ اما اینکه دقیقا چه عاملی مسبب این بیماری است، مشخص نیست. این احتمال وجود دارد که قرار گرفتن در معرض برخی فلزات و مواد شیمیایی و همچنین آسیبها وعفونتهای ویروسی شانس ابتلا را افزایش خواهد داد.
طبقهبندی ALS؟
ازآنجاییکه هیچ ویژگی خاصی در مورد افراد مبتلا به این بیماری قابل پیشبینی نیست، علت آن ناشناخته میباشد. طبقهبندی زیر توسط پزشکان انجام گرفته است:
ALS کلاسیک
نوعی بیماری عصبی پیشرفته که مشخصه اصلی آن ازبینرفتن سلولهای عصبی حرکتی میباشد. این نوع ALS تقریبا بیش ازدو سوم افراد مبتلا به ALS را تحت تاثیر قرار میدهد.
اسکلروز جانبی اولیه
نوعی بیماری عصبی پیشرفته که در آن سلولهای عصبی(نورونهای) حرکتی بخش فوقانی از بین میروند. اگر نورونهای حرکتی بخش تحتانی تا دو سال تحت تاثیر قرار نگیرند، بیماری نورون حرکتی بخش بالایی باقی میماند؛ این گونه نادرترین نوع از بیماری ALS میباشد.
فلج بولبر پیشرونده(PBP)
نوعی بیماری که شخص مبتلا در صحبت کردن، جویدن و بلع غذا بهدلیل از بین رفتن نورونهای حرکتی بخش تحتانی، دچار مشکل میشود. این اختلال تقریبا 25 درصد از همه افراد مبتلا به ALS را تحت تاثیر قرار میدهد.
آتروفی عضلانی پیشرونده(PMA)
نوعی بیماری عصبی پیشرونده که در آن نورونهای حرکتی بخش تحتانی از بین میروند. درصورتیکه نورونهای حرکتی بخش فوقانی تا مدت 2 سال تحت تاثیر قرار نگیرند، این بیماری صرفا عارضه نورونهای حرکتی بخش پایینی باقی میماند.
ALS خانوادگی
نوعی بیماری عصبی پیشرفته که بیش از یک عضو از یک خانواده را درگیر کند. تعداد کمی از مبتلایان به ALS در ایالات متحده به این نوع از ALS دچار میشوند(10-5%).
تشخیص ALS چگونه است؟

هیچ آزمایشی برای تشخیص قطعی بیماری ALS وجود ندارد. تشخیص این بیماری براساس علائم مشاهده شده در شخص و بررسی سوابق پزشکی ایشان صورت میگیرد. معاینه سیستم اعصاب در فواصل زمانی معین نیز بهمنظور بررسی علائمی نظیر ضعف عضلانی و اسپاستیسیتی انجام میگیرد تا مشخص شود بیماری در چه مرحلهای قرار دارد.
تصویربرداری و آزمایشهای عضله شامل موارد زیر میباشد:
- الکترومیوگرافی(EMG) نوعی تکنیک میباشد که فعالیت الکتریکی بافتعای عضلانی را مشخص کرده و به تشخیص ALS کمک میکند.
- نوار عصب و عضله(NCS) فعالیت الکتریکی اعصاب و عضلات را از طریق اندازهگیری توانایی اعصاب در ارسال سیگنالها به اعصاب یا عضلات ارزیابی میکند.
- تصویربرداری تشدید مغناطیسی(MRI) روشی غیرتهاجمی است که از میدان مغناطیسی و امواج رادیویی برای تولید تصاویر دقیق از مغز و نخاع استفاده میکند.
- آزمایش خون و ادرار ممکن است به تشخیص پزشک و براساس علائم مشاهده شده در شخص انجام شود. پزشک متخصص ممکن است بهمنظور بررسی احتمال وجود سایر بیماریها دستور انجام این تست را دهد.
- نمونهبرداری از عضله به دستور پزشک و بهمنظور تشخیص سایر بیماریها به جز ALS انجام میگیرد. با بیحسی موضعی، نمونه کوچکی از عضله برداشته شده و برای تجزیه و تحلیل به آزمایشگاه فرستاده میشود.
ALS چگونه درمان میشود؟
هیچ درمان قطعی برای جبران آسیب نورونهای حرکتی یا درمان ALS وجود ندارد. بااین وجود، روشهای درمانی به کنترل علائم، جلوگیری از بروز عوارض و راحتتر کردن زندگی کمک میکنند.
مراقبتهای بهداشتی نیز توسط تیمهای تخصصی متشکل از پزشکان، داروسازان، متخصصان تغذیه، مددکاران اجتماعی، روانشناسان بالینی و پرستاران انجام میگیرد. این تیمها برنامههای منحصربفردی برای درمان شخص مبتلا طراحی کرده و تجهیزات مخصوصی بهمنظور راحتی و استقلال ایشان فراهم میآورند.
داروها
سازمان غذا و داروی ایالات متحده(FDA)، داروهایی را برای درمان ALS تایید کرده است:
- ریلوزول نوعی داروی خوراکی است که با کاهش سطح گلوتامات، که مسئول انتقال پیامها بین سلولهای عصبی و نورونهای حرکتی است، آسیب وارده به نورونهای حرکتی را کاهش میدهد. آزمایشهای بالینی انجام شده در افراد مبتلا به ALS نشان میدهد این دارو بهخصوص برای نوع بولبر، برای مدت چندماه از پیشرفت بیماری جلوگیری میکند. افرادی که در بلع غذا دچار مشکل هستند، نوع مایع غلیظ شده یا قرص این دارو را ترجیح میدهند.
- اداراوون بهصورت تزریق وریدی تجویز شده و ثابت شده است که در بهبود عملکرد روزانه افراد مبتلا به ALS بسیار موثر میباشد.
پزشک متخصص همچنین ممکن است به منظور کنترل برخی علائم ALS نظیر گرفتگی عضلانی، سفتی و ناخویشتنداری عاطفی(گریه یا خنده غیرارادی و غیرقابل کنترل یا دیگر رفتارهای احساسی) داروهای دیگری تجویز کند. داروهایی نیز به منظور تسکین درد، بهبود افسردگی، برطرفکردن اختلالات خواب و یبوست در دسترس میباشد.
فیزیوتراپی

متخصص فیزیوتراپی میتواند به شما حرکات و تمرینهایی را پیشنهاد کند که به موجب آنها دردتان بهبود یافته و تحرک و تواناییهای پیشین خود را بازیابید. انجام تمرینهای سبک به تناسب قلب و عروق، تقویت عضلات و بازگردانی دامنه حرکاتی بیمار کمک بسیاری خواهد کرد.
ورزش منظم همچنین حس خوبی در شما ایجاد خواهد کرد، انجام حرکات کششی مناسب از بروز درد پیشگیری کرده و عملکرد عضلهها را تا بهترین وضعیت ممکن ارتقا میبخشد. فیزیوتراپیست گاهی به بیمارپیشنهاد میکند از ارتوز، واکر یا صندلی چرخدار استفاده کند. همچنین ممکن است از ایشان بخواهد به هنگام راه رفتن از سطوح شیبدار استفاده کند.
کار درمانی

متخصص کاردرمانی میتواند به شما کمک کند تا بهرغم دست و بازوهای ضعیفتان، مستقل بمانید. شما میتوانید از تجهیزاتی استفاده کنید تا به کمک آنها فعالیتهایی نظیر لباس پوشیدن، نظافت، غذا خوردن و استحمام را بدون نیاز به دیگران انجام دهید.
اگر نمیتوانید بهدرستی راه بروید، متخصص کاردرمانی به شما کمک میکند در خانه اصلاحاتی انجام دهید تا دسترسی برایتان راحتتر باشد.
گفتاردرمانی

افراد مبتلا به ALS که در صحبت کردن دچار مشکل میشوند میتوانند از کمک یک متخصص گفتاردرمانی که استراتژیهایی بهمنظور بلندتر و واضحتر صحبتکردن ارائه میکنند، بهره بگیرند. با پیشرفت ALS، متخصص گفتاردرمانی درواقع به شخص مبتلا در برقراری ارتباط در جامعه کمک میکند.
دستگاههایی نظیر ترکیبکننده گفتاری کامپیوتری از تکنولوژی ردیابی چشم استفاده کرده و به افراد کمک میکنند از چشمانشان یا دیگر ابزارهای غیرکلامی برای پاسخگویی بله یا خیر بهره گیرند. برخی افراد مبتلا به ALS نیز ممکن است بانکداری صوتی را ترجیح داده و صدایشان را برای استفاده در آینده ذخیره کنند.
رابط مغز-رایانه(BCI) سیستمی است که به افراد مبتلا به ALS اجازه میدهد بهمنظور برقراری ارتباط یا کنترل تجهیزاتی نظیر صندلی چرخدار از فعالیت مغز کمک بگیرند. محققان همچنین بهدنبال دستگاههای کارآمدتر، متحرک و حتی مبتنی بر شنوایی برای کمک به افرادی که از فلج شدید یا اختلالات بینایی رنج میبرند، میباشند.
استفاده از ارتوز
ضعف عضلات پا ممکن است بالارفتن از پلهها، بلندشدن از روی صندلی و راهرفتن را دشوار کند؛ در نتیجه استفاده از ارتوز یا سایر ابزارهای کمکی پیشنهاد میگردد.
هنگام ضعف در عضلات پا، استفاده ازمچبند پا حالتی تعادلی بهوجود آورده و از بروز یکسری مشکلات جلوگیری میکند. ارتوز براحتی درون کفش قرار گرفته و از کشیدهشدن انگشتان پا در هنگام راهرفتن جلوگیری میکند.
ضعف در عضلات گردن نیز بالاگرفتن سر را دشوار میکند، بنابراین استفاده از گردنبند بهمنظور فراهم آوردن راحتی پیشنهاد میگردد.
پشتیبانی تغذیهای
متخصصان تغذیه میتوانند نحوه برنامهریزی و آمادهسازی وعدههای کوچک غذایی را در طول روز به افراد و مراقبان ایشان آموزش دهند، تا بدینترتیب کالری کافی، فیبر و مایعات لازم را دریافت کرده و از مصرف غذاهایی که بلعشان دشوار است اجتناب کنند. زمانیکه افراد مبتلا دیگر نتوانند غذا بخورند، پزشک دستور میدهد از لوله تغذیه استفاده کنند که خطر بروز خفگی و ذاتالریه را که در نتیجه فروبردن مایعات در ریهها رخ میدهد، کاهش دهند.
پشتیبانی تنفسی
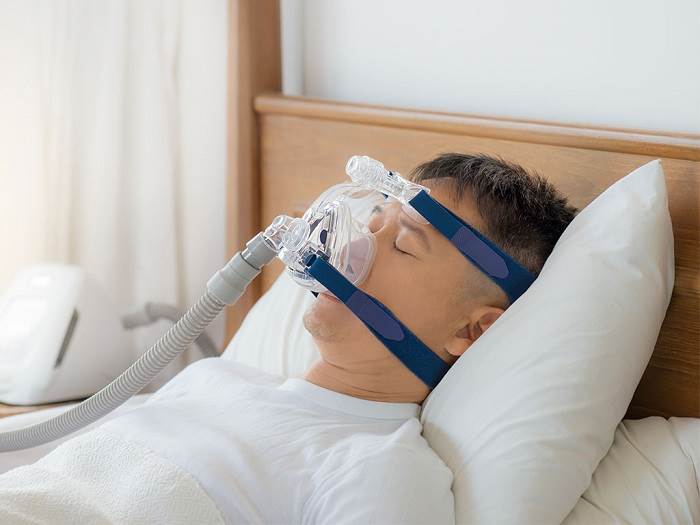
زمانیکه عضلات مربوط به دستگاه تنفسی ضعیف میشوند، افراد در حین انجام فعالیتهای روزانه یا شبها و هنگام دراز کشیدن دچار تنگی نفس میشوند. در اینصورت استفاده از دستگاه پشتیبانی تنفسی که از طریق ماسک روی بینی یا دهان عمل میکند، بسیار موثر است. اوایل این دستگاه تنها شبها مورد استفاده قرار میگیرد، اما نهایتا تماممدت استفاده خواهد شد. لازم به ذکر است این دستگاه کیفیت زندگی را بهبود بخشیده و طول عمر افراد مبتلا به ALS را برای سالیان زیادی افزایش میدهد.
ازآنجاییکه عضلات کنترل کننده دستگاه تنفس ضعیف میشوند، افراد مبتلا به ALS حتی در سرفه کردن نیز با مشکل مواجه میشوند. جالب است بدانید چندین تکنیک برای کمک به این افراد وجود دارد مانند دستگاههای کمکی سرفه.
با پیشرفت بیماری، افراد به دستگاههای کمکی در فرایند تنفس نیاز پیدا کرده که به کمک آنها بتوانند ریهها را پر و خالی کنند. پزشک معالج میتواند یک لوله تنفس درون دهان قرار داده یا به کمک عمل جراحی سوراخی در قسمت جلویی گلو ایجاد کند و یک لوله متصل به لوله تنفسی در قسمت مربوطه قرار دهد. باوجود اینکه این گونه دستگاهها مشکلات تنفسی را برطرف کرده و طول عمر را افزایش دادهاند، در پیشرفت بیماری ALS هیچ تاثیری نداشتند.
موضوعات مرتبط: مطالب پزشکی
پرش پلک که در پزشکی میوکیمیا (Myokymia) نام دارد به وضعیتی اطلاق میشود که طی آن پلک یا پلک ها بصورت غیرارادی و غیرقابل کنترل دچار کشیدگی و انقباض میشوند. اکثر پرشهای پلک در اثر بیماری یا وضعیت مشخصی ایجاد نمیشوند و یک پلک را درگیر میکند. پرش پلک ممکن است در اثر استرس و اضطراب به وجود بیاید و بصورت خودبخودی نیز رفع شود. معمولا پرش پلک پلک پایین را درگیر میکند اما در پلک بالا نیز ممکن است مشاهده شود.
پرش پلک انواعی دارد:
- پرش پلک خفیف که در اثر عواملی همچون سبک زندگی، خستگی، استرس و ... ایجاد میشود.
- اسپاسم خوش خیم اولیه پلکی که بیشتر در اثر عوامل محیطی مانند آلودگی هوا، حساسیت به نور و گاهی در اثر خستگی و استرس ایجاد میشود.
- اسپاسم نیمه صورت نادر بوده و در طی آن ماهیچه های چشم و اطراف لب بصورت همزمان درگیر میشوند.
علت پرش پلک طولانی مدت
اصلی ترین دلایل پرش پلک معمول شامل موارد زیر هستند:
- تحریک چشم، فشار چشم یا ساییدگی قرنیه
- مواد حساسیت زای محیطی مانند باد، نور زیاد، خورشید، آلودگی هوا و ..
- خستگی
- کیفیت پایین خواب، کم خوابی و بی خوابی
- استفاده از نوشیدنی های حاوی کافئین، تنباکو و الکل
- خشکی چشم
- برخی قرص ها
- فعالیت بدنی
- استرس و اضطراب
- یوئیت یا روماتیسم چشمی
- حساسیت به نور
- بلفاریت یا التهاب پلک
- ورم ملتحمه چشم
- دوره های میگرنی
- بیماری کرونا
- پرش پلک معمول در بیشتر موارد مشکلی جدی نیست که نیاز به درمان پزشکی داشته باشد. با این حال، اسپاسم پلک مزمن که نشانه آن پرش پلک طولانی مدت است ممکن است نشانگر وجود بیماری زمینه ای و آسیب های تشخیص داده نشده در بدن از جمله در مغز و سیستم عصبی باشند.
پرش پلک طولانی مدت ممکن است در اثر عوامل زیر ایجاد شود:
- فلج بل (فلج صورت)
- دیستونیا
- دیستونی دهانه رحم
- بیماری پارکینسون
- سندروم تورت
در این حالت ممکن است عوارض دیگری نیز علاوه بر پرش پلک مشاهده شوند. در صورتی که پرش پلک طولانی مدت همراه با علائم زیر باشد حتما به پزشک مراجعه کنید:
- قرمزی چشم، ورم و ترشحات غیرعادی
- افتادگی پلک بالا
- هر وقت پرش پلک رخ میدهد پلک بصورت کامل بسته میشود
- پرش پلک برای چند هفته ادامه داشته باشد
- پرش پلک سایر بخش های صورت را تحت تاثیر قرار دهد
- همچنین در صورتی که آسیبی به چشم وارد شود و پس از آن پرش پلک بروز پیدا کند لازم است تا به پزشک متخصص مراجعه شود.
پرش پلک و کرونا
بیماری ناشی از ویروس کرونا که کوید 19 نام گرفت با عوارض و علائم متفاوتی همراه بود. درکنار تمام عوارض ویروس کرونا، پرش پلک یا میوکمیای پلکی نیز بعنوان یکی از نشانه های کرونا شناخته شدند. مطالعات نشان داده اند در برخی افراد در دوران بهبود پس از کرونا علائم پرش پلک مشاهده میشوند. این نوع از پرش پلک مانند پرش پلک معمول بوده و تفاوتی بین پرش پلک ناشی از کرونا و پرش پلک معمول مشاهده نشده است. همچنین مطالعات نشان داده اند هر چه سن افراد بیشتر باشد و مدت زمان بستری در بیمارستان بیشتر بوده باشد مدت زمانی که طول میکشد پرش پلک رفع شود طولانی تر خواهدبود.
درمان پریدن پلک چشم
بیشتر پرش های پلکی بدون نیاز به درمان خاصی و بصورت خودبخودی رفع میشوند. رفع خودبخودی پرش پلک ممکن است چند ساعت، چند روز یا چند هفته طول بکشد. در صورتی که پرش پلک بصورت خودبخودی رفع نشود و یا با عوارض دیگری همراه باشد لازم است تا به پزشک مراجعه شود. برای پرش پلک معمول میتوان روشهای پیشگیری و درمانی زیر را به کار برد:
- دوری از نوشیدنی های حاوی کافئین
- دوری از استرس
- استراحت و خواب کافی
- استفاده از قطره های مرطوب کننده چشم
- استفاده از کمپرس گرم در هنگام شروع پرش پلک
در صورتی که پرش پلک با این راهکارها رفع نشود ممکن نیاز به مداخلات پزشکی باشد. در این حالت ممکن است روشهای درمانی شامل موارد زیر باشند:
- تجویز آنتی بیوتیک ها
- جراحی
- تزریق بوتاکس
- در صورتی که پرش پلک ناشی از بیماری زمینه ای جدی تری از جمله در سیستم عصبی باشد روشهای درمانی دیگری به کار گرفته میشوند که بسته به نوع بیماری روش درمانی نیز متفاوت است.
موضوعات مرتبط: مطالب پزشکی
ناخنک چشم زائده های گوشی بر روی قرنیه چشم هستند که رگ خونی دارند و در صورتی که بزرگ شوند میتوانند منجر به انسداد مسیر بینایی و در موارد نادری آسیب قرنیه و نابینایی شوند. ناخنک چشم که شبیه پینگوکولا است بصورت خودبخودی از بین نمیرود و برای رفع آن لازم است تا از جراحی استفاده شود. عمل ناخنک چشم عملی ایمن است که میتواند ناخنک چشم را برطرف کرده و مشکلات ناشی از آن را از بین ببرد. در این مطلب قصد داریم تا شما را با عمل ناخنک چشم آشنا کنیم.
- بهترین روش عمل ناخنک چشم
- ایا عمل ناخنک چشم نیاز به بیهوشی دارد
- مراقبت بعد از عمل ناخنک چشم
- بهترین زمان عمل ناخنک چشم
- عمل ناخنک چشم چقدر طول میکشد
- مدت زمان استراحت بعد از عمل ناخنک چشم
بهترین روش عمل ناخنک چشم
یکی از اصلی ترین عوارض یا ایرادات عمل ناخنک چشم در گذشته احتمال عود مجدد ناخنک چشم بوده است. روشهای استفاده شده برای برداشتن ناخنک چشم در گذشته مناسب نبوده و افراد پس از گذشت زمان شاهد ظهور مجدد ناخنک چشم می شدند. بنابراین روشهای عمل ناخنک چشم تکامل پیدا کرده اند تا احتمال عود مجدد ناخنک چشم پس از جراحی به حداقل برسد. روش استاندارد و مناسب عمل ناخنک چشم برش و بخیه اتوگرفت ملتحمه است که میتواند کمترین میزان عود مجدد را داشته باشد و تنها در 5 تا 10 درصد افرادی که از این روش جراحی بهره مند میشوند شاهد عود مجدد ناخنک چشم هستیم. شکل تغییریافته این روش جراحی ناخنک چشم که با نام جراحی پرفکت (P.E.R.F.E.C.T. surgery for pterygium) نیز شناخته میشود نتایج بسیار خوبی در پی داشته و تنها 1 نفر از هر هزار نفری که این روش جراحی را تجربه میکنند شاهد عود مجدد ناخنک چشم خود خواهند بود.جراحی با پیوند غشاء آمنیوتیک نیز روش جراحی مناسب دیگری است اما نرخ عود مجدد ناخنک چشم در این روش بالاتر از روشهای بیان شده می باشد. با این حال این روش درمانی برخی مواقع مفیدتر از روش استاندارد عمل ناخنک چشم است؛ از جمله زمانی که لازم است تا ملتحمه چشم برای جراحی های دیگری مانند جراحی گلوکوم چشم دست نخورده باقی بماند.جراحی سنتی ناخنک چشم که بصورت برش ناخنک چشم صورت میگرفت احتمال عود مجدد 80 درصد را دارد که بعنوان روش مناسبی برای عمل ناخنک چشم شناخته نشده و روشهای دیگری جایگزین آن شده اند.
ایا عمل ناخنک چشم نیاز به بیهوشی دارد
عمل ناخنک چشم معمولا با بی حسی موضعی (و نه بیهوشی عمومی) انجام میگیرد و فرد در حین جراحی بیدار است. در حین جراحی داروهای آرام بخش نیز استفاده میشوند تا فرد کمترین میزان ناراحتی را در حین جراحی تجربه کند. بنابراین جراحی ناخنک چشم یک روش جراحی بدون درد خواهد بود. با این حال در موارد کمی نیز ممکن است نیاز به بیهوشی عمومی باشد و فرد تمام طول جراحی در خواب باشد.
مراقبت بعد از عمل ناخنک چشم
- داروهای تجویزشده توسط پزشک باید بصورت منظم و کامل مصرف شوند.
- استفاده از شیلد چشم (محافظ چشم) از جمله در هنگام خواب و به مدت 2 هفته ضروری است.
- قبل از لمس چشم ها و اطراف آن لازم است تا افراد دستهای خود را به خوبی بشویند.
- از مالش، فشار و ضربه به چشم و اطراف آن خودداری شود.
- در صورتی که زائده های بافتی بر روی مژه ها افتاده باشند میتوان آنها را با پنبه ی مرطوب شده با محلول سالین (سرم نرمال سالین) به آرامی رفع کرد.
- آرایش چشم ها و اطراف آن به مدت حداقل 2 هفته ممنوع است.
- از شستشوی چشم ها خودداری شود.
- با توجه به اینکه پس از عمل ناخنک چشم، افراد به نور حساس میشوند لازم است تا برای راحتی خود از عینک آفتابی استاندارد استفاده کنند.
- پس از عمل ناخنک چشم، احساس خارش در چشم و تحریک آن طبیعی است. همچنین ممکن است وضعیت بینایی ناپایدار باشد و دوره های تاری دید بروز کنند و معمولا جای نگرانی ندارد. با این حال در صورتی که افراد علائم غیرطبیعی مشاهده کنند و یا علائم موجود منجر به آزار و ناراحتی آنان شوند لازم است تا با پزشک خود مشورت کنند.
- در صورتی که بعد از جراحی احساس ناراحتی یا درد وجود داشته باشد افراد میتوانند از داروهای مسکن مانند ایبوپروفن یا داروهای تجویز شده استفاده کنند.
- در صورتی که قبل از جراحی، افراد به توصیه پزشک مصرف داروهایی مانند آسپرین را قطع کرده باشند لازم است تا مصرف این داروها را بعد از جراحی از سر بگیرند. در مورد زمان مصرف این داروها حتما با پزشک متخصص مشورت گردد.
- استحمام یک روز بعد از جراحی ممکن است اما باید توجه داشت که تا سه هفته پس از جراحی از برخورد صابون و آب با چشم ها جلوگیری شود.
- پس از جراحی امکان خم شدن معمولی وجود دارد اما برای برداشتن اشیاء یا وزنه های سنگین لازم است تا دو هفته با احتیاط رفتار شود و برداشتن این اجسام نه بصورت خم شده بلکه بصورت نشسته و با حالت پایدار بدن انجام گیرد.
- از قرارگرفتن در وضعیتی که پاها را بالاتر از سطح بدن قرار میدهند به مدت حداقل 2 هفته خودداری شود.
- برداشتن اجسام تا زمانی که فشاری به افراد وارد نکند، منجر به سرخی صورت نشود یا نیازی به حبس نفس نداشته باشد تا 2 هفته مانعی ندارد. در صورتی که افراد فشاری را در حین بلند کردن اجسام احساس کردند باید فعالیت خود را متوقف کنند.
- از فعالیت هایی که نیاز به خم شدن طولانی مدت دارند مانند کاشت گل و گیاه و باغبانی به مدت حداقل 3 هفته خودداری شود.
- رانندگی با توجه به شرایط افراد میسر است و قبل از برگشتن به روال عادی رانندگی لازم است تا با پزشک مشورت شود.
- ورزش کردن حداقل به مدت 3 هتفه ممنوع است. در مورد زمان بازگشت به ورزش لازم است تا افراد با پزشک خود مشورت کنند.
بهترین زمان عمل ناخنک چشم
عمل ناخنک چشم زمانی توصیه میشود که داروهای ضدالتهاب، قطره ها و پمادهای تجویزشده نتوانند وضعیت افراد را بهبود ببخشند. در این حالت عمل ناخنک چشم یک روش ایده اآل خواهد بود. بهترین زمان عمل ناخنک چشم زمانی است که ناخنک چشم منجر به ایجاد تحریک در سطح چشم یا انسداد مسیر بینایی میشود.
عمل ناخنک چشم چقدر طول میکشد
عمل ناخنک چشم عملی کمترتهاجمی است که معمولا بین 30 تا 45 دقیقه طول میکشد. قبل از عمل ناخنک چشم لازم است تا افراد حداقل به مدت 24 ساعت لنزهای تماسی خود را استفاده نکنند.
مدت زمان استراحت بعد از عمل ناخنک چشم
مراقبت های پس از عمل ناخنک چشم برای ایجاد نتایج قابل قبول و جلوگیری از عوارض جراحی ناخنک چشم ضروری هستند؛ از همین رو توصیه میشود تا افراد به مدت دو تا سه هفته پس از عمل ناخنک چشم استراحت کنند. زمان بهبود افراد بیشتر طول کشیده و ممکن است به چند هفته تا حتی چند ماه زمان نیاز باشد.
موضوعات مرتبط: مطالب پزشکی
اشتها تنها زمانی که ورزش سنگین کردید ، باردار هستید و یا * سندروم پیش از قاعدگی دارید به صورت طبیعی بالاست اما اگه بیشتر مواقع بدون دلیل واضحی احساس کنید شکمتان خالیه ، دیگه حتما .مشکلی وجود داره اینکه چرا نمی تونید اشتهای خودتون رو کنترل کنید خیلی مهمه چون این گرسنگی اضافی از نظر جسمانی و روانی به شما آسیب میرسونه و ممکنه BMI بدنتون رو به جایی بفرسته که دیگه سلامت نیست .

حالا دلایلی که همیشع گرسنه هستید چی میتونه باشه ؟
آب بدنتون کم شده
کم خوابی دارید
استرس بالا دارید
الکل مصرف میکنید
پروتئین کمی مصرف میکنید
به اندازه چربی نمیخورید
بدنتون رو با کربوهیدرات نشاسته ای پر میکنید
عده های غذاییتون رو حذف میکنید
تند غذا میخورید
موضوعات مرتبط: مطالب پزشکی
بیماری نقرس چیست؟نقرس (Gout) نوعی آرتروز مفاصل است که در زمان بالا رفتن ماده شیمیایی اسید اوریک در خون، باعث جمع شدن بلورهای اسید اوریکی در مفاصل می شود. این بلورهای جمع شده اسید اوریکی می تواند منجر به التهاب و درد مفصل شود که اغلب، انگشت شست پا و همچنین سایر مفاصل را درگیر می کند. حملات نقرس، یا آغاز حملات درد نقرسی، غالباً با شدت زیاد و به طور ناگهانی اتفاق افتاده و اغلب با درد شدید و ناتوان کننده ای همراه هستند.
در اکثر افراد، بدن مقادیر قابل کنترلی اسید اوریک تولید می کند و کلیه ها از طریق ادرار مازاد اسید اوریک را از بدن دفع می کنند. اما در بدن مبتلایان به بیماری نقرس، بدن کنترل خوبی روی میزان اسید اوریک موجود در خون ندارد.
به همین دلیل هدف از درمان نقرس کاهش سطح اسید اوریک و تنظیم کردن آن در یک محدوده طبیعی است تا مشکلی برای بدن ایجاد نشود. بسته به نیازهای خاص شما، ترکیبی از داروها برای کنترل نقرس و تغییر سبک زندگی، از جمله رژیم کم پورین توصیه خواهد شد، که می تواند به شما در رسیدن به این هدف کمک کند.
کنترل سطح اسید اوریک و نگه داشتن آن در محدوده مجاز از اهمیت ویژه ای برخوردار است. بدون درمان مناسب، شروع حملات نقرسی به صورت مکرر رخ داده و مفاصل بیشتری را تحت تأثیر قرار می دهد. در نهایت این شرایط می تواند منجر به آسیب استخوان و مفصل و همچنین سایر عوارض قابل توجه نقرس شود همچنین می توانید با پزشک استخوان و مفصل هم گفت و گو کنیدتغییرات رژیم غذایی و حفظ برنامه رژیم غذایی نقرس نیز می تواند بخش مهمی در برنامه درمانی این بیماران به حساب بیاید. در یک مطالعه دانشگاه بوستون بر روی بیش از ۶۰۰ فرد مبتلا به نقرس، افرادی که تحت مصرف رژیم غذایی با پورین بالا بودند، در مقایسه با افراد مصرف کننده رژیم های کم پورینی، حدود ۵ برابر احتمال حمله بیشتری داشتند.میوه هاسبزیجاتغلات کاملو لبنیات کم چرب همراه با برخی از ماهیمرغحبوباتمغزها است.همچنین مقدار مصرف گوشت قرمز و فرآوری شده و نوشیدنی های شیرین که جزو غذاهای با پورین بالا به حساب می آید، در مبتلایان به نقرس باید به حداقل برسد.چه غذاهایی اسید اوریک را بالا می برد؟غذاهایی مانند :
صدفگوشت قرمزنوشابه های شیرین شده با شربت ذرت همراه با فروکتوز بالاو نوشیدنی های الکلی، دارای مقادیر بالایی از پورین هستند.در حالی که مصرف برخی از غذاها می توانند سطح اسید اوریک را افزایش دهند، اما شما می توانید با انتخاب برخی دیگر از مواد غذایی نتیجه عکسی را برای خود رقم بزنید و به کاهش پورین و سطح اسید اوریک کمک کنید.تحقیقات همچنین حاکی از این موضوع است که خوردن لبنیات کم چرب مانند :
ماستپنیرو شیرممکن است میزان اسید اوریک را در خون پایین آورده و التهاب ناشی از بلورهای اسید اوریک را کاهش دهد.
غذاهای کم پورینی که می توانند در رژیم غذایی نقرس گنجانده شوند شامل :
میوه هاسبزیجاتغلات کاملحبوباتمغزهاو لبنیات کم چرب هستند.کاهش وزن برای کنترل نقرستوصیه دیگری که اغلب در مبتلایان به نقرس می تواند راهکار موثری واقع شود، کاهش وزن در صورت لزوم است. مطالعات نشان می دهد که کاهش وزن می تواند به کاهش سطح اسید اوریک و احتمالاً پیشگیری از بروز حملات کمک کند. با این حال، محققان بیان می کنند که نیاز به مطالعات دقیق تری در این زمینه وجود دارد.
مواد غذایی مضر برای بیماران نقرسبه طور کلی، غذاهای پر پورین جزو محدودیت های اصلی رژیم غذایی نقرس هستند، که به عنوان غذاهایی با بیش از ۲۰۰ میلی گرم پورین در هر ۱۰۰ گرم طبقه بندی می شوند. از مصرف غذاهای با پورین متوسط که حاوی ۱۵۰ تا ۲۰۰ میلی گرم پورین و غذاهای حاوی مقدار زیادی فروکتوز هستند نیز باید خودداری شود.
غذاهایی که باید از رژیم غذایی نقرس حذف شوند عبارت اند از:
گوشت اندام: به عنوان مثال می توان به کبد، کلیه، لوزالمعده و مغز اشاره کرد.گوشت باز: به عنوان مثال می توان به قرقاول، گوساله و گوشت گوزن اشاره کرد.غذاهای دریایی خاص: این غذاهای دریایی شامل ماهی کولی، صدف، ماهی ساردین و ماهی تن می شود.غذاها و نوشیدنی های شیرین: این مواد غذایی شامل لیموناد، آب میوه، محصولات نانوایی مانند نان حجیم و شیرینی جات، آب نبات و غلات شیرین می شود.الکل: به طور خاص، آبجو و مشروبات الکلی مقطر با تکرار حملات نقرس مرتبط هستند.کربوهیدرات های تصفیه شده: به عنوان مثال می توان به نان سفید، ماکارونی و کیک اشاره کرد.غذاهای فرآوری شده: این مواد غذایی شامل سوسیس، کالباس و ژامبون می شود.اگرچه کربوهیدرات های تصفیه شده دارای پورین کمی هستند، اما هنوز هم می توانند سطح اسید اوریک ادرار را افزایش دهند. برخی از انواع غذاهای دریایی بیش از انواع دیگر حاوی مواد پورینی هستند.
مضرترین مواد غذایی دریایی برای مبتلایان به نقرس شامل :
ماهی قزل آلاگوش ماهیساردینصدفماهی خال مخالیشاه ماهیماهی روغنی کوچکماهی کادو ماهی کولی می شود.ماهی قزل آلا و انواع خاصی از حلزون صدف دار مانند خرچنگ، لابستر، صدف و میگو دارای پورین کمتری هستند.
موضوعات مرتبط: مطالب پزشکی
سنگ تشکیل شده در کلیه مجموعه فشرده ای از نمک و مواد معدنی است که اغلب از کلسیم یا اوریک اسید تشکیل شده است. این تجمع در داخل کلیه ایجاد می شود و می توانند به سمت سایر قسمت های مجاری ادراری حرکت کند. اندازه سنگ ها متفاوت است. برخی از سنگ ها می توانند آنقدر بزرگ شوند که کل فضای کلیه را اشغال کنند. سنگ های کوچک اغلب هیچ علامت مشخصی ندارند و ممکن است به طور محسوس حضور آن را متوجه نشوید. تا زمانی که سنگ وارد میزنای یا حالب نشود، اغلب هیچ مشکل و علامتی وجود ندارد. وجود سنگ در کلیه معمولاً بسیار دردناک است. بیشتر سنگ های کلیه بدون درمان خود به خود از بین می روند. با این حال ممکن است برای شکستن یا دفع سنگ هایی که از بین نمی روند، به روش تهاجمی تر نیاز داشته باشید. وجود این سنگ ها بسیار دردناک است و در صورت عدم درمان منجر به عفونت یا عملکرد ناقص کلیه می شوند.
تشخیص عملکرد و سلامت بیضه ها از جمله اقداماتی است که توسط متخصص اورولوژی انجام می شود. اورولوژی یک تخصص در جراحی است که وظیفه تشخیص و درمان بیماری های دستگاه ادراری زن و مرد و اندام تناسلی مردان و مشکلات جنسی آقایان را برعهده دارد. همشهریان محترم! اگر به این دسته از بیماری ها و مشکلات مبتلا هستید به متخصص اورولوژی در اصفهان مراجعه نمایید.
علل سنگ کلیه
غلظت موادي مثل اگزالات كلسيم، فسفات كلسيم، اسيد اوريك كه در ادرار افزايش مي يابد.
- كمبود موادي مثل: سيترات
- كمبود مايعات در بدن بيمار
- عفونت ادراري
- ركود ادراري
- دوره هاي بي حركتي
- اختلالات ژنتيكي
علائم سنگ کلیه
سنگ کلیه تا وقتی حرکت نمی کند و ثابت است، هیچ علامتی ندارد. مشکلات از زمانی آغاز می گردد که سنگ در کلیه جابه جا می شود یا به سمت میزنای (لوله ای که هر کلیه را به مثانه وصل می کند) به راه می افتد. در این حالت، برخی یا همه موارد زیر دیده می شود:
- درد شدید و متناوب در پهلو و پشت، پایین تر از سطح دنده ها که ممکن است به پایین شکم تیر بکشد.
- سوزش ادرار
- ادرار صورتی، قرمز یا قهوه ای
- ادرار بدبو یا تیره
- تهوع و استفراغ
- احساس نیاز مداوم به دفع ادرار
- افزایش تعداد نوبت های دفع ادرار بیش از حد عادی
- تب و لرز در صورت وجود عفونت
- کم شدن حجم ادرار
عوامل خطر سنگ کلیه
مواردی که ریسک ساخته شدن سنگ در کلیه ی شما را افزایش می دهد شامل:
- سابقه شخصی یا خانوادگی. اگر کسی در خانواده شما دارای سنگ کلیه میباشد، شما بیشتر از افراد معمولی احتمال دارد مبتلا به سنگ کلیه شوید و اگر شما در حال حاضر یک یا چند سنگ در کلیه دارید، شما در معرض سنگ های دیگر هستید.
- کم شدن آب بدن. نوشیدن روزانه ی آب می تواند خطر ابتلا به سنگ کلیه را کاهش دهد. افرادی که در آب و هوای گرم زندگی میکنند و کسانی که زیاد عرق می کنند ممکن است در خطر بالاتری نسبت به دیگران باشند.
- رژیم های غذایی خاص. خوردن رژیم غذایی که سرشار از پروتئین، سدیم و قند است ممکن است خطر ابتلا به برخی از انواع سنگ کلیه را افزایش دهد. این امر به ویژه با یک رژیم غذایی با سدیم بالا صادق است. سدیم بیش از حد در رژیم غذایی خود مقدار کلسیمی که از کلیه ها باید فیلتره شوند را افزایش می دهد و به طور قابل توجهی خطر ابتلا به سنگ کلیه را افزایش می دهد.
- چاقی. شاخص توده ی بدنی بالا (BMI)، اندازه دور کمر زیاد و افزایش وزن با افزایش خطر ابتلا به سنگ کلیه در ارتباط است.
- بیماری های دستگاه گوارش و عمل های جراحی. جراحی بای پس معده، بیماری التهابی روده یا اسهال مزمن می تواند باعث تغییر در روند گوارش جذب کلسیم و آب شود و ریسک ساخته شدند سنگ در کلیه را افزایش دهد.
- دیگر شرایط پزشکی. بیماری ها و شرایطی که ممکن است خطر ابتلا به سنگ کلیه را افزایش دهند شامل: اسیدوز کلیه، سیستینوری، هیپرپاراتیروئیدیسم، برخی داروها و برخی از عفونت های دستگاه ادراری.
انواع سنگ کلیه
انواع سنگ کلیه عبارتند از:
- سنگ های کلسیمی: سنگ های کلسیم اگزالاتی، شایع ترین انواع سنگ کلیه و سنگ های کلسیمی هستند. اگزالات هم از طریق مواد غذایی مانند شکلات، آجیل و برخی میوه ها و سبزی ها مانند اسفناج جذب شده و هم روزانه توسط کبد در بدن تولید می شود. مصرف مقادیر بالای ویتامین دی در رژیم غذایی و جراحی بای پس روده شانس تغلیظ کلسیم و اگزالات را در ادرار افزایش می دهند. برخی داروهای ضدتشنج و ضد افسردگی مانند توپیرامات و اسیدوز توبولار کلیوی نیز شانس ایجاد سنگ های فسفات کلسیمی را در افراد افزایش می دهند.
- سنگ های استروویتی: این سنگ ها در اثر عفونت های ادراری مکرر ایجاد شده و می توانند به سرعت بزرگ شده و علائم شدید و آزاردهنده ای را ایجاد کنند.
- سنگ های اسید اوریکی: این سنگ ها از انواع سنگ کلیه می باشند که در افراد مبتلا به اسهال مزمن، سوءجذب، دیابت، افرادی که پروتئین زیادی در رژیم غذایی خود مصرف می کنند و برخی بیماری های ژنتیکی دیده می شوند.
- سنگ های سیستئینی: از انواع نادر سنگ کلیه می باشند که در افراد مبتلا به بیماری ارثی سیستینوری دیده می شوند.
تشخیص سنگ کلیه
آزمایش های متعددی به منظور بررسی وجود سنگ کلیه انجام می شود. پزشک درد کولیکی (درد کشاله ران) و کمر درد ناشی از سنگ کلیه را حین معاینه بالینی تشخیص می دهد، این موارد غالباً نشانه سنگ کلیه است. وجود خون و عفونت در ادرار با انجام آزمایش ادرار مشخص می شود. آزمایش خون به منظور تشخیص ابتلا به بیماری های مرتبط با سنگ کلیه و تأیید تشخیص اولیه کاربرد دارد.
سی تی اسکن شکم یکی از آزمایش های تشخیص سنگ کلیه است که وجود سنگ را در حالب، مثانه و کلیه ها، بزرگی و محل دقیق سنگ، انسداد و وضعیت اندام های این ناحیه مانند آپاندیس، آئورت و پانکراس (لوزالمعده) را با قطعیت مشخص می کند. سونوگرافی نیز از قدرت تشخیصی بالایی برخوردار است و بسیاری از عوارض ناشی از سنگ کلیه را مشخص می کند. بانوان باردار باید به جای سی تی اسکن، سونوگرافی انجام دهند تا در معرض تشعشع قرار نگیرند. رادیولوژی معمولی پس از تشخیص سنگ کلیه انجام می شود تا پیشروی سنگ در سیستم دفع ادرار ردیابی شود.
درمان سنگ کلیه
درمان با توجه به نوع سنگ انجام می شود. به طورکلی گزینه های درمانی عبارتند از:
استفاده از دارو برای درمان سنگ کلیه
برای تسکین درد ناشی از سنگ کلیه ممکن است به داروهای مسکن نیاز داشته باشید. همچنین در صورت وجود عفونت نیاز به درمان با آنتی بیوتیک ها دارید. از جمله داروهای مهم برای درمان این بیماری عبارتند از:
- آلوپورینول (Zyloprim) برای سنگ های اسید اوریک
- دیورتیک های تیازیدی برای جلوگیری از تشکیل سنگ کلسیم
- بی کربنات سدیم یا سیترات سدیم برای کاهش اسیدیته ادرار
- محلول های فسفر برای جلوگیری از تشکیل سنگ های کلسیم
- ایبوپروفن (Advil) برای درد
- استامینوفن برای درد
- ناپروکسن سدیم (Aleve) برای درد
جراحی
گاهی اوقات لازم است که برای خارج کردن سنگ از حالب یا کلیه جراحی انجام شود. جراحی سنگ کلیه در شرایط زیر ضرورت می یابد:
- چنانچه سنگ دفع نشود.
- اگر بیمار نتواند درد را تا زمان دفع تحمل کند.
- اگر سنگ عملکرد کلیه را مختل کرده باشد.
اگر سنگ ها کوچک باشند و باعث درد یا عفونت نشوند، جراحی لازم نیست. با این حال برخی بیماران به دلیل ترس از دفع ناگهانی و واهمه از تحمل درد شدید ترجیح می دهند همین سنگ های کوچک را خارج کنند. در ادامه جراحی های متداولی را که برای خارج کردن سنگ از کلیه یا حالب انجام می شود، توضیح می دهیم.
لیتوتریپسی (سنگ شکنی) شاک ویو (SWL)
سنگ شکنی شاک ویو (SWL) با هدف درمان سنگ کلیه و حالب انجام می شود. امواج شوکی با توجه به تصاویر سونوگرافی یا رادیولوژی تعیین کننده محل سنگ به دقت بر سنگ متمرکز می شود. امواج شوکی چندین بار به سمت سنگ فرستاده می شود تا سنگ خرد شود. سنگریزه ها به راحتی ظرف چند هفته با ادرار از بدن خارج می شود. بیمار همان روز عمل مرخص می شود و می تواند فعالیت های معمول را پس از دو تا سه روز مجدداً شروع کند.
اورتروسکوپی (URS)
اورتروسکوپی با هدف درمان سنگ کلیه و حالب انجام می شود. جراح تلسکوپ یا دوربین بسیار کوچکی موسوم به اورتروسکوپ را وارد مثانه می کند، در حالب بالا می برد و وارد کلیه می کند. اورتروسکوپ های سخت برای سنگ های بخش پایینی حالب و نزدیک به مثانه به کار برده می شود، حال آن که از اورتروسکوپ منعطف برای درمان سنگ های بخش بالایی حالب و کلیه استفاده می شود. پزشک می تواند با استفاده از اورتروسکوپ سنگ را بدون ایجاد برش ببیند. این عمل معمولاً تحت بیهوشی عمومی انجام می شود تا بیمار کاملاً راحت باشد. پزشک پس از دیدن سنگ، سنگ های کوچکتر را با وسیله کوچک حلقه مانندی (بسکت) می گیرد و خارج می کند؛ اما اگر سنگ بزرگتر از آن باشد که بتوان آن را یک دفعه خارج کرد، ابتدا سنگ را با لیزر یا دیگر ابزارهای سنگ شکن به قطعات ریزتری می شکند. بیمار همان روز عمل مرخص می شود و می تواند فعالیت های روزمره را پس از دو تا سه روز ازسربگیرد. اگر پزشک، استنت تعبیه کرده باشد، استنت پس از 4 تا 10 روز خارج می شود.
نفرولیتوتومی از راه پوست (PCNL)
سنگ شکنی از راه پوست (PCNL) بهترین روش برای درمان سنگ کلیه بزرگ است که تحت بیهوشی عمومی انجام می شود. جراح ابتدا برشی به بزرگی نیم اینچ را در پشت یا پهلوی بیمار ایجاد می کند تا بتواند دستگاه نفروسکوپ (تلسکوپ) سخت را وارد بخش توخالی مرکزی کلیه و محل قرارگیری سنگ کند. جراح ابزار سنگ شکن و مکش سنگریزه ها را از راه نفروسکوپ وارد بدن می کند. امکان مکش و خارج کردن سنگ ها PCNL را به بهترین روش درمان سنگ های بزرگ کلیه تبدیل کرده است. پس از PCNL معمولاً لوله ای در کلیه قرار داده می شود تا ادرار را از بدن خارج کند و در یک کیسه بریزد. به این ترتیب ادرار تخلیه و خونریزی متوقف می شود. این لوله شب عمل یا چند روز در بدن باقی می ماند.
موضوعات مرتبط: مطالب پزشکی
غده پروستات یکی از اندام های مردان می باشد که در ناحیه پایین شکم و در قسمت خروجی مثانه قرار دارد. این غده یک رشد دومرحله ای دارد به این معنی که بزرگ شدن آن در سنین بلوغ و بعد از سن 35 سالگی رخ می دهد؛ اما در صورت رشد بیش از اندازه و بزرگ شدن آن باید دلیل را جویا شد. سونوگرافی به عنوان یکی از ابزارهای تشخیصی دقیق برای بررسی پروستات شناخته شده است. سونوگرافی پروستات، آزمایشی است که با پرتاب امواج صوتی از بافت های بدن، تصاویر سیاه و سفید از پروستات تولید می کند.
- علت سرطان پروستات
- علائم سرطان پروستات
- عوامل خطر سرطان پروستات
- علل انجام سونوگرافی پروستات
- شرایط قبل از سونوگرافی پروستات
- روش انجام سونوگرافی پروستات
- عوارض سونوگرافی پروستات
این آزمایش برای بررسی پروستات از نظر وجود هرگونه ناهنجاری، سرطان یا سایر بیماری های مرتبط با پروستات استفاده می شود. این آزمایش بی خطر است و در کمتر از یک ساعت انجام می شود. این به پزشک کمک می کند تا شرایط احتمالی پروستات را قبل از جدی تر یا غیر قابل کنترل بودن تشخیص دهد.
علت سرطان پروستات
بر اساس گفته webMD، علل سرطان پروستات به طور دقیق نامشخص است؛ اما پزشکان می دانند که سرطان هنگامی آغاز می شود که برخی از سلول های پروستات از حالت طبیعی خارج می شوند. این اختلال احتمالاً بر اثر جهش در DNA برخی سلول ها و در نتیجه آن رشد و تقسیم سریع تر آنها شروع می شود و سپس با مرگ سلول های طبیعی و تجمع سلول های غیرطبیعی نامیرا توده ای تشکیل می شود که به آن تومور می گوییم. این سلول های تومورال می توانند تا حدی رشد کنند که به بافت های اطراف تهاجم پیدا کنند. همچنین برخی از این سلول ها ممکن است جدا شده و به سایر نقاط بدن رفته و باعث متاستاز سرطان شوند.
علائم سرطان پروستات
متأسفانه سرطان پروستات علائم زودرسی ندارد که به وسیله آنها بتوانیم به سرطان پروستات مشکوک شویم و در مراحل اولیه، آن را تشخیص دهیم. اطراف توده ی سرطانی هیچ عضو حساسی از بدن وجود ندارد که با بزرگ شدن توده ی سرطانی به آن فشار بیاید و باعث درد شود، به همین دلیل ممکن است بیماری حتی سال ها بدون علامت باقی بماند. از این رو چکاپ منظم مردان بالای ۴۵ سال با آزمایش خون یا شاید معاینه برای تشخیص زودهنگام بیماری از اهمیت خاصی برخوردار است. سرطان پروستات یکی از شایع ترین سرطان ها در مردان به شمار می آید. در برخی از بیماران ممکن است سرطان پروستات با علائم زیر همراه باشد. در صورت مشاهده آنها بهتر است به پزشک مراجعه کنیم:
- تکرر ادرار، به خصوص در شب
- سختی آغاز یا قطع دفع ادرار
- جریان ضعیف یا قطره قطره ادرار
- دفع دردناک یا سوزناک ادرار
- انزال دردناک
- وجود خون در ادرار یا مایع منی
- احساس فشار یا درد در مقعد
- درد یا سفتی در پایین کمر، لگن یا ران
نکته مهمی که باید به آن توجه شود این است که داشتن علائم ادراری پروستات لزوماً به معنی ابتلا به سرطان پروستات نیست. التهاب پروستات و بزرگی خوش خیم پروستات ، بیماری های بسیار شایعی در مردان هستند که همین علائم را دارند.
عوامل خطر سرطان پروستات
- چاقی: مردان چاقی که سرطان پروستات در آنها تشخیص داده می شود با احتمال بیشتری دچار انواع پیشرفته هستند که به درمان به سختی پاسخ می دهند.
- سن: با افزایش سن احتمال ابتلا به سرطان افزایش می یابد. با افزایش سن بیش از ۵۰ احتمال سرطان پروستات به میزان قابل توجهی افزایش می یابد.
- نژاد: دیده شده است که به دلایل نامشخص احتمال ابتلا به این بیماری در مردان سیاه پوست بیش از سایر مردان است؛ بنابراین نژاد از دلایل ابتلا به سرطان پروستات است.
- سابقه خانوادگی: اگر در خانواده مردی مبتلا به سرطان پروستات شود، خطر ابتلا در سایر مردان خانواده افزایش می یابد. همچنین سابقه خانوادگی وجود ژن هایی که احتمال سرطان سینه را افزایش می دهند (BRCA1 یا BRCA2) یا سابقه خانوادگی نزدیک سرطان سینه ، احتمال ابتلا به سرطان پروستات را افزایش می دهد.
- رژیم غذایی: با وجودی که علت این ارتباط نامشخص است دیده شده است که سرطان در کشورهایی که مصرف گوشت و لبنیات پرچرب بالا است بیشتر دیده می شود. همچنین رژیم غذایی که میوه و سبزیجات کمی داشته باشد خطر ابتلا را افزایش می دهد.
برخی عوامل از جمله سیگار کشیدن، التهاب پروستات، بیماری های منتقله جنسی ، وازکتومی و مواجهه با برخی مواد شیمیایی، نیز به عنوان عوامل خطر ابتلا به سرطان مطرح هستند؛ اما هنوز تأثیر آنها به طور دقیق مشخص نشده است.
علل انجام سونوگرافی پروستات
سونوگرافی پروستات برای آزمایش غده پروستات و بافت های اطراف آن در مردان انجام می شود. در صورتی که بیمار شرایط زیر را داشته باشد توصیه می شود:
- در معاینات فیزیکی رکتال (مقعدی) ناهنجاری و موارد غیر معمول مشاهده شود.
- بیمار در معرض ریسک ابتلا به سرطان پروستات قرار داشته باشد.
- سن بیمار بالای چهل سال باشد.
- مشکلات در دفع ادرار
- مشاهده خون در ادرار
- وجود توده ها و بافت های اضافه در اطراف ناحیه مقعد
- نتایج غیر معمول در آزمایش های خون یا ادرار
- کاهش تعداد اسپرم ها در نتیجه آزمایش های باروری مردان
- علاوه بر این، سونوگرافی پروستات می تواند به پزشک برای برداشتن بافت نمونه، یا بیوپسی از پروستات کمک کند.
شرایط قبل از سونوگرافی پروستات
برای انجام سونوگرافی پروستات عموماً کار خاصی لازم نیست انجام شود. به طور کلی، دستورالعمل های زیر برای کسب نتیجه بهتر از آزمایش سونوگرافی پروستات وجود دارد:
- چند ساعت قبل از انجام آزمایش غذا نخورید. ترجیح بر این است که برای سونوگرافی پروستات ناشتا باشید.
- از داروهای ملین یا شیاف برای پاکسازی روده ها قبل از آزمایش استفاده کنید.
- از مصرف داروهای رقیق کننده خون مانند داروهای ضد التهاب غیر استروئیدی یا آسپرین تا یک هفته قبل از انجام آزمایش خود داری کنید، خصوصاً اگر در طول انجام سونوگرافی، نیاز به نمونه برداری بیوپسی از بافت پروستات باشد.
- ممکن است برای حفظ آرامش در طول انجام سونوگرافی پروستات، پزشک، داروهای آرام بخش مانند لورازپام تجویز کند.
روش انجام سونوگرافی پروستات
در آقایان غده پروستات دقیقاً در جلو راست روده قرار دارد، بنابراین معاینه سونوگرافی به منظور قرار دادن مبدل تصویربرداری در نزدیک ترین حد ممکن به غده پروستات به صورت صحیح انجام می شود. برای سونوگرافی ترانس رکتال از بیمار خواسته می شود که دراز کشیده و زانوهای خود را خم کند. یک پوشش محافظ یکبار مصرف روی مبدل قرار می گیرد، سپس مبدل از طریق مقعد وارد می شود و داخل رکتوم قرار می گیرد. تصاویر از زوایای مختلفی به دست می آیند تا بهترین نمای غده پروستات ایجاد شود. در برخی از موارد به تشخیص پزشک، این سونوگرافی از روی شکم انجام می شود. در این روش به دلیل اینکه پروستات در محوطه لگن قرار دارد، برای کیفیت بهتر تصاویر سونوگرافی، مثانه باید پر باشد.
عوارض سونوگرافی پروستات
سونوگرافی خطر تشعشع ندارد. اکثر افراد در هنگام قرار گرفتن پروب درون مقعد احساس ناراحتی خفیفی را تجربه می کنند. اگر نسبت به لاتکس حساسیت دارید، به پزشک اطلاع دهید. قبل از قرار دادن پروب در مقعد، آن را در یک روکش لاتکس قرار می دهند.
موضوعات مرتبط: مطالب پزشکی
کمر انسان از اجزای مختلفی تشکیل شده است که شامل ماهیچه ها، استخوان ها، دیسک ها، رباط ها و تاندون ها هستند.این اجزا در کنار هم قرار گرفته و حرکات مختلف کمر را مدیریت می کند. اختلال در هریک از این اجزا در روند کاری سایر اجزا مشکل ایجاد کرده و در نهایت باعث ایجاد درد در ناحیه کمر می شود. دردی که در قسمت پایین کمر ایجاد می شود کمردرد نام دارد. کمردرد به علت بیماری در ساختمانهایی که در کمر قرار گرفتند ایجاد می شود که شامل دیسک بین مهره ای، لیگامانهای که استخوانهای ستون مهره ها را به هم می چسبانند، مفاصلی که ستون مهره ها را به هم وصل می کند و نیز اسپاسم عضلات کمر باشد. بیدار شدن با کمردرد معمولاً نشان دهنده مشکلی در وضعیت خوابیدن، تختخواب یا بالش است. با این وجود، کمر درد صبحگاهی می تواند نشانه ای از وضعیت پزشکی باشد. شناسایی علت کمردرد به شما کمک می کند تا مشکل را مدیریت کنید و راه های بیدار شدن بدون درد اکثر صبح ها را شناسایی کنید.
- علت کمردرد صبحگاهی
- تشخیص کمر درد
- درمان کمردرد صبحگاهی
- پیشگیری از کمر درد
- زمان مراجعه به پزشک
علت کمردرد صبحگاهی
دلایل بروز کمر درد صبحگاهی
- حالت خواب
در صورتی که هر روز صبح احساس کمر درد دارید حالت بدن شما به هنگام خواب می تواند علت ایجاد این مشکل باشد. حالت نامناسب خواب می تواند باعث فشار بر روی ستون فقرات شده و قوس های طبیعی آن را صاف کند. همچنین این مشکل می تواند باعث کشیدگی و فشار غیر عادی بر روی مفاصل ستون فقرات شود. اگر به طور مکرر بر روی شکم خود می خوابید ممکن است بیشتر دچار کمر درد شوید.
- تشک نامناسب
اگر حالت نامناسب خواب علت بروز کمر درد شما نباشد ممکن است مشکل از تشک شما باشد. تعویض تشک قدیمی می تواند تأثیر قابل توجهی در رفع این مشکل داشته باشد. بر اساس یک مطالعه ی انجام شده، تعویض کردن تشک هایی که بیش از 9 سال استفاده شده اند و خرید تشک جدید می تواند در بهبود کیفیت خواب، کاهش مشکلات مربوط به کمر و کاهش علائم استرسی مؤثر باشد.
- بارداری
کمر درد حین بارداری یک مشکل بسیار شایع است. برخی از مادران باردار از هفته ی هشتم بارداری خود به این مشکل دچار می شوند؛ ولی معمولاً این مشکل در ماه های 5 تا 7 بارداری بروز پیدا می کند. بارداری باعث فشار بر روی عضلات کمر شده و پس از خوابیدن طولانی مدت این مشکل تشدید می شود. بدین ترتیب فرد به گرفتگی و خشکی عضلات کمر نیز مبتلا خواهد شد. به منظور کاهش درد و ناراحتی می توانید از تمرینات کششی استفاده کنید و به هنگام بلند شدن از جای خود نیز به جای کمر از عضلات پا کمک بگیرید. در صورت باقی ماندن درد، استفاده از کمپرس گرم می تواند مشکل را تسکین دهد.
- دژنراسیون دیسک
بیماری های دژنراتیو دیسک معمولاً بدون محرک خاصی ایجاد می شوند. این بیماری ها نتیجه ی افزایش سن و فرسایش طبیعی بدن هستند. در اثر این بیماری ها، دیسک های بین مهره ای آسیب دیده و تخریب می شوند. این مشکل باعث درد و ناراحتی شدیدی شده که ممکن است به هنگام صبح بیشتر باشد. در برخی از موارد دژنراسیون دیسک منجر به ناراحتی نخواهد شد. فشار داخل دیسک های بین مهره ای به هنگام صبح بیشتر است. ازجمله روش های درمانی برای این عارضه می توان به تزریق استروئید و داروهای مسکن به منظور کاهش درد اشاره کرد. همچنین ممکن است پزشک یا فیزیوتراپیست به شما توصیه کنند تا از بریس های مخصوص کمر برای حمایت بیشتر استفاده کنید.
- فیبرومیالژی
فیبرومیالژی عارضه ای است که باعث طیف وسیعی از دردهای اسکلتی عضلانی می شود. باور بر این است که در طی این بیماری نحوه ی درک درد توسط مغز تغییر کرده و فرد درد شدیدتری را احساس می کند. با وجود این که همه ی افراد در خطر این بیماری قرار دارند، شیوع آن در خانم ها بیشتر از آقایان است.
تشخیص کمر درد
برای به دست آوردن یک تشخیص دقیق که علت زمینه ای درد شما را مشخص کند تنها از طریق علائم مقدور نیست و در طول درمان مشخص می شود.
سابقه پزشکی بیمار
قبل از شروع معاینه فیزیکی از بیمار می خواهند تا اطلاعاتی در مورد علائم و سابقه پزشکی خودش ارائه کند.
معاینه فیزیکی
هدف از معاینه فیزیکی محدود کردن علل احتمالی درد است یک معاینه فیزیکی معمولی برای کمردرد شامل ترکیبی از مراحل زیر است:
- لمس کردن. پزشک با استفاده از دست که به آن پالپیشن نیز گفته می شود کمر شما را لمس می کند تا به عضلاتی که دچار گرفتگی یا سفت شدند و یا نواحی که درد دارید و اختلالات مفصل دست پیدا کند.
- معاینه عصبی. تشخیص احتمالاً شامل معاینه حرکتی از جمله حرکات ناخودآگاه مفصل ران زانو باز کردن و خم کردن شست پا حرکاتی رو به جلو و عقب و حرکات مچ پا می شود. یک معاینه حسی احتمالاً شامل آزمایش واکنش بیمار به لمس آرام آن ناحیه، فرو کردن سوزن یا سایر احساساتی است که در قسمت پایین کمر، باسن و پاها خواهد داشت.
- آزمایش دامنه حرکتی. ممکن است از بیمار خواسته شود که در موقعیتهای خاصی خم شود یا بچرخد این فعالیت ها انجام می شوند تا پزشک متوجه شود در چه موقعیت هایی درد مجدداً ایجاد شده یا بدتر می شود و اینکه چه حرکات خاصی به علت درد و ناراحتی محدود شده اند.
- تست رفلاکس (واکنش بیمار). واکنش های بیمار در پاها کنترل و ارزیابی می شود تا واکنش های ضعیف و قدرت عضلاتی که کاهش یافته اند مشخص شود. اگر واکنش ها از بین رفته باشد، ریشه عصب آنطور که باید واکنشی نشان نمی دهد.
بالا آوردن پا از بیمار خواسته می شود تا روی کمر دراز بکشد و یک پای خود را تا جایی که می تواند به صورت صاف بالا بیاورد اگر بالا آوردن پا موجب شد کمر درد شروع شود احتمالاً فتق دیسک در آن ناحیه رخ داده است.گاهی اوقات برای اطلاعات بیشتر از علل درد شبانه بیمار یک اسکن تصویری نیاز است. اگر درد بیمار شدید باشد و دو تا سه ماه با درمانهای غیر جراحی بهبود نیابد ممکن است آزمایش تصویربرداری تشخیصی برای او انجام شود.
آزمایشات تصویربرداری رایج عبارتند از:
- اشعه ایکس برای بررسی استخوان های ستون فقرات استفاده می شود. اشعه ایکس اختلالاتی مثل آرتروز، شکستگی، خار استخوان یا تومورها را نشان می دهد.
- سی تی اسکن میلوگرام تصویر مقطعی از ستون فقرات را ارائه میکند در سی تی اسکن یا توموگرافی کامپیوتری اشعه ایکس از طریق ستون فقرات فرستاده می شود کامپیوتر آن را بر می دارد و به یک تصویر سه بعدی تبدیل میکند.
- MRI یا اسکن تصویربرداری رزونانس مغناطیسی تصویر با جزئیات کامل از ساختار ستون فقرات بدون استفاده از پرتو اشعه ایکس انجام می شود.
- مطالعات تزریقی تزریقات فلوروسکوپی بی حس کننده موضعی، داروهای استروئیدی به ساختارهای آناتومیک خاصی تزریق می شوند آنها در تأیید منبع درد بسیار کمک کننده هستند.
درمان کمردرد صبحگاهی
برخی روش هایی که به کاهش سریع کمر درد صبحگاهی کمک می کنند عبارتند از:
کمپرس سرد و گرم
- استفاده از کمپرس گرم. یک حوله مرطوب گرم (از مایکروفر برای گرم کردن آن استفاده کنید) به خوبی یک استحمام با آب گرم یا حتی بهتر از آن عمل می کند. به یاد داشته باشید که گرما ممکن است باعث تشدید التهاب شود بنابراین اگر علائم شما تشدید شد باید بلافاصله کمپرس را بردارید.
- استفاده از کمپرس یخ. این کار نیز برای برخی افراد مؤثر واقع می شود؛ اما سرما ممکن است باعث بروز مشکلات خطرناک تری شود بنابراین اگر درد شما تشدید شد باید بلافاصله یخ را بردارید.
تغییر حالت خوابیدن
ستون فقرات در صورتی که صاف باشد تنشی به آن وارد نمی شود. این ساده است: خم شدن ها و چرخش های غیرعادی در ناحیه کمر ممکن است باعث کشیدگی عضلانی کمر و وارد آمدن فشار بر عصب ها و دیسک ها شود. کمر خود را صاف نگه دارید تا از کمر دردهای احتمالی پیشگیری کنید. خوابیدن روی شکم ممکن است باعث درد قسمت پایین کمر شود. خوابیدن روی شکم در بیشتر موارد باعث می شود بدن شما به سمت بالا قوس پیدا کند که می تواند ریشه مشکل شما باشد. سعی کنید در وضعیت دیگری بخوابید. اگر عادت دارید روی شکم بخوابید، غلتیدن به پهلو برای شما راحت ترین راه است. یک بالش سفت زیر بازوی خود قرار دهید تا احساس وجود یک تشک در زیر قفسه سینه را به شما برساند.اگر نمی توانید از خوابیدن به روش شکم صرف نظر کنید سعی کنید یک بالش زیر لگن خود قرار دهید تا کمر شما قوس پیدا نکند. خوابیدن به پهلو می تواند به تسکین کمر درد برخی افراد کمک کند خوابیدن به پهلو نیز برای برخی افراد بسیار مؤثر است. این رایج ترین نحوه خوابیدن است و به صاف ماندن ستون فقرات در هنگام خواب کمک می کند. خوابیدن به پشت نیز می تواند برای برخی افراد مؤثر واقع شود؛ اما نه برای همه. بیشتر پزشکان و متخصصین خواب توصیه می کنند که به پشت بخوابید. خوابیدن به پشت به حفظ وضعیت طبیعی بدن در هنگام خوابیدن کمک می کند. احتمال چرخش یا خم شدن ستون فقرات در این وضعیت کم است به همین دلیل احتمالاً افرادی که با این وضعیت می خوابند، خواب بهتری داشته و در هنگام بیدار شدن شاداب تر خواهند بود. در برخی موارد ممکن است خوابیدن به پشت نیز باعث کمر درد شود. در این موارد، سعی کنید یک بالش در زیر پاهای خود قرار دهید تا فلکسورهای لگن شما قبل از خواب کشیده شوند. در غیر این صورت می توانید به پهلو بغلتید.
داروهای بدون نیاز به نسخه پزشک
گاهی اوقات برای درمان کمر دردهای شدید باید اقدامی فوری انجام داد. اگر می توانید از داروهای ضدالتهابی غیراستروئیدی مانند ایبوپروفن استفاده کنید از پزشک بخواهید که برای شما تجویز نماید. این مسکن ها به کاهش التهاب نیز که ممکن است باعث ناراحتی مضاعف شود کمک می کنند. استامینوفن (تایلنول) نیز یکی دیگر از مسکن هایی است که می توانید به جای داروهای ضدالتهابی غیراستروئیدی مصرف کنید.
تحریک الکتریکی عصب
یکی روش دیگر، تحریک الکتریکی عصب است. تحریک الکتریکی عصب نیز ممکن است برای تسکین دردهای عضلانی اسکلتی مؤثر واقع شود.
ورزش برای کمر درد صبحگاهی
اگر شما در هنگام صبح دچار کمر درد می شوید، انجام تمرین های ورزشی و به کارگیری نکات زیر می تواند به کاهش ناراحتی های شما در طول روز کمک کند.
- حرکات کششی در رختخواب
یک روش برای تسکین درد این است که قبل از خروج از رختخواب حرکات کششی صحیح انجام دهید. وقتی که شما به پشت می خوابید، دستان خود را تا آنجا که می توانید بالای سر خود ببرید و به طور همزمان پاهای خود را در جهت مخالف بکشید. سپس زانوهای خود را داخل قفسه سینه کشیده و این حالت را مدتی حفظ کنید تا کمر شما کشیده شود. چرخش به سمت پهلوها نیز می تواند احساس خوبی به شما بدهد. در حالی که نشسته اید، پاهای خود را به اندازه عرض شانه باز کرده و کف پاهای خود را روی زمین قرار دهید. دستان خود را بالای سر خود ببرید و سپس حرکات کششی به سمت طرفین را انجام دهید.
- پلانک
پلانک تقریباً تمام بدن به خصوص عضلات شکم را درگیر می کند. وقتی عضلات شکم شما تقویت شوند، فشار کمتری بر کمر شما وارد می شود. انجام حرکت پلانک به تسکین دردهای جزئی کمر به خصوص در قسمت پایین کمر کمک می کند. برای انجام حرکت پلانک رو به زمین دراز بکشید. انگشتان پای خود را خم کرده و ساعدها و آرنج های خود را هم تراز با مچ دست خود قرار دهید. در حالی که از زمین بلند می شوید، خودتان را به سمت بالای کمر فشار داده و چانه خود را نزدیک به گردن قرار دهید. این حالت را به مدت 30 ثانیه حفظ کرده و عضلات شکم را منقبض کنید همچنین باید عضلات گلوتوس و ران های خود را نیز منقبض کنید. سپس پایین آمده و در صورت تمایل این حرکت را دوباره تکرار کنید.
- مینی کبرا
ممکن است حرکت کبرا را از کلاس های یوگا به خاطر داشته باشید. در حرکت مینی کبرا از همان حرکات پایه ای استفاده می شود با این تفاوت که کششی زیادی در قسمت پایین کمر انجام نمی شود. برای انجام حرکت مینی کبری، روی شکم خود دراز بکشید و کف دست خود را در امتداد دو طرف سر خود روی زمین قرار دهید. آرنج ها و ساعدهای شما نیز باید در امتداد کف دست و در یک خط صاف قرار گیرند. به تدریج کف دست ها و ساعدهای خود را به سمت زمین فشار داده و قفسه سینه خود را بلند کنید. سر خود را بالا نگه داشته و در حالی که گردن خود را صاف نگه داشته اید به جلو نگاه کنید. این حالت کشش را به مدت 10 ثانیه حفظ کرده و 5 مرتبه آن را تکرار کنید.
- خم کردن زانو
مکن است با کشش زانوها و عضلات گلوتوس درد کمر و به خصوص قسمت پایینان تسکین یابد. یک روش برای این کار انجام تمرینی به نام خم کردن زانو است. برای انجام این تمرین، حالتی نیم خیز به سمت پایین بگیرید انگار می خواهید روی یک صندلی که پشت شما قرار دارد بنشینید. زانوهای خود را با زاویه 90 درجه خم کنید به طوری که جلوتر از امتداد انگشتان پای شما قرار گیرند. زمانی که می خواهید بنشینید نفس خود را بیرون داده و سپس در حالی که نفس خود را داخل می کشید بایستید. این تمرین را 10 مرتبه تکرار کنید.
- در تمام طول روز ورزش کنید.
تمرینات منظم در سراسر روز کلید تسکین درد شما است. پیاده روی جزء بهترین ورزش ها است و شما باید حداقل 10000 قدم در روز راه بروید. به هر حال هر کاری که باعث تحرک شما شود می تواند به تقویت کمر شما کمک کند. همچنین اگر شما شغل اداری و دفتری دارید که به دلیل آن زیاد می نشینید، باید به طور مکرر به خود استراحت دهید. حداقل هر نیم ساعت یک مرتبه بایستید و حرکات کششی انجام دهید. برخاستن و ایستادن پشت میز در طول روز کاری به بر داشته شدن فشار از روی کمر شما کمک می کند؛ بنابراین شما از عواقبی که ممکن است صبح روز بعد دچار آن شوید رها می شوید.
پیشگیری از کمر درد
- ورزش بیشتر. ممکن است فکر کنید که بهترین راه برای رهایی از کمر درد محدود کردن فعالیت های فیزیکی و استراحت است. یک تا دو روز استراحت می تواند به شما کمک کند؛ ولی استراحت طولانی مدت برای کمر درد شما مضر خواهد بود. امروزه محققین دریافته اند که فعالیت فیزیکی منظم می تواند به کاهش التهاب و تنش های عضلانی کمک کند.
- مراقب وزن خود باشید. اضافه وزن به خصوص در ناحیه ی شکم می تواند مرکز ثقل بدن را جا به جا کرده و با وارد کردن فشار بر روی کمر باعث تشدید درد آن شود. حفظ وزن مناسب روشی مؤثر برای کنترل کمر درد خواهد بود.
- سیگار را ترک کنید. سیگار کشیدن باعث محدودیت جریان خون به طرف دیسک های کمر شده و افراد سیگاری در خطر بیشتری برای ابتلا به کمر درد قرار خواهند داشت.
- حالت خواب. در صورتی که در خطر کمر درد قرار دارید در مورد بهترین حالت خوابیدن با پزشک خود مشورت کنید. خوابیدن بر روی پهلو و خم کردن زانوها به طرف قفسه ی سینه توصیه خواهد شد. اگر ترجیح می دهید به پشت بخوابید یک بالش در زیر زانوها و یک بالش در زیر کمر خود قرار دهید. خوابیدن بر روی شکم می تواند فشار بسیار زیادی بر روی کمر شما وارد کند. اگر به هیچ شکل دیگری نمی توانید بخوابید، یک بالش در زیر لگن خود قرار دهید.
- به حالت بدن خود دقت کنید. بهترین صندلی برای پیشگیری از کمر درد صندلی هایی با پشتی صاف بوده که از پایین کمر شما حمایت می کنند. زمانی که نشسته اید زانوهای خود را کمی بالاتر از لگن قرار دهید. می توانید برای این کار پای خود را بر روی یک چهارپایه قرار دهید. اگر لازم است تا برای مدت زمان طولانی بایستید سر خود را بالا نگه داشته و شکم خود را به داخل بکشید. در صورت امکان یک پای خود را بر روی یک چهارپایه استراحت داده و هر 5 تا 15 دقیقه پای خود را عوض کنید.
- در بلند کردن اجسام دقت کنید. برای بلند کردن اجسام سنگین از کمر خم نشوید. برای این کار زانوهای خود را خم کرده و به صورت اسکوات پایین بروید. سپس عضلات شکم خود را منقبض کرده و جسم سنگین را نزدیک به بدن خود نگه دارید. زمانی که جسم سنگین را در دست گرفته اید از چرخاندن بدن خودداری کنید. در صورت امکان به جای کشیدن جسم سنگین آن را هل بدهید. هل دادن اجسام فشار کمتری بر روی کمر وارد خواهد کرد.
- از پوشیدن کفش های پاشنه بلند خودداری کنید. این کفش ها مرکز ثقل بدن شما را جا به جا کرده و فشار زیادی بر روی کمر وارد می کنند. از کفش هایی با پاشنه ی بلندتر از 5/2سانتیمتر استفاده نکنید. در صورتی که لازم است کفش پاشنه بلند بپوشید، یک جفت کفش عادی به همراه داشته باشید و در صورت احساس ناراحتی کفش های خود را تعویض کنید.
- از شلوارهای تنگ استفاده نکنید. پوشیدن لباس های تنگ می تواند باعث اختلال در خونرسانی، نشستن و راه رفتن شده و کمر درد شما را تشدید کند.
- کیف پول خود را سبک کنید. نشستن بر روی یک کیف پول ضخیم می تواند باعث ناراحتی و کمر درد شود. اگر قصد نشستن برای مدت طولانی را دارید، مانند زمان رانندگی، کیف پول خود را از جیب پشتی شلوار خارج کنید.
- از کیف دستی مناسب استفاده کنید. از کیف هایی استفاده کنید که بند پهن و بلندی داشته باشند. کیف های مورد استفاده توسط پیام رسان ها از همین دسته هستند. انداختن بند کیف بر روی شانه ی طرف مقابل می تواند وزن را بهتر تقسیم کرده و کمر درد شما را کاهش دهد. زمانی که کیف سنگین یا بدون بند را حمل می کنید به طور مکرر دست خود را عوض کنید تا فشار ناشی از آن بر روی یک طرف بدن وارد نشود. به منظور کاهش وزن کیف به طور منظم وسایلی که به آنها نیاز ندارید را از کیف خارج کنید.
- بریس های کمر را کنار بگذارید. انواع مختلفی از بریس کمر وجود دارند. این وسایل می توانند بعد از انجام برخی جراحی ها کاربردی باشند؛ ولی شواهد زیادی مبنی بر تأثیرگذاری آنها برای درمان کمر درد مزمن وجود ندارد.
زمان مراجعه به پزشک
در برخی موارد، حتی درمان های اورژانسی نیز ضروری نیست و شما ممکن است به ارزیابی پزشکی و سپس به درمان نیاز داشته باشید. در موارد زیر با پزشک خود ملاقات کنید:
- خشکی کمر شما به مدت بیش از دو هفته طول کشیده است.
- قادر به انجام فعالیت های معمول خود نیستید.
- خشکی کمر شما در صبح ها شدیدتر است.
- درد و خشکی در سایر مفاصل یا عضلات خود دارید.
- قبل از این دچار روماتیسم مفصلی یا سندروم درد شده اید و علائم شما بدتر شده است.
موضوعات مرتبط: مطالب پزشکی
علت قارچ ناخن دست و پا چیست و چگونه درمان میشود؟
قارچ ناخن نوعی عفونت است که از طریق ترک های ناخن یا بریدگی های پوستی به وجود می آید. این عفونت می تواند باعث تغییر رنگ ناخن یا ضخیم تر شدن آن شده و با درد همراه باشد. از آنجا که انگشتان پا اغلب گرم و مرطوب هستند، در نتیجه محیط بسیار مناسبی برای رشد قارچ ها محسوب شده و انواع مختلف قارچ و گاه مخمرها می توانند قسمت های مختلف ناخن را درگیر کنند. در صورت عدم تشخیص و درمان عفونت ممکن است به سرعت گسترش یافته و ناخن های دیگر پا، پوست و حتی ناخن های دست را درگیر کند. به قارچ ناخن آنيكوميكوز (onychomycosis) نيز گفته مي شود. البته هنگامی که قارچ نواحی بین انگشتان پا و پوست پای فرد را آلوده می کند، به آن پای ورزشکار (tinea pedis) گفته خواهد شد.
علت قارچ ناخن
در افراد عادی و سالم، عفونتهای قارچی ناخنها بیشتر توسط قارچی که در رطوبت گرفتار شده است، ایجاد میگردد. قارچهای ناخن مکانهای گرم، مرطوب و تاریک را دوست دارند. بسیاری از افراد به دلایل زیر به قارچ ناخن مبتلا میشوند:
- قدم زدن در اطراف استخرهای شنا
- استفاده از رختکن عمومی یا حمام مشترک (مانند حمامهای سالنهای ورزشی یا استخرهای شنا)
- راه رفتن با پای برهنه در یک منطقه عمومی
- رفتن به سالنهای ارائه دهنده خدمات ناخن نامناسب
- زندگی و ارتباط با افراد دارای قارچ ناخن
ثابت شده است که ورزشکاران بیشتر مستعد ابتلا به قارچ ناخن هستند، که این موضوع میتواند به دلیل پوشیدن کفشهای تنگ که از عرق خیس شدهاند، همراه با ضربههای مکرر به ناخنهای پا باشد. باید به این نکته نیز توجه نمود که فشارهای مکرر ناخن را ضعیف کرده و آن را مستعد ابتلا به عفونت قارچی میکند.
علائم قارچ ناخن
عفونت قارچی ناخن ممکن است بخشی از ناخن، کل ناخن یا چندین ناخن را درگیر کند. مسلما دکتر عفونی به راحتی قادر به تشخیص این علائم و نشانهها است. علائم شایع عفونت قارچی ناخن عبارتند از:
- یک ناخن منحرف شده که ممکن است از بستر ناخن بلند شده باشد.
- بوی نامطبوعی که از ناخن آلوده به مشام میآید.
- وجود یک ناخن شکننده یا ضخیم
افراد در معرض ابتلا به قارچ ناخن
علل مختلفی برای عفونت قارچ ناخن وجود دارد. هر علتی درمان مخصوص به خود را دارد. اگرچه بسیاری از علل عفونت قارچی ناخن قابل پیشگیری هستند، برخی از عوامل خطر، احتمال ابتلا به آن را افزایش میدهند. این عوامل خطر ساز عبارتاند از:
- ابتلا به دیابت
- بیماری که باعث گردش خون ضعیف میشود.
- سنین بالای ۶۵ سال
- استفاده از ناخن مصنوعی
- شنا در یک استخر عمومی
- وجود آسیب ناخن
- داشتن آسیب پوستی در اطراف ناخن
- وجود رطوبت طولانی مدت در انگشتان دست یا پا
- ضعف سیستم ایمنی
- استفاده از کفشهای پنجه بسته مانند کفش تنیس یا چکمه
عفونت ناخن در مردان بیشتر از زنان رخ میدهد و این عفونت در بزرگسالان بیشتر از قارچ ناخن در کودکان دیده میشود. اگر یکی از اعضای خانواده شما اغلب به این نوع عفونتهای قارچی مبتلا میشود، احتمال ابتلای سایر اعضای خانواده به آنها نیز بیشتر است. افراد مسن در معرض خطر بالایی برای ابتلا به عفونت قارچی ناخن هستند؛ زیرا گردش خون ضعیفتری دارند. همچنین با افزایش سن، ناخنها کندتر رشد کرده و ضخیمتر میشوند.
انواع قارچ ناخن
عفونت زیر ناخنی انتهایی
عفونت زیرناخنی انتهایی رایج ترین نوع عفونت قارچی ناخن است که هم در ناخن های دست و هم در ناخن های پا دیده می شود. در صورت بروز عفونت، لبه ی بیرونی ناخن ناهموار میشود و رگه های زرد یا سفیدی روی ناخن به وجود می آید. عفونت، بستر ناخن و سطح زیرین آن را درگیر می کند.
عفونت سفید سطحی
عفونت های سفید سطحی، معمولاً در ناخن های پا دیده می شود. نوعی قارچ خاص لایه ی سطحی ناخن را درگیر می کند و نقاط سفیدی روی ناخن به وجود می آورد. در نهایت، این نقاط سفید کل ناخن را فرا گرفته و ناخن زبر، نازک و مستعد شکنندگی می گردد. این نقاط ممکن است به حفره تبدیل یا پوسته پوسته شوند.
عفونت زیر ناخنی پروکسیمال
عفونت های زیر ناخنی پروکسیمال رایج نیستند؛ اما می توانند در ناخن های دست یا پا دیده شوند. با رشد عفونت به سمت بالا، نقاط زرد رنگی در بستر ناخن به وجود می آید. این عفونت معمولاً در افرادی که ضعف سیستم ایمنی دارند رخ می دهد. همچنین می تواند در اثر زخم در ناخن به وجود آید.
عفونت کاندیدایی
عامل این نوع عفونت مخمر کاندیدا است. این مورد ناخن هایی را که قبلاً عفونت داشته یا صدمه دیده بوده را درگیر می کند. کاندیدا معمولاً ناخن های دست را درگیر می کند و اغلب در افرادی دیده می شود که دستانشان زیاد با آب در تماس است. این عفونت ها معمولاً در کوتیکول اطراف ناخن شروع می شود و باعث تورم، قرمزی و حساسیت نسبت به لمس می شود. ناخن ممکن است کمی از بستر جدا شود یا کاملاً کنده شود.
قارچ ناخن کاشت
زمانی که کاشت ناخن انجام میدهیم، در اثر وجود حبابهای ریز هوا و همچنین ایجاد یک محیط تاریک و مرطوب محیط مناسبی برای رشد قارچ ایجاد میشود. اگر بدن ما به طور طبیعی میزبان اینگونه قارچها باشد به دلیل مساعد شدن شرایط، شروع به رشد و گسترش میکنند؛ اما ممکن است از طریق وسایل و مواد کاشت ناخن این عفونت به ما منتقل شود. به همین دلیل قبل از مراجعه به سالنهای زیبایی برای انجام اموری مانند کاشت ناخن حتماً از بهداشت آنها و نحوه ضدعفونی کردن وسایل و مواد مورد استفاده اطمینان حاصل کنید؛ زیرا که این عفونتها از فردی به فرد دیگر قابل انتقال هستند.
از جمله دلایل ایجاد قارچ در ناخن کاشت شده میتوان به موارد زیر اشاره کرد:
- چسباندن نادرست ناخن
- تغییر در ظاهر ناخن
- بهداشت ضعیف افرادی که در سالن کار میکنند.
- آسیب به ناخنهای طبیعی
- استفاده از ناخنهای کاشت شده برای مدت طولانی
تشخیص قارچ ناخن
برای تشخیص قارچ ناخن پزشک ناخن های فرد را معاینه خواهد کرد. برای تشخیص دقیق تر نیز پزشک ممکن است برخی از قسمت های ناخن یا ضایعات زیر ناخن را برداشته و برای تشخیص نوع قارچ به وجود آورنده عفونت به آزمایشگاه ارسال کند. بیماری های دیگری مانند پسوریازیس می تواند بسیار شبیه به عفونت قارچی ناخن بوده و با آن به اشتباه گرفته شود. میکروارگانیسم هایی مانند مخمر و باکتری ها نیز ممکن است ناخن ها را آلوده کرده و باعث بروز عفونت قارچی ناخن شود. در روند تشخیص، مشخص شدن علت بروز عفونت می تواند تا حد زیادی به انتخاب بهترین شیوه درمانی کمک کند.
عوارض عفونت قارچی ناخن
عوارض عمده ی عفونت قارچی ناخن عبارتند از:
- عود مجدد عفونت
- از دست دادن موقتی ناخن آلوده به عفونت
- تغییر رنگ ناخن
- گسترش عفونت به اعضای دیگر بدن یا جریان خون
- ایجاد عفونت باکتریایی پوستی به نام سلولیت
زمان مراجعه به پزشک
اگر اقدامات مراقبتی کمکی نکرده و ناخن به طور قابل توجهی شاهد تغییر رنگ، ضخامت یا تغییر شکل و ناخن هستید، بهتر است به پزشک مراجعه کنید. در صورتی که مبتلا به دیابت بوده و احتمال ابتلا به قارچ ناخن می دهید، حتماً برای پیگیری روند تشخیص و درمان به پزشک مراجعه کنید.
پیشگیری از قارچ ناخن
- دست و پاها را مرتب بشویید. دستان خود را بعد از لمس ناخن آلوده شسته و آنها را بعد از شستشو مرطوب کنید.
- ناخن ها را به خوبی گرفته و لبه ها و قسمت های ضخیم ناخن را با استفاده از یک ناخن گیر تیز بگیرید. پس از هر بار ناخن گرفتن، ناخن گیر را به خوبی ضد عفونی کنید.
- جورابهای جذب کننده و ضد عرق بپوشید یا هر روز جوراب های خود را عوض کنید.
- در طول روز از کفش های چرم که قابلیت تنفس دارند، استفاده کنید.
- کفش های قدیمی را دور انداخته یا آنها را با مواد ضد عفونی کننده یا پودرهای ضد قارچ ضد عفونی کنید.
- در استخرها و مکان های مرطوب از کفش یا دمپایی تمیز استفاده کنید.
- برای مانیکور و پدیکور ناخن ها به سراغ سالن هایی بروید که برای هر مشتری ابزار خود را ضد عفونی می کنند.
- از لاک ناخن و ناخن های مصنوعی استفاده نکنید.
درمان قارچ ناخن
درمان موضعی ممکن است به درمان عفونت خفیف کمک کند؛ اما در مواقعی میتوانند عوارض جانبی خفیفی مانند تورم یا سوزش ایجاد کنند. درمانهای موضعی امکان دارد شامل موارد زیر باشد:
- آمورولفین
- سیکلوپیروکس
- افیناکونازول
- تاوابورول
درمانهای خوراکی قارچ ناخن برای موارد شدیدتر، پزشک ممکن است داروهای خوراکی تجویز کند. این داروها اغلب مؤثرتر و سریعتر از درمانهای موضعی عمل میکنند. با این حال، این قرصها میتوانند عوارض جانبی داشته باشند. پزشک ممکن است به افراد توصیه کند که هنگام مصرف این ضد قارچها از قرار گرفتن در معرض الکل و آفتاب خودداری کنند. همچنین برای بررسی هرگونه مشکلی نیاز به آزمایش خون وجود دارد. درمانهای خوراکی شامل موارد زیر است:
- فلوکونازول
- گریزئوفولوین
- ایتراکونازول
- تربینافین
- درمان با لیزر و جراحی
جراحی برداشتن ناخن عفونی تنها در شرایط وخیم، درد شدید ناخن و موفقیتآمیز نبودن دیگر درمانها انجام میشود. صفحه ناخن جدید پس از برداشتن ناخن رشد میکند، البته رشد مجدد آن گاهی بیش از یک سال طول میکشد. در صورت مقاوم بودن عفونت قارچ ناخن پا میتوان از درمان با لیزر بهره گرفت. لیزر مقادیر بالایی از انرژی نوری را منتشر میکند که قارچها را میکشد و نابود میسازد. بر اساس نتایج پژوهشهای انجام شده، لیزر درمانی کاملاً ایمن است و 90 درصد موارد پس از 3 ماه با موفقیت درمان میشود. البته جهت حفظ نتیجه به دست آمده درمان باید به مدت یک سال هر سه ماه یک بار تکرار شود.
موضوعات مرتبط: مطالب پزشکی
عوارض پروستاتیت باکتریایی مزمن
خوب است بدانید که اگر این عفونت به درستی درمان نشود، عوارض جدی ایجاد میکند، از جمله:
–احتباس ادرار یا ناتوانی در ادرار کردن
–سپسیس که در صورت گسترش باکتریها به داخل جریان خون، اتفاق میافتد
–آبسه پروستات که در اثر تجمع عفونت ایجاد میشود

دلایل و عوامل خطر برای پروستاتیت باکتریایی مزمن
عفونت باکتریایی باعث پروستاتیت باکتریایی مزمن میشود. حتی وقتی علائم اولیه عفونت درمان شود باز هم ممکن است رشد باکتریها در پروستات ادامه یابد (که باید آزمایش پروستات این مساله را تایید کند).
علل عفونت عبارتند از:
-هر باکتری که باعث عفونت ادراری شود
-عفونتهای مقاربتی (STIs) مثل کلامیدیا و سوزاک
– وجود باکتری E. coli بعد از ابتلا به عفونت بیضه، مجرای ادراری (التهاب مجرای ادرار) یا عفونت ادراری
عوامل خاصی افراد را در معرض ابتلا به این بیماری پروستاتیت باکتریایی مزمن قرار میدهند، مانند:
-بزرگ شدن پروستات
-عفونت در بیضه یا اطراف آن
-تنگی مجرای ادرار یا مجرای ادرار باریک
تشخیص پروستاتیت مزمن باکتریایی
برای تشخیص، پزشک سابقه شما را بررسی میکند و معاینه فیزیکی را برای جستجوی تورم غدد لنفاوی نزدیک کشاله ران یا مایعات ترشحی از مجرای ادرار انجام میدهد.
همچنین پزشک معاینه رکتال دیجیتال (DRE) را برای بررسی پروستات انجام میدهد. در طول آزمایش پروستات، او در حالیکه دستکش به دست دارد یک انگشت چرب شده خود را به راست روده شما وارد میکند تا علائمی مثل پروستات نرم یا بزرگ شده را جستجو کند.
همچنین پزشک ممکن است از آزمایشها و روشهای زیر استفاده کند:
-آزمایش مایعات ِمجرای ادرار برای تشخیص باکتریها
-آزمایش تشخیص ِعفونت مقاربتی/ STI
-آزمایش ادرار
-ام آر آی
-سیتوسکوپی یعنی وارد کردن دوربین کوچکی به مجرای ادرار، برای بررسی مجرای ادرار، پروستات و مثانه
درمانهای خاص پروستاتیت باکتریایی مزمن
آنتی بیوتیکها دوره اصلی درمان این بیماری هستند که معمولاً ۱۲-۴ هفته مصرف میشوند. برای بسیاری از افراد، درمان تا ۶ هفته هم ادامه خواهد داشت.
درمان مرحله اول معمولاً یک آنتی بیوتیک فلوروکینولون است مانند سیپروفلوکساسین (سیپرو)، افلوکساسین یا لووفلوکساسین.
با این حال، فلوروکینولونها میتوانند خطر پارگی تاندون آشیل را افزایش دهند، به همین دلیل آنها دیگر یک درمان ترجیحی محسوب نمیشوند.
آنتی بیوتیکهای تجویز شدهی دیگر در پروستاتیت باکتریایی مزمن عبارتند از:
سولفامتوکسازول/ تریمتوپریم (باکتریم)، درمان دیگری برای مرحله اول
آنتی بیوتیکهای تتراسایکلین مثل داکسی سایکلین یا آزیترومایسین
از تتراسایکلینها معمولاً در مواردی استفاده میشود که پزشک کلامیدیا یا وجود مایکوپلاسما را در دستگاه تناسلی یا مجرای ادرار شناسایی کرده و یا مظنون به آن است.
آنتی بیوتیکی که برای شما تجویز میشود در نهایت به این بستگی دارد که کدام باکتری باعث پروستاتیت شما شده است.
بعد از اطمینان از نابودی کامل عفونت و اتمام درمان، پزشک یک معاینه پیگیری را برای شما تعیین میکند؛ چون ممکن است ۶ ماه تا ۱ سال طول بکشد تا علائم را به طور کامل از بین ببرد.
درمانهایی برای تسکین علائم پروستاتیت باکتریایی مزمن
رژیم درمانی ِترجیحی برای پروستاتیت باکتریایی مزمن، ترکیبی از آنتی بیوتیکها و داروهای ضد التهاب از جمله داروهای ضد التهاب غیراستروئیدی (NSAIDs) است.
اگرچه NSAIDها) داروهای ضد التهاب غیر استروئیدی) میتوانند درد پروستاتیت را هم تسکین بدهند اما در درجه اول برای کاهش التهاب استفاده میشوند.
سایر داروهایی که ممکن است دریافت کنید عبارتند از:
-ملینها برای جلوگیری از یبوست
-داروهای مسدود کننده آلفا مثل تامسولوزین (فلامکس)، برای کمک به درمان احتباس ادرار
بعضی از انواع داروهای خانگی هم ممکن است علائم شما را تسکین بدهند. این درمانهای خانگی شامل موارد زیر است:
-حمام آب گرم
-نوشیدن ۱۸ تا ۳۶ دسیلیتر آب در روز
-اجتناب از مصرف الکل، کافئین، مرکبات و هر نوع غذای گرم و تند
موضوعات مرتبط: مطالب پزشکی
کولون و رکتوم یعنی چه؟
کولون و رکتوم، بخش هایی از دستگاه گوارش هستن و لوله عضلانی طویلی به نام روده بزرگ را تشکیل می دهند. ۱۵۰-۱۲۰ سانتی متر ابتدای روده بزرگ، کولون و ۱۵ سانتی متر انتهایی روده بزرگ رکتوم نام دارد. غذای هضم شده توسط روده باریک وارد کولون می شود. کولون آب و مواد مغذی را دوباره جذب نموده و باقی مانده به شکل مدفوع ذخیره می شود که پس از عبور از کولون به رکتوم رسیده و سپس از طریق سوراخ مقعد، دفع می شود.
کولونوسکوپی یعنی چه؟
کولونوسکوپی آزمایشیه که برای تشخیص تغییرات یا موارد غیر عادی در روده بزرگ و رکتوم ( راست روده ) مورد استفاده قرار می گیره. کولونوسکوپی یکی از روش های شایع برای تشخیص و نمونه برداری پولیپ هاست.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
اسکن پرفیوژن قلب روشی غیر تهاجمی است که برای بررسی خون رسانی به عضله قلب به کار می رود.این اسکن اغلب در دو حالت استرس و استراحت به طور جداگانه مورد برسی قرار می گیرد و با مقایسه دو اسکن می توان ضایعات خونرسانی عضله قلب و همچنین انفارکتوس یا سکته قلبی را تشخیس داد.مرحله استرس به دو طریق(استرس دارویی یا با ورزش)صورت می گیرد.
الف-تعیین نوع استرس لازم وآمادگی برای اسکن:
این کار توسط پزشک معالج یا پزشک موسسه در اتاق معاینه صورت می گیرد.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
میوه سنجد از زمانهای گذشته در سبد غذایی ایرانیان جا داشته و در اعیاد سنتی به آن توجهی خاص مبذول شده است. امروزه از درخت سنجد و میوه آن در صنایع غذایی، بهداشتی، دارویی، عطرسازی و صنایع چوب استفاده می شود. نام علمی سنجد «Elaeagnusan gastifolial» است و رویشگاه این درخت بدلیل سازگاری آن با محیط های مختلف در اغلب نقاط کره زمین از جمله آمریکای شمالی، اروپای شرقی و غربی، آسیای مرکزی و شمالی و … است.به طور کلی 3 نوع درخت سنجد در دنیا وجود دارد که 2 نوع هلاگنوس و هیپوفار در ایران موجودست. درخت سنجد هلاگنوس به دلیل درشتی میوه ، قامت بلند، نداشتن خار و برگهای پهن به درخت سنجد هیپورفیا برتری دارد.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
یکی از بزرگترین امتیازات فیزیکی انسان نسبت به دیگر جانوران، انگشت شست اوست. انگشتان شست ما به ما اجازه میدهند اشیاء را بگیریم و به محیط اطرافمان بهتر دست بزنیم. اما به همین دلیل، شست ما در معرض استفاده بیش از اندازه و آسیب و … قرار دارد که میتواند در نهایت به دردناک شدن این عضو بیانجامد.
ما از دستهایمان خیلی زیاد استفاده میکنیم. خیلی وقتها اتفاقی که برای دستهای ما و خصوصاً برای انگشت شست روی میدهد این است که اشتباهاً از آن به عنوان ابزار استفاده میکنیم و این میتواند سبب درد مزمن شود.
درد انگشت شست و درد دست به طور کلی بسیار شایع است. افراد تقریباً 40 درصد احتمال دارد که در طول زندگی خود دچار آرتروز در دستها شوند و این تنها یکی از دلایل درد انگشت شست است. آرتروز به سن مرتبط است و معمولاً بعد از چهل سالگی دیده میشود.
ضمناً خانمها بیشتر احتمال دارد که دچار آرتروز شوند و علت احتمالی آن نیز این است که بیشتر در معرض بیماریهایی هستند که منجر به درد انگشت شست میشود.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
یکی از دغدغه های خانم ها پس از زایمان لاغر شدن و رسیدن به وزن قبل از بارداری است. شیردهی به تغذیه اضافی نیاز دارد و اهمیت سالم غذا خوردن در آن مانند دوران بارداری است. معمولاً خانم ها بلافاصله پس از زایمان حدود 6 کیلوگرم وزن کم می کنند. این کاهش وزن سریع مربوط به جنین، جفت و مایع آمنیوتیک است. این میزان می تواند با توجه به اندازه کودک و نیز میزان احتباس مایعات بدن در طی بارداری متفاوت باشد. پس از این کاهش وزن اولیه، می بایستی میزان کالری دریافتی از کالری مصرفی کمتر باشد تا کاهش وزن رخ دهد. زنانی که به کودک خود تا 6 ماهگی فقط شیر مادر می دهند در مقایسه با زنان دیگر به 400 تا 500 کالری اضافی نیاز دارند. حال دو سوم از این کالری باید از پنج گروه غذایی و یک سوم مابقی آن از وزن اضافه شده (چربی ذخیره ای) در طی بارداری بیاید.

شیردهی به کاهش وزن کمک می کند اما مقدار این کاهش وزن به مواردی همچون فعالیت بدنی، متابولیسم بدن، میزان وزن اضافه شده طی بارداری و میزان شیر تولیدی بستگی دارد. برای برگشتن به وزن قبل از بارداری، کاهش وزن آهسته 2 کیلو در ماه مناسب است. بنابراین عمدتاً نباید کالری دریافتی روزانه زیر 1800 باشد زیرا در زنانی که کالری مصرفی روزانه شان کمتر است میزان شیر تولیدی کم می شود. استرس، نگرانی و خستگی نیز می تواند تولید شیر را کاهش دهد. بهترین کار این است که استرس نداشته و 3 وعده غذایی منظم در روز مصرف کنید. مطمئن شوید به اندازه کافی مایعات در طول روز می نوشید و از میان وعده های سالم نیز استفاده می نمایید. فعالیت بدنی با شدت متوسط مانند پیاده روی سریع نیز برای شما مفید است و باعث کاهش حجم شیر نمی شود. البته باید زمان شروع فعالیت بدنی را از پزشکتان بپرسید. معمولاً 6 هفته پس از فارغ شدن می توان ورزش را شروع کرد.
بیشتر بخوانید: محاسبه ی کالری دریافتی روزانه

غذاهای درست انتخاب نمایید:
درست خوردن در هنگام شیردهی پیچیده نیست و حتماً نباید غذاهای کاملاً رژیمی انتخاب کرد. برای رسیدن به وزن سالم در حالی که کودک خود را به خوبی تغذیه می کنید، از این دستورالعمل ها پیروی کنید.
1. تنوعی از غذاها را از 5 گروه غذایی دریافت نمایید. 5 گروه غذایی عبارتند از نان و غلات، میوه ها، سبزی جات، شیر و لبنیات، گوشت ها و مواد پروتئینی.
2. برای پروتئین از گوشت بدون چربی، مرغ بدون پوست، ماهی و غذاهای دریایی، حبوبات، تخم مرغ، آجیل و مغزها استفاده نمایید. در هفته حدود 300 گرم ماهی و غذاهای دریایی بخورید. در انتخاب منابع دریایی باید دقت کرد که انواع بدون جیوه انتخاب شوند.
3. از میوه ها و سبزیجات رنگارنگ استفاده نمایید. نصف بشقاب خود را در وعده های ناهار و شام با میوه و سبزیجات پر کنید و در میان وعده ها نیز از آنها استفاده نمایید. مصرف میوه کامل به آبمیوه ترجیح دارد. آبمیوه را به حداکثر 1 لیوان در روز محدود کرده و سعی کنید آن هم آبمیوه 100 درصد طبیعی باشد.

4. هر روز سه وعده شیر کم چرب یا بدون چربی، ماست یا پنیر مصرف کنید. اگر قادر به تحمل شیر نیستید، شیر عاری از لاکتوز یا شیر سویای غنی شده با کلسیم را امتحان کنید.
5.از غلات سبوس دار مانند برنج قهوه ای، نان سبوس دار و ماکارونی تهیه شده با آرد کامل و سبوس دار استفاده نمایید.
6.از روغن های سالم مانند روغن زیتون و کانولا استفاده کنید، اما سعی کنید مقدار آنها کم باشد چون کالری آنها بالاست.
7.برای رفع تشنگی میزان کافی آب و نوشیدنی های بدون کافئین و بدون شکر استفاده نمایید. میزان مصرف مایعات باید 12 لیوان در روز باشد. نوشیدنی های حاوی کافئین - از جمله قهوه، چای و نوشابه - را به سه لیوان یا کمتر در روز محدود کنید.

8. گزینه های غذایی هوشمندی را انتخاب کنید که میزان غذاهای "کالری خالی" در آنها کم باشد. غذاهای کالری خالی آنهایی هستند که قند و چربی های جامد زیادی دارند از جمله: نوشیدنی های شیرین شده با شکر، دسرها و غذاهای سرخ شده و وعده های پر چرب.
9. مکمل های ویتامینی و مواد معدنی صرفاً نمی توانند جای رژیم غذایی سالم را بگیرند. توصیه می شود قبل از مصرف هر گونه مکمل ویتامینی با پزشک خود مشورت کنید.
10. توصیه می شود خانم های شیرده به متخصص تغذیه مراجعه کرده و با برنامه غذایی مناسب، از دریافت تمامی این موارد در قالب کالری مناسب جهت کاهش وزن اطمینان حاصل نمایند.
این کارها باعث خواهد شد تا کاهش وزن آهسته و پیوسته ای در طول شیردهی داشته و معمولاً پس از 6 ماه شیردهی می توانید به وزن قبل از بارداری خود برسید. البته برای برخی خانم ها رسیدن به این وزن می تواند یک یا دو سال طول بکشد. در خانم هایی که قبلاً هم باردار بوده اند یا بیش از 13 کیلو وزن در بارداری اضافه کرده اند این مدت زمان، طولانی تر خواهد شد.

نتیجه گیری
کاهش وزن پس از زایمان یکی از دغدغه های خانم هاست که با شیردهی انحصاری تا 6 ماه و تبعیت از یک برنامه غذایی صحیح امکان پذیر می باشد. باید توجه داشت که مادران در این دوران برای تولید شیر به کالری اضافی نیاز دارند که بخشی از آن از غذا و قسمتی نیز از ذخایر چربی بدن که در بارداری به وجود آمده تأمین می شود. بنابراین توصیه می شود مادران شیرده روند کاهش وزن آهسته و پیوسته ای در این دوران پیش گرفته و با دریافت مواد غذایی به صورت متنوع از 5 گروه اصلی غذایی، مایعات کافی و کاهش اضطراب به کاهش تدریجی وزن گرفته شده در دوران بارداری بپردازند.
موضوعات مرتبط: مطالب پزشکی
دانشمندان در تحقیقات خود دریافتند که چه عواملی منجر به مشکلات مغزی یا اصطلاحاً «مه مغزی» در بیماران مبتلا به کووید 19 میشود.
دانشمندان مشکلات مغزی در بیماران مبتلا به کووید ۱۹ و ارتباط آن با اصطلاح «مه مغزی» را دریافتند.
دانشمندان در تحقیقات خود دریافتند که چه عواملی منجر به مشکلات مغزی یا اصطلاحاً «مه مغزی» در بیماران مبتلا به کووید 19 میشود.
کارشناسان مرکز سرطان Memorial Sloan Kettering در نیویورک و همکارانش مایع مغزی نخاعی ۱۸ بیمار سرطانی را پس از ابتلا به کووید ۱۹ و دارای اختلال عملکرد عصبی را بررسی کردند.
این بیماری با علائمی مانند خستگی، از دست دادن حافظه، گیجی و ناهنجاریهای دیگر همراه است. محقق جان رمسیک در این خصوص گفت: ما در این بیماران التهاب و سطح بالای سیتوکینها را در مایع مغزی نخاعی یافتیم که علائم این بیماری را توضیح میدهد.
سیتوکینها دستهای از پروتئینها هستند که رشد سیستم ایمنی بدن را کنترل میکنند. به گفته محققان در بعضی موارد، ویروس کرونا بیش از حد این مولکولها را تحریک میکند و منجر به اصطلاح طوفان سیتوکین (مه) در مغز میشود؛ بنابراین متخصصان نتیجه گرفتند که با ابتلا به کرونا، در برخی موارد چنین مواد شیمیایی در سیستم ایمنی بدن وارد مغز میشود. دانشمندان نتیجه گرفتند: این امر باعث ایجاد علائم انسفالوپاتی – آسیب مغزی – در بیماران میشود.
پیش از این گزارش شده بود که محققان ارتباطی بین بیماری آلزایمر غیر قابل درمان و کووید ۱۹ شدید، پیدا کرده اند. مشخص شد که ژن ApoE۴، که خطر ابتلا به زوال عقل را در افراد سالخورده را افزایش میدهد، همچنین حساسیت فرد به ویروس کرونا را افزایش میدهد
موضوعات مرتبط: مطالب پزشکی
بوی بد دهان… مشکلی غیرقابل تحمل اما قابل درمان!
آیا تا کنون پیش آمده از شخصی که به او اعتماد دارید، بخواهید دهانتان را بو کند و در مورد بوی دهانتان صادقانه به شما نظر دهد؟ احتمالا همهی ما این تجربه را داشتهایم که هنگام صحبت در جمع به علت بوی بد دهانمان مجبور به سکوت شده باشیم و یا برعکس، بوی بد دهان فرد روبرویی برایمان غیر قابل تحمل بوده و ثانیه شماری میکردیم که صحبتهای وی زودتر به پایان برسد. حتی گاهی پس از بیدار شدن از خواب به سرعت دهان را با دست خود میپوشانیم تا شریک زندگیمان از بوی بد دهانمان احساس بدی نداشته باشد. همه اینها ما را به فکر رفع بوی بد دهان میاندازند.
بوی بد دهان در بسیاری از افراد یک مشکل غیر قابل تحمل است و باعث کاهش اعتماد به نفس در فرد و آزردگی اطرافیان میشود. این موضوع زمانی که فرد از بوی بد دهان خود آگاه نباشد برای اطرافیان آزار دهندهتر است. جای تعجب نیست که در همهی فروشگاهها قفسههایی مملو از انواع آدامس و خوشبو کنندههای دهان برای رفع بوی بد دهان وجود دارد. اما این محصولات راه حل موقت هستند زیرا علت اصلی این مشکل را برطرف نمیکنند. اگرچه بدبویی دهان یک فوریت پزشکی نیست، اما لازم است که درمان شود زیرا حدود ۲۵ تا ۳۰ درصد از جمعیت جهان با این مشکل دست و پنجه نرم میکنند.
چرا دهان بد بو میشود؟
در دهان ما صدها باکتری زندگی میکنند و محل تجمع آنها در حفرهی دهانی و بر روی زبان، لثه، فضای بین لثه و دندان و مسیر دستگاه گوارش قرار دارد. نوع بوی بد دهان با توجه به منبع یا علت اصلی آن میتواند متفاوت است.
بهداشت ضعیف دندانها
مهمترین و اصلیترین علت بوی بد دهان عدم رعایت بهداشت دهان و دندان است.
|
خواب و تغییرات دهان در خواب
در زمان خواب دهان خشک میشود و تولید بزاق کاهش مییابد به همین دلیل باکتریهای عامل بوی بد در دهان بیشتر شده و بعد از بیدار شدن، دهان بد بو میشود. تحقیقات نشان میدهد که آپنه خواب نیز میتواند باعث بوی بد دهان شود.
بیماریهای داخلی
برخی بیماریها باعث بدبویی دهان میشوند مثل: دیابت کنترل نشده، کتواسیدوز دیابتی، خشکی دهان (بزاق اثر ضد میکروبی دارد)، عفونت گلو، سینوزیت یا عفونت سینوسها. و همچنین سرطانها، اختلالات دستگاه گوارش مانند سوزش سر دل یا رفلاکس اسید معده (GERD)، استفراغ، زخم معده، انسداد روده، عدم تحمل لاکتوز، نارسایی کبد، نارسایی کلیه و عفونت دستگاه تنفسی فوقانی یا تحتانی.
بیماریهای دهان و دندان
سنگهای لوزه که محل رایج تجمع باکتریها هستند میتوانند منبع بوی بد دهان باشند. عفونت در دهان، زخمهای جراحی بعد از عمل جراحی در دهان، کشیدن دندان، پوسیدگی دندان، بیماری لثه یا زخمهای دهان میتوانند در دهان بوی بد ایجاد کنند.
داروها
برخی داروها با کاهش بزاق باعث بوی بد دهان میشوند. تجزیهی برخی داروها مانند نیتراتها که در درمان درد قلبی استفاده میشوند، بعضی از داروهای شیمی درمانی و برخی مواد آرام بخش مانند فنوتیازینها از داروهایی هستند که میتوانند باعث بد بویی دهان شوند. افرادی که مکملهای ویتامینی را در دوزهای بالا مصرف میکنند نیز مستعد ابتلا به بوی بد دهان هستند.
مواد غذایی
پیاز و سیر رایجترین و شناخته شدهترین تحریک کنندههای بوی بد دهان یا هالیتوز هستند، اما موارد دیگری مانند قهوه و الکل به طور موقت باعث بوی بد دهان میشوند. پیاز و سیر حاوی روغنهای تند و تیزی هستند که از طریق جریان خون به ریهها منتقل میشوند. وقتی نفس میکشید، باقی ماندههای این مواد با بازدم خارج میشوند.

دخانیات
افراد سیگاری نیز از این مشکل رنج میبرند. استعمال دخانیات نه تنها باعث خشک شدن بزاق میشود بلکه میتواند درجه حرارت دهان را نیز بالا ببرد. در نتیجه دهان، محل پرورش باکتریها میشود. نیکوتین موجود در سیگار و سایر دخانیات باعث شل شدن دریچهی بین مری و معده (LES) میشود. این امر باعث رفلاکس اسید معده (بازگشت اسید معده به مری) میشود. سیگار کشیدن همچنین خطر ابتلا به سرطان دهان، گلو، مری، معده لوزالمعده، کبد و رودهی بزرگ را افزایش میدهد. این موارد را به لیست دلایل خود برای ترک سیگار اضافه کنید.
بارداری
بارداری به خودی خود باعث بوی بد دهان نمیشود، اما حالت تهوع و بیماری صبحگاهی که در دوران بارداری شایع است ممکن است باعث بوی بد دهان شوند. علاوه بر این، تغییرات هورمونی، کمبود آب بدن و خوردن غذاهای مختلف به دلیل هوس یا ویار حاملگی نیز ممکن است بوی بد دهان در دوران بارداری را تشدید کنند.
آلرژی
مخاطی که در پشت حلق جمع میشود، منبع تغذیهی باکتریهاست. این مشکل در آلرژی و عفونت سینوسها (سینوزیت) دیده میشود.
اجسام خارجی
برخی کودکان اجسام خارجی را در حفرهی بینی خود فرو میکنند. این مسئله که بیشتر در کودکان دیده میشود باعث بوی بد دهان میشود.

برای رفع بوی بد دهان چکار کنیم؟
در مورد بوی بد دهان خود نگران نباشید، خوشبختانه راههای بسیاری برای مقابله با آن و رفع بوی بد دهان وجود دارد. این روشها شامل رعایت برخی موارد بهداشتی و همچنین پیروی از برخی روشهای کارآمد است.
۱- بهداشت دهان و دندان را فراموش نکنید
مهمترین توصیهای که به افراد میشود، رعایت بهداشت دهان و دندان است. بعد از هر وعدهی غذایی دندانها را مسواک کنید و روزانه نخ دندان بزنید. نخ دندان به اندازهی مسواک زدن اهمیت دارد.
اما به خاطر داشته باشید که توصیه میشود بعد از خوردن شیرینی بلافاصله دندانها را مسواک کنید اما بعد از خوردن غذاهای ترش و اسیدی به مدت ۱ ساعت صبر کنید و پس از آن مسواک بزنید. این کار از آسیب رسیدن به دندانها به دلیل وجود لایهی اسیدی روی دندانها جلوگیری میکند.

حداقل دو دقیقه برای مسواک زدن زمان بگذارید. بعد از مسواک زدن، مستقیما به رختخواب بروید و از خوردن و نوشیدن خودداری کنید. هر دو تا سه ماه یک بار مسواک خود را تعویض کنید. با استفاده از مسواک مخصوص زبان هر روز صبح زبان خود را از عقب به سمت جلو تمیز کنید. زیرا ۸۵ درصد از بوی بد دهان ناشی از زبان است. شست و شوی زبان به کاهش باکتریها، قارچها و سلولهای مردهای که میتوانند باعث ایجاد بو شوند کمک میکند.
اگر از دندان مصنوعی استفاده میکنید بهتر است در زمان خوابیدن، آنها از دهانتان خارج کنید و حتما آنها را با مسواک پاک و تمیز کنید تا از تجمع باکتریهای ناشی از مواد غذایی و نوشیدنیها جلوگیری کنید.
فراموش نکنید که دو بار در سال برای معاینه دندانهایتان به دندانپزشک مراجعه کنید.
۲- برخی مواد غذایی برای رفع بوی بد دهان معجزه میکنند
تعداد انگشت شماری میخک و دانهی رازیانه را بجوید. خصوصیات ضد عفونی کنندهی آنها به مبارزه با باکتریهای ایجاد کنندهی بوی بد دهان کمک میکند. دارچین نیز خاصیت ضد میکروبی دارد.
چای سبز حاوی یک آنتی اکسیدان قدرتمند است که میتواند باکتریها را از بین ببرد.
یک تکه لیمو یا پرتقال را برای بهبود عطر و طعم دهان بخورید. اسید سیتریک، غدد بزاقی را تحریک کرده و با بوی بد دهان مبارزه میکند.
جوانهی تازهی جعفری، ریحان و نعنا را بجوید. کلروفیل موجود در این گیاهان سبز، بوها را خنثی میکند.
غذاهای ترد و خام، دندان را تمیز میکنند. یک نمونهی مفید، سیب است. سیب حاوی پکتین است که به کنترل بوی دهان کمک کرده و تولید بزاق را تقویت میکند. میوه، سبزیجات و آجیلهای غنی از فیبر مانند مسواک کوچکی روی دندانها کشیده میشوند.
ترکیبات فعال موجود در ماست در کاهش بوی بد دهان مفید هستند. علاوه بر این ماست به بهبود کارکرد سیستم گوارش نیز کمک میکند. این دستور برای درست کردن یک میان وعدهی خوشمزه و سالم، در کاهش بوی بد دهان مفید است. ۱ فنجان سیب رنده شده، ۱ فنجان هویج رنده شده، نصف فنجان زغال اخته خشک، نصف فنجان گردو خرد شده را در یک کاسهی بزرگ مخلوط کنید و سپس ۳ تا ۵ قاشق غذاخوری ماست ساده و بدون چربی را به آن اضافه کنید. مقداری پودر دارچین روی آن بپاشید و سپس میل کنید.

۳- آب بنوشید
مصرف ۸ لیوان آب در طول روز به مرطوب نگه داشتن دهان کمک میکند. آب دهان را شستشو میدهد و به طور کلی برای بدن مفید است. از آب گازدار استفاده نکنید زیرا آب کربن دار میتواند علائم سوزش سر دل را در برخی افراد تشدید کند.
۴- آدامسهای بدون قند را امتحان کنید
جویدن آدامس نه تنها به رفع بوی بد دهان کمک میکند بلکه باعث افزایش تولید بزاق نیز میشود. براق به پاک سازی دندانها از هرگونه پلاکهای مضر و باکتریها کمک میکند. مطمئن باشید آدامسی که انتخاب میکنید بدون قند باشد. شکر باعث ایجاد پلاک دندانی میشود و به مشکل میافزاید.
۵- رفلاکس اسید معده (GERD) را درمان کنید
اگر علت بوی بد دهان رفلاکس اسید معده است باید آن را درمان نمود. بعد از غذا خوردن حداقل ۲ تا ۳ ساعت منتظر بمانید و سریعا دراز نکشید. از یک بالش بلندتر استفاده کنید یا سر تخت خود را بالا ببرید تا فشار وارد بر LES کاهش یابد. به جای سه وعدهی غذایی حجیم، وعدههای غذایی کوچکتری در طول روز مصرف کنید.
داشتن وزن مناسب به کاهش فشار وارد بر LES بسیار کمک میکند. از برخی مواد غذایی که تولید اسید معده را افزایش میدهند پرهیز کنید مانند: الکل، قهوه و چایهایی که حاوی کافئین هستند، پیاز، سیر، گوجه فرنگی و محصولات آن، غذاهای ادویه دار، شکلات و غذاهای سرخ شده یا چرب.
۶- درمان دارویی برای رفع بوی بد دهان
چندین دستهی دارویی برای درمان بیماری زمینهای که باعث بوی بد دهان میشوند، وجود دارد. برای درمان GERD میتوان از داروهایی که باعث کاهش اسید معده میشوند استفاده کرد مانند مسدود کنندههای H2، مهار کننده های پمپ پروتون یا هیدروکسید منیزیم.
۷- برای رفع بوی بد دهان به پزشک مراجعه کنید
اگر با وجود تلاشهای فراوان و به کار گیری پیشنهادات بالا بوی بد دهان ادامه دارد، برای معاینه و انجام بررسیهای بیشتر به پزشک خود مراجعه کنید.
موضوعات مرتبط: مطالب پزشکی
رازیانه یک گیاه دارویی است که طبع گرم و خشکی دارد. در طب سنتی ایران، از آن به گیاه ضدبلغم و صفرا یاد میشود. چون گیاه بسیار گرمی است. اگر بخواهید از خاصیت مسهل بودن آن بهرهمند شوید، باید آن را با مادهای مصرف کنید که حرارت گیاه را کم کند و بهترین گزینه ما برای همراهی با آن سکنجبین و عسل است.
قسمتهای مورد استفاده این گیاه عبارتند از: بذر، برگ و ریشه. مقدار مصرف روزانه رازیانه، به طور متوسط حداکثر ۵ گرم یا یک تا سه استکان عرق آن توصیه میشود و برای اینکه نتیجه درمان مشخص شود و گیاه خواص درمانی خود را به جای بگذارد، حداکثر ۴۰ روز زمان نیاز دارد.
خواص رازیانه برای خانمها
رازیانه خواص هورمونی دارد و برای بیش از ۹۰ درصد از خانمها تجویز میشود. به این شکل که در ترکیب آن، استروژن (هورمون زنانه) بالایی یافت میشود. به همین دلیل باعث افزایش شیر شده و بهترین درمان برای قطع قاعدگی است.
رازیانه ضد چاقی است، التهابهای واژن و علائم یائسگی مثل گرگرفتگی را برطرف میکند. علاوه بر این اگر با گلگاوزبان صرف شود، قاعدهآور است، یعنی قطع قاعدگی را متوقف میکند.
رازیانه دارای خواص ضد پیری است
رازیانه خواص فوق العادهای برای پوست دارد. تمام اجزای این گیاه، اعم از دانه، ساقه و برگ، منبع ویتامین B و C هستند که سبب سنتز کلاژن و حفظ جوانی میشوند.
بسیاری از کشورهای از این گیاه معطر در ساخت لوازم آرایشی و بهداشتی طبیعی استفاده میکنند.
عرق رازیانه باعث طراوت پوست و رفع چروک پوست و صورت زنان میشود. عرق رازیانه یک داروی همیشه ضروری در درمان بیماریهای سرد زنان است.
رازیانه برای رفع موهای زائد
رازیانه به شکل ضماد برای از بین بردن موهای زائد بسیار مناسب است. برای این کار، بذر رازیانه را پودر کنید و سپس آن را با یک نوع روغن (مثل روغن زیتون یا روغن بادام) مخلوط کنید و به صورت ماسک روی صورت خود بگذارید. این ماسک باعث روشن شدن و شفاف شدن پوست میشود.
رازیانه برای تقویت دید
یکی از معجزهآساترین خواص رازیانه (که در گیاهان دیگر کمتر به چشم میخورد) تقویت دید است. مصرف رازیانه در غذا از چشم در برابر التهاب، اختلالات مربوط به سن و پیری چشم محافظت میکند. رازیانه همچنین برای درمان التهاب پلکها و درمان شبکوری بسیار مفید است.
رازیانه را چگونه بخوریم؟
رازیانه برای پیشگیری از پوکی استخوان
رازیانه حاوی آهن، فسفر، کلسیم، منیزیم، منگنز، روی و ویتامین K است و به حفظ استخوانها کمک میکند.
خواص ضد سرطانی گیاه رازیانه
رازیانه دارای یک ماده ضد التهابی به نام آنتول است که خواص ضد سرطانی فوق العادهای دارد و به ویژه در پیشگیری از سرطان سینه موثر است.
رازیانه سبب کاهش مولکول NF-kappa B میشود. این مولکول یک تحریک کننده التهابی و تغییر دهنده ژن است.
فیبر موجود در رازیانه از سرطان روده بزرگ پیشگیری میکند.
دیگر خواص رازیانه
۱) رازیانه اثر زیاد کنندهی شیر را در زنان شیرده دارد و بدین منظور میتوان از دم کردهی رازیانه استفاده کرد.
۲) اشتها آور و مقوی است.
۳) نفخ و گاز معده را از بین میبرد.
۴) قاعده آور است.
۵) استفاده موضعی آب برگهای رازیانه، ناراحتی و خستگی مفرط چشم را از بین میبرد. این گیاه که ادرارآور است، با تکرر ادرار سموم بدن را دفع میکند.
۶) جوشانده ریشه رازیانه ملین و مسهل است.
۷) روغن تخم رازیانه کرم روده را از بین میبرد.
۸) حالت تهوع را برطرف میکند.
۹) برای برطرف کردن آسم، سرفه و تنگی نفس از دم کرده تخم رازیانه به مقدار سه فنجان در روز استفاده کنید.
۱۰) برای رفع اسهال رازیانه را با زیره سبز به نسبت مساوی دم کرده و نوش جان کنید.
۱۱) رازیانه بعلت داشتن هورمون زنانه رشد دختران را جلو میاندازد.
۱۲) رازیانه مغز را فعال میکند.
۱۳) ریشه رازیانه دارای کومارین Coumarin میباشد. چون این ماده رقیق کننده خون است بنابراین آنهایی که مبتلا به تصلب شرائین یا انسداد رگها هستند میتوانند از جوشانده ریشه رازیانه استفاده کنند.
۱۴) دردهای مفاصل را برطرف میکند.
۱۵) برای از بین بردن درد آرتروز روغن رازیانه را در محل درد بمالید.
۱۶) مصرف رازیانه در غذا از چشم در برابر التهاب، اختلالات مربوط به سن و پیری چشم محافظت میکند.
۱۷) رازیانه موها را تقویت میکند، مانع ریزش مو میشود، به بدن آرامش میدهد و حافظه را تقویت میکند.
موضوعات مرتبط: مطالب پزشکی
نفخ معده و باد بیش از حد شکم به دلایل مختلف ایجاد می شود و شما را آزار می دهد ، دلایلی غیرطبیعی و دور از ذهن شما می توانند در این مشکل دخیل باشند.
7 دلیل غیر معمول نفخ معده
آیا شما تاکنون دچار احساس سنگینی بیش از حد در معده تان شده اید؟ آیا شما احساس کرده اید که معده تان پر از گاز است؟ اگر جوابتان بله می باشد، می توانید سوال های ما را به راحتی احساس کنید.
سنگینی دائم و ثابت در شکم، درد معده، سوء هاضمه، یبوست یا اسهال تمام عواملی هستند که بر خلاف فکر افراد، نفخ معده را از خوردن غذاهای اسیدی یا نوشیدنی گازدار ها می دانند، بلکه خوردن سریع غذاها ، افزایش وزن، عدم تحمل لاکتوز و… نیز از عوامل اصلی نفخ معده می باشند.
نفخ شکم ممکن است در افراد در هر سن و سالی که هستند تأثیر بگذارد و ممکن است باعث عوارض جدی مانند عفونتهای روده و… گردد.
به منظور جلوگیری از نفخ معده بهتر است یک رژیم غذایی سالم و ورزش روزانه در زمان معین در اختیار بگیرید. در ادامه این بخش ما به عواملی که باعث ایجاد نفخ در معده می شوند می پردازیم.
علل جالب نفخ معده
- استفاده از نی :
اگر شما از آن دسته از افرادی هستید که با استفاده از نی مایعات را می نوشید، باید بدانید که خطر ابتلاء شما به نفخ معده بیشتر از افراد دیگر هست، چون همراه میل نوشیدنی تان هوا نیز همراه با نوشیدنی وارد بدن میشود. - نوشیدنی های گازدار :
اگر شما به مصرف نوشیدنی های گازدار مانند نوشابه ها علاقه شدیدی دارید، قابل توجه است که بدانید شما هم در معرض ابتلا به نفخ معده می باشید و با خوردن این نوشیدنی ها به افزایش تولید گاز معده کمک کرده اید.
اشتباهاتی که باعث نفخ می شوند - IBS (سندرم روده تحریک پذیر) :
اگر شما از این بیماری رنج می برید حائز اهمیت می باشد که بدانید نفخ معده می تواند نشانه اختلال در روده هایتان گردد. - قرص های ضد بارداری :
مصرف خوراکی قرص های ضد بارداری در زنان می تواند باعث نفخ گردد و همزمان با اینکه مسئولیت هورمون های خاصی در بدن آنها و به ایجاد و تولید نفخ تغییر می کند.
دلیل نفخ معده زیاد
- PMS ( سندرم پیش از قاعدگی در زنان) :
خانم ها نفخ معده را چند روز پیش از شروع عادت ماهیانه شان تجربه می کنند. - تنبلی :
اگر شما هم از آن دسته افرادی هستید که از ورزش متنفر هستند و یا به عبارت دیگر هیچ تحرک آنچنانی ندارید، ممکن است مقدار زیادی گاز در بدن و یا معده تان انباشته شود که نهایتا می تواند منجر به نفخ گردد. - سرطان روده بزرگ :
یکی از نشانه های خطرناک بیماری سرطان روده بزرگ، نفخ است. اگر شما نفخ های طولانی با درد بیش از معده دارید، زمان این است که فوراً به پزشک مراجعه کنید و از خطرات احتمالی پیشگیری کنید.
موضوعات مرتبط: مطالب پزشکی
بی حسی یا کرختی چیست؟
کرختی یا بی حسی و مور مور شدن احساسات غیرمعمول سوزش هستند که می توانند در هر بخش بدن اتفاق بیفتند. افراد معمولا به این احساسات در دست ها، پاها، بازوها و اندام های تحتانی اشاره می کنند. اصطلاح پزشکی برای بی حسی و مور مور شدن پارستزی است.
اگر بی حسی و مور مور شدن طولانی مدت باقی ماند و دلیل واضحی برای آن وجود نداشت، می تواند دلیل یک بیماری یا جراحت، مانند مالتیپل اسکلروز(MS) یا سندرم تونل کارپال باشد. همچنین توجه داشته باشید که با توجه به متفاوت بودن علل بی حسی درمان آن به تشخیص بیماری زمینه ای بستگی دارد.
علائم همراه بی حسی یا کرختی چیست؟
علل متنوعی باعث ایجاد کرختی می شوند، بنابراین علائم بسیار متفاوتی می تواند همراه با آن وجود داشته باشد. حالت تهوع، سرگیجه، اختلال در صحبت کردن، جوش های پوستی دردناک، اسپاسم (گرفتگی) عضله، سردرد، افزایش وزن، اختلال بینایی و بسیاری علائم مرتبط با علل زمینه ای متابولیک، ممکن است وجود داشته باشند.
بی حسی و مور مور شدن بخشی از پوست می تواند باعث کاهش حس حرارت و درد در آن ناحیه شود. بنابراین احتمال بروز سوختگی (در اثر عدم احساس دمای بسیار گرم) و زخم و جراحت (در اثر عدم احساس درد در برخورد با اجسام برنده) وجود دارد و باید نسبت به این موضوع احتیاط کرد.
علل بی حسی یا کرختی چیست؟
مسائل بسیاری از جمله برخی داروها، می توانند باعث کرختی و مور مور شدن شوند. کارهایی که ما هر روز انجام می دهیم از جمله نشستن یا ایستادن طولانی مدت در یک حالت، نشستن به شکلی که پاها روی هم قرار دارند یا خوابیدن روی بازوها، گاهی می توانند باعث کرختی شوند. این ها مثال هایی از قطع جریان خون یک ناحیه در مقطعی از زمان هستند.
حالات مختلفی وجود دارد که می تواند باعث احساس بی حسی و مور مور شود. برای مثال نیش حشره یا گاز گرفتن حیوان، سموم موجود در غذاهای دریایی، سردرد میگرنی، یا پرتودرمانی می توانند باعث احساس سوزن سوزن شدن شوند. به علاوه سطح غیرطبیعی ویتامین B12، پتاسیم، کلسیم یا سدیم علل بالقوه ی دیگر هستند. پرتو درمانی نیز می تواند احساس عجیب بی حسی را ایجاد کند.
گاهی آسیبی خاص، مانند آسیب عصبی در گردن یا دیسک بیرون زده در ستون فقرات، می تواند بی حسی یا مور مور شدن را ایجاد کنند. وجود فشار روی یک عصب دلیل شایعی در مورد بی حسی است. سندرم تونل کارپال، بافت آسیب دیده، عروق خونی بزرگ شده، عفونت، یا تومور می تواند روی یک عصب فشار وارد کند. همچنین، التهاب یا تورم نخاع یا مغز می تواند روی یک عصب یا تعداد بیشتری عصب فشار ایجاد کند.
در برخی بیماری ها بی حسی یا مور مور شدن به عنوان یک علامت است. دیابت، پدیده ی رینود، مالتیپل اسکلروز یا ام اس، صرع، سخت شدن شریانها، یا تیروئید کم کار(هیپوتیروئیدیسم، تیروئیدیت هاشیموتو) مثال هایی از این بیماری ها هستند. سکته ی مغزی یا حمله ی ایسکمیک گذرا (یک سکته ی مغزی جزئی) مثال های دیگر هستند.
همچنین آسیب به پوست با جوش، التهاب یا جراحت علت دیگری برای کرختی یا مور مور شدن هستند. به علاوه شرایطی که می توانند آسیب هایی مثل سرمازدگی و زونا(جوش های دردناکی که با ویروس آبله مرغان ایجاد می شوند) را ایجاد کنند.
درمان بی حسی یا کرختی چیست؟
به دلیل علل متنوع کرختی و مور مور شدن، درمان به علت علائم بستگی دارد. درمان در راستای برطرف کردن علت زمینه ای متمرکز است.
چه مواقعی برای درمان بی حسی باید به پزشک مراجعه کنیم؟
هر فردی ممکن است گاهی کرختی، مور مور شدن، یا احساس سوزش را تجربه کند. مثلا هنگام ایستادن بعد از نشستن طولانی مدت احساس می شود و معمولا طی چند دقیقه برطرف می شود. با این حال، اگر هیچ دلیل واضحی برای ادامه ی بی حسی و مور مور شدن وجود نداشت، و همراه آن احساس سرگیجه، اسپاسم عضلانی و یا جوش وجود داشت، لازم است به پزشک مراجعه شود. همچنین اگر علائم در پاها هنگام راه رفتن بدتر شد، یا اگر مکررا احساس ادرار داشتید، به پزشک مراجعه کنید.
گاهی اوقات، احساس بی حسی و مور مور شدن نشانه ی آسیب یا شرایط پزشکی جدی است. اگر به تازگی آسیب به سر، گردن یا پشت داشتید، یا توان راه رفتن یا حرکت ندارید، سریعا به اورژانس مراجعه کنید. از دست دادن هوشیاری، حتی اگر برای مدت کوتاهی باشد نیز یک نشانه ی هشدار دهنده است که در این شرایط نیازمند مراجعه به پزشک هستید.
سایر علائمی که باید برای مراجعه ی سریع به پزشک مدنظر داشته باشید احساس گیجی یا اختلال تفکر، صحبت منقطع، اختلال بینایی، احساس ضعف یا درد شدید، و بی اختیاری ادرار و یا مدفوع هستند.
موضوعات مرتبط: مطالب پزشکی
تبخال لب و زخم دهان در زنان باردار و غیر باردار رایج است، با این حال جای نگران نیست؛ چون این زخم ها موقتی هستند و ممکن است طی یک یا دو هفته از بین برود. ممکن است یک یا چند زخم همزمان در دهان ایجاد شود.
گاهی زخم دهان می تواند مکرر ایجاد شود. زخم ها معمولا به تاول های کوچک پر از آب شبیه هستند و عموما روی زبان، داخل گونه ها، در پشت و یا روی لب ها به وجود می آیند.
به غیر از ناراحتی و درد، زخم دهان هیچ گونه عوارض جدی در دوران بارداری ندارد.با مطالعه این بخش علت ایجاد زخم دهان در دوران بارداری و روش های درمانی را خواهید دانست.
چرا در دوران بارداری تبخال می زنید؟
علت دقیق زخم دهان در دوران بارداری مشخص نیست با این حال، نظریه های مختلفی وجود دارد که در این بخش از بارداری و نوزاد نمناک به آن پرداخته ایم.
تغییرات هورمونی:
تغییرات هورمون در طول دوران بارداری می تواند یکی از دلایل بروز تبخال بر روی لب ها، یا داخل گونه یا روی زبان باشد.
استرس یا ضربه:
ضربه (مسواک، گاز گرفتن و غیره)یا استرس می تواند باعث زخم دهان شود. اگرچه هیچ مدرک مشخصی برای اثبات این نظریه در مورد زنان باردار وجود ندارد، اما دلایل رایجی برای زخم دهان هستند.
حساسیت غذایی:
آلرژی های غذایی (به خصوص غذاهای اسیدی یا تند)ممکن است باعث بروز تب خال داخل دهان شود.
کمبود ویتامین:
کمبود اسید فولیک، آهن و ویتامین ب 12 نیز می تواند باعث ایجاد زخم دهان شود .با این حال، مصرف داروها و یا مکمل های مربوطه می تواند به کاهش زخم کمک کند.
عوامل دیگر:
ضعف ایمنی، تنباکو، یا دندان شکسته می تواند از دلایل دیگر بروز زخم دهان باشد.
خطر تبخال لب در بارداری
برخی دیگر از دلایل بروز تبخال عبارتند از:
تب
در معرض افتاب بودن
کم آبی بدن
ناراحتی زیاد
درک نشانه ها و علائم به شما کمک می کند تا بدانید چه نوع زخم دهانی دارید تا راحت تر آن را درمان کنید.
نشانه های تبخال در بارداری:
چند نوع زخم دهان با گزینه های مختلف درمان وجود دارد. ممکن است زخم دهان به رنگ قرمز، صورتی، سفید و یا خاکستری بر روی زبان، درون گونه و یا لب ایجاد شود.
زخم دهان معمولا احساس سوزش و گاهی اوقات حتی درد ایجاد می کند.
غذا خوردن و صحبت کردن هنگام بروز زخم سخت است.
تبخال ها در دوران بارداری می توانند تحریک پذیرباشند. با این حال، برخی درمان های خانگی را برای کاهش آن ها امتحان کنید.
تاثیر تبخال لب در بارداری
تبخال لب در دوران بارداری خطرناک است؟
ابتلا به تبخال در سه ماهه نخست و خطر سقط ! ابتلا به تبخال در سه ماهه نخست بارداری ممکن است سبب سقط جنین و در سه ماهه دوم بارداری ممکن است موجب اختلال چشم، مغز و گوش شود، اما بعد از هفته بیستم بارداری خطر خاصی ندارد.اگر سیستم ایمنی بدن ضعیف باشد، ابتلا به این نوع ویروس قوت بیشتری می گیرد.
عوارض ویروس تبخال روی جنین
تبخال به طور کلی تاثیر منفی روی جنین ندارد، اما آن ها زخم های عفونی هستند و باید به موقع معالجه شوند تا در نوزاد شیوع پیدا نکنند. گاهی ابتلا به ویروس تبخال در زنان باردار باعث می شود جنین ورم کند و شکم آب بیاورد و یا دچار علائمی مانند کاهش شنوایی حس عصبی، عقب ماندگی ذهنی، اختلال یادگیری و … شود.
آیا تبخال مسری است؟
زخم های تبخال بسیار مسری هستند و می تواند از شخصی به شخص دیگر انتقال پیدا کنند. ویروس فعال می تواند از طریق رژ لب، لیوان، ظرف و ظروف، بوسه یا رابطه جنسی دهانی گسترش یابد.
چگونه تبخال لب را در دوران بارداری درمان کنیم؟
اگر زخم دهان خوش خیم باشد، می توانید برخی از درمان های خانگی را امتحان کنید. اما زمانی که مکرر رخ می دهد یا گسترده می شوند، باید برای تشخیص و درمان به پزشک مراجعه کنید.
درمان های خانگی:
چند درمان خانگی وجود دارد که ممکن است به تسکین درد و سوزش زخم دهان کمک کند.
از مصرف غذاهای تند و اسیدی وقتی تبخال و زخم دارید، اجتناب کنید.
استفاده از تنباکو را متوقف کنید. این مواد نه تنها برای بارداری مضر است بلکه زخم دهان را بدتر می کند.
در صورت امکان دهان را با آب نمک یا آب اکسیژنه و مخلوط آب (1:1)بشویید. تکه های یخ را روی زخم ها بمالید تا درد تسکین یابد.
از دهان شویه هگزادین دو یا سه بار در روز برای شستشو دهان و دفع باکتری ها استفاده کنید.
طالبی، کرفس، و آب هویج می تواند مفید باشد اما قبل از مصرف با پزشک صحبت کنید.
مقدار زیادی آب بنوشید اما از نوشیدنی های اسیدی و گازدار اجتناب کنید.
یک رژیم غذایی متعادل را انتخاب کنید و استراحت کافی داشته باشید.
اگر زخم ها ظاهر شدند از لمس کردن آن ها بپرهیزید.
شستشو دهان
داروها:
در صورتی که زخم دهان بعد از دو هفته از بین نرود یا باعث ناراحتی شود، با پزشک صحبت کنید. ممکن است پزشک شما خمیر دندان و یا حتی ژل را تجویز کند تا روی زخم دهان بزنید.
براساس سلامتی شما، دکتر ممکن است برخی غذاها یا مکمل های غذایی غنی از مواد مغذی را پیشنهاد کند.
پزشک ممکن است داروهایی تجویز کند که به درمان زخم دهان شما کمک کند.
چه مدت طول می کشد تا تبخال التیام پیدا کند؟
زمانی که باردار هستید، شایدچند هفته صبر کنید تا زخم های خوش خیم التیام یابد، اگرچنین نشد به پزشک مراجعه کنید.
نگران بروز زخم دهان و تبخال در دوران بارداری نباشید زیرا آنها با گذر زمان از بین می روند و در صورت نیاز، پزشک داروهای مناسب را تجویز می کند.با مصرف غذاهای مقوی و آرامش اعصاب در دوران بارداری و استفاده از درمان های خانگی می توانید زخم های دردناک دهان را رفع کنید.
موضوعات مرتبط: مطالب پزشکی
فشار خون از جمله بیماریهای شایع دوران ما است و خوشبختانه با پیروی از یک رژیم غذایی مناسب میتوان به مبارزه با آن برخاست. اما در عین حال، مصرف چای بومادران نیز در کم کردن سطح فشار خون مفید است. مطالعات حیوانی نشان از آن دارند که چای بومادران به واسطهی جلوگیری از ورود کلسیم به عروق خونی میتواند موجب کاهش فشار خون شود.
نت نوشت - بومادران از جمله گیاهانی است که از آن به عنوان یک گیاه دارویی استفاده میشود. این گیاه به سبب خواص بسیاری که دارد میتواند برای درمان بسیاری از بیماریها مورد استفاده قرار گیرد. برای آشنایی با خواص گیاه بومادران این نوشتار در نتنوشت را از دست ندهید.
خواص گیاه بومادران
۱- درمان گرفتگی قاعدگی:
از چای بومادران برای درمان گرفتگی قاعدگی استفاده میشود. این چای میتواند با آرام کردن ماهیچهها در رحم موجب از میان رفتن گرفتگیها شود. برای تهیهی این چای باید دو یا سه قاشق چایخوری از گل این گیاه را در یک فنجان آب داغ، به مدت ۱۵ دقیقه، قرار دهید. بهتر است روزانه ۳ الی ۵ فنجان از این چای، ۲ روز پیش از شروع قاعدگی، مصرف شود.
۲- کاهش فشار خون:
فشار خون از جمله بیماریهای شایع دوران ما است و خوشبختانه با پیروی از یک رژیم غذایی مناسب میتوان به مبارزه با آن برخاست. اما در عین حال، مصرف چای بومادران نیز در کم کردن سطح فشار خون مفید است. مطالعات حیوانی نشان از آن دارند که چای بومادران به واسطهی جلوگیری از ورود کلسیم به عروق خونی میتواند موجب کاهش فشار خون شود.
۳- تسکین علائم سرماخوردگی:
سرماخوردگی از جمله بیماریهای معمول است و با استفاده از روشهای متعددی میتوان برای درمان آن اقدام کرد. یکی از این روشها استفاده از چای سنتی شمال اروپا، یعنی چای ترکیب نعناع، اقطی و بومادران است. اکثر علائم سرماخوردگی ناشی از التهاب بدن هستند. اما این چای میتواند موجب رفع التهاب شود و نتیجتاً تسکین علائم سرماخوردگی را به همراه داشته باشد.
برای تهیهی این چای، مقادیر برابری از هر سهی این گیاهها را در یک فنجان آب داغ بریزید و اجازه دهید ۲۰ دقیقه بماند. پس از آن میتوانید چای را بنوشید و از خواص آن بهره ببرید.
۴- تسکین علائم آسم:
آسم به سبب تورم و التهاب نایژه یا برونش رخ میدهد. در واقع با ملتهب شدن نایژهها، آنها باریکتر میشوند و موجب اختلال در تنفس میگردند. اما مطالعات حیوانی نشان میدهند که بومادران، میتواند موجب پهنتر شدن نایژهها شود و نتیجتاً برای بیماران مبتلا به آسم مفید باشد.
۵- بهبود فرآیند هضم:
از دیگر مشکلاتی که میتواند به واسطهی مصرف این گیاه مفید درمان شود، میتوان به سؤهاضمه اشاره داشت. بر اساس مطالعات صورت گرفته، اسیدهای dicaffeoylquinic وluteolin-7-O-β-D-glucuronide موجود در بومادران میتوانند جریان مایع صفراوی را افزایش دهند (چنانکه احتمالاً میدانید مایع صفراوی در تجزیهی چربیها مفید بوده و میتواند بهبود فرآیند هضم را سبب شود).
۶- پیشگیری و درمان زخم معده:
از گیاه مورد نظر ما در طب سنتی عموماً در درمان مشکلات گوارش استفاده میشود. در حال حاضر برخی شواهد علمی نیز بر تأثیر مثبت بومادران در پیشگیری و درمان زخم معده صحه گذاشتهاند.
۷- تسکین علائم سندروم روده تحریکپذیر:
برخی علائم سندروم روده تحریکپذیر عبارت اند از: اسهال، یبوست، درد شکم و … . اما بر طبق یک مطالعهی حیوانی، بومادران میتواند با مهار پروتئینهای غشای پلاسمایی موجب تسکین این علائم شود. لذا اگر به سندروم روده تحریکپذیر دچار اید، هر زمان که علائم آن آزارتان داد میتوانید از چای بومادران بهره ببرید.
۸- کمک به خواب بهتر:
همواره از بومادران به مثابهی یک گیاه برای بهبود کیفیت خواب استفاده شده است و این موضوع نیز توسط یک مطالعهی حیوانی به اثبات رسیده. بنابراین اگر از بیخوابی و یا بدخوابی رنج میبرید، میتوانید پیش از خواب یک فنجان از چای این گیاه پر خاصیت بنوشید.
موضوعات مرتبط: مطالب پزشکی
از مهمترین آزمایشهای دوران میانسالی که برای تمامی افراد ضروری و مهم است میتوان به چکاپ فشار خون، آزمایش سرطان روده بزرگ، کنترل وزن، مراقبت از چشم ها، مراقبت از استخوان ها، معاینه لگنی و پاپ اسمیر اشاره کرد چرا که این آزمایشها آینده زندگی افراد پیر را به خوبی به آنها نشان میدهد
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
استفاده طولانی از صفحات دیچیتالی، علاوه بر خستگی چشم، دفعات حملات میگرن و خشکی چشم را زیاد می کند.
در بخش اول گفتگو، دلایل افزایش نزدیک بینی در جهان، وضعیت بینایی نژاد ایرانی نسبت به نژادهای دیگر و عوارض زنگ آبی صفحات دیجیتال بر چشم را مورد بحث قرار دادیم.
دکتر سید فرزاد محمدی، رئیس اداره سلامت چشم و پیشگیری از نابینایی وزارت بهداشت، راهکارهایی به منظور پیشگیری و کنترل نزدیک بینی در کودکان و کاهش آسیب چشمی برای کسانی که به طور طولانی از موبایل استفاده می کنند ارائه شده است؛
اوقات کار با رسانه های دیجیتال را محدود کنید
وی گفت: همه ی خانواده ها، چه آن هایی که سابقه ی نزدیک بینی دارند و چه آن ها که ندارند باید حداکثر تلاششان را به کار بگیرند که زندگی فرزندشان در تعامل با رسانه های دیجیتال و کامپیوتری به تعادل نزدیک شود.
او با بیان اینکه تعادل بین دید دور و نزدیک خیلی مهم است، افزود: خانواده ها باید اوقات داخل منزل خصوصا زمان هایی که بچه در تعامل زیاد با نور آبی صفحات دیجیتالی است، را کم و کنترل کنند.
تفریحات سالم خارج از منزل؛ کاهش نزدیک بینی
دکتر محمدی در اینباره توضیح داد: توصیه می کنیم که خانواده ها اوقات فراغت فرزندان را در فضای بیرون با تفریحاتی چون پیاده روی، تیراندازی، استخر، دوچرخه سواری و پارک رفتن پر کنند تا سبک زندگی نامتوارن بینایی را به سمت تعادل هدایت کنند.
وی گفت: این مسأله اثبات شده که بچه هایی که زمان بیشتری را در فضای بیرون از خانه می گذرانند، کمتر دچار نزدیک بینی می شوند، بنابراین کمتر از عینک استفاده می کنند.
آسیب کمتر بازی های کامپیوتری به چشم با رعایت این شرایط!
محمدی با تأکید بر اینکه کودکان زیر شش ماه نباید با صفحات دیجیتالی ارتباط داشته باشند، ادامه داد: هر چه صفحات دیجیتالی بزرگتر و از چشم دورتر باشند بهتر است. چون نزدیکتر بودن آن باعث افزایش تابش نور آبی، افزایش میزان خستگی چشم و در نتیجه درگیری کنترل نشده ی کل سیستم مغزی و عصبی و شبکیه ی فرد می شود.
همچنین رئیس اداره سلامت چشم و پیشگیری از نابینایی وزارت بهداشت در اینباره اظهار داشت: اگر کودک قرار است بازی دیجیتالی انجام دهد، توصیه می کنیم والدین بازی ها را روی ال ای دی که صفحه بزرگتری دارد نصب کنند تا موبایل و لب تاپ! چون با این کار فاصله ی بهتری حفظ می شود و این تجربه بینایی شباهت بیشتری به زندگی سنتی و معمول بشر دارد.
بچه ها در این موقعیت ها با موبایل کار نکنند
او به بهداشت نیوز گفت: والدین در اتاق بچه ها ترکیبی از نور زرد و سفید را تنظیم کنند و حتی الامکان اتاق بچه ها پر نور باشد. خصوصا اگر بچه ای استعداد نزدیک بینی در خانواده دارد در اتاق تاریک، در موقعیت خوابیده و در ماشین در حال حرکت با مویابل کار نکند.
سید فرزاد محمدی در این خصوص اضافه کرد: استفاده از موبایل و تبلت در موقعیت هایی چون زیر پتو، تاریکی اتاق و ماشین در حال رانندگی چالش های تطابقی بینایی را برای چشم زیاد می کند، البته بچه متوجه این چالش ها نمی شود.
وی خاطرنشان کرد: با کارهای مذکور سیستم عصبی چشم بچه به یک چالش تطابقی جدی کشیده می شود که غیر از اختلال خواب، کره چشم را بزرگتر، نمره چشم بالاتر و نزدیک بینی او را افزایش می دهد.
خشکی و التهاب چشم را جدی بگیرید!
این فوق تخصص چشم گفت: استفاده طولانی از صفحات دیچیتالی، علاوه بر خستگی چشم، دفعات حملات میگرن و خشکی چشم را زیاد می کند. همچنین کسانی که اختلال بالانس عضلات چشم دارند، کار جدی طولانی مدت با موبایل باعث تشدید مشکلشان می شود.
محمدی در این خصوص توضیح داد: کسی که کار چشمی متمرکز مانند کار با موبایل انجام می دهد، پلک زدنش یک سوم می شود، بنابراین اولا اشکش تبخیر می شود دوم اینکه پلکش دچار التهاب می شود.
تمرینی ساده برای استراحت چشم پس از کار با رسانه های دیجیتال
او تمرینی ساده هم برای افرادی که زیاد از موبایل و کامپیوتر استفاده می کنند هم ارائه داد: همه ی افراد سه مرتبه در روز ، هر بار 15 بار تلاش فعال برای پلک زدن انجام دهند چرا که به کم پلک زدنشان در هنگام استفاده از رسانه های دیجیتالی کمک می کند.
دکتر محمدی ضمن ابراز نگرانی از اینکه طی بیست سال آینده به دلیل استفاده ی بیشتر از ابزار دیجیتالی چون موبایل با مشکلات جدی نزدیک بینی مواجه خواهیم بود، بیان داشت: بعضی از موارد نزدیک بینی از یک اختلال انکساری که با عینک اصلاح می شود جدی تر است.
وقتی جراحی چشم سخت می شود!
وی ادامه داد: مثلا اگرکسی نمره ی چشمش چهار است و براساس زندگی نامتوازن بینایی ( کار افراطی با موبایل و غیره…)، از 4 به 8 تغییر کند، بعدها شبکیه ی آن نازک تر و ریسک پارگی شبکیه بیشتر می شود، بنابراین به راحتی نمی توانیم او را جراحی انکساری کنیم.
موضوعات مرتبط: مطالب پزشکی
روشهای نسبتا قدیمی تر جهت رفع چربی موضعی شامل لیپوساکشن, تخریب چربی به کمک امواج التراسونیک یا مزوتراپی (تزریق مواد دارویی خاصی به داخل چربی) یا تاباندن امواج رادیویی (RF) وغیره میباشد که هنوز هم به صورت وسیع در تمام دنیا استفاده میشود.
از مزایای روش لیزر لیپولیز جمع و سفت تر شدن پوست بدلیل تابش لیزر و تحریک کلاژن سازی وجمع شدگی کلاژن است و همچنین درد تورم وکبودی و برگشت چربی در موضع نسبت به روش لیپوساکشن بسیار کمتر یا ناچیز است. تابش لیزر درزیر ودر لایه سطحی باعث رفع سلولیت میشود . ایجاد ناهمواری در زیر پوست که یکی از معضلات روش لیپوساکشن میباشد با لیزر لیپولیز کمتر است .
لیزر لیپولیز را برای رفع چربی های موضعی زیر پوستی در هر قسمت از بدن شامل صورت غبغب گردن بازو سینه شکم پهلو پشت باسن ران ساق میتوان بکار برد .
کاربرد های دیگر این دستگاه ها شامل موارد زیر است :
– جهت رفع شلی پوست بازو غبغب شکم و ران ، کاهش ترکهای پوستی
– برای از بین بردن پف زیر چشم ,افتادگی های کنار لب، از بین بردن خطوط خنده و چروک پیشا نی و دور چشم
– جوان سازی و رفع افتادگی پوست صورت (که در زمانی بسیارکم بدون درد بدون برش جراحی با کمترین تورم انجام و نتایج بلافاصله قابل روئیت است)
– کاهش تعرق زیر بغل
– کاهش اسکارهای عمیق جای جوش
– کوچک کردن لیپوما(غده چربی)
– درمان بدشکلی های ناشی از تزریق چربی
لیزر لیپولیز برای تمام افراد بالغ در هر سنی قابل انجام است ولی باید شرایط زیر را داشته باشند:
– از سلامت کامل جسمانی برخوردارباشند
– سیگاری نباشند
– بیماری های مزمن نظیر دیابت نداشته باشند
– داروی های ضد انعقاد خون مصرف نکنند ومصرف داروهایی نظیر آسپرین بروفن ویتامین E را – ده روز قبل از جراحی قطع کرده باشند.
– چاقی و اضافه وزن زیادی نداشته باشند.
– کاملا محدودیتهای این روش را درک کرده باشند و توقعات غیر معقول نداشته باشند.
از محدودیتهای این روش آن است که در جاهایی از پوست بدن مانند شکم که ترکهای فراوان و پوست شل و آویزان دارد با لیزر لیپولیز مشکل کامل رفع نمیشود و نیاز به جراحی جهت اصلاح کامل دارد.
اگر ضخامت چربی زیر پوستی زیاد باشد همزمان لیپوساکشن جهت برداشتن چربی های عمقیتر به منظور رفع کامل مشکل انجام میشود.اگر فرد درجاهای متعددی چاقی موضعی داشته باشد جهت حفظ سلامتی و جلوگیری از ایجاد عوارض لیزرلیپولیز در بیشتر از یک جلسه انجام میشود.
روش انجام لیزر لیپولیز
ابتدا مایع مناسب حاوی ماده بیحسی و منقبض کننده عروق به زیر پوست و بافت چربی تزریق میشود. سوراخ های ۱تا ۲ میلی متری روی پوست ایجاد می شود و تحت بی حسی موضعی یک لوله کانولا جاوی فیبر نوری باریک وارد زیر پوست می شود . سپس کانولا به آرامی به عقب وجلو حرکت داده میشود .
نور لیزر که از سر فیبر نوری خارج میشودبه سلولهای چربی برخورد کرده وسبب پاره شدن سلولهای چربی و تخریب سلولی و مایع شدن چربی درون سلول شود . که بعد از آن اگر حجم چربی مایع زیاد باشد این چربی مایع به راحتی با ساکشن با فشار کم خارج میشود ولی اگر حجم مایع کم باشد نیاز به ساکشن ندارد و توسط بدن متابولیز شده واز بین میرود .
* آمادگی برای جراحی:
– سونوگرافی سینه ها و زیر بغل دو طرف
– ماموگرافی برای افراد بالاتر از سی و پنج سال
– آزمایشات CBC / FBS – BUN – CRT
U/A – PT – PTT
HIV – HBSAG – HBSAB – HCVAB
– مشاوره قلب برای افراد چهل سال به بالا
محل و مدت انجام عمل
این عمل در مرکز جراحی انجام میشود و بسته به وسعت محل و ضخامت چربی و نوع دستگاه بکار گرفته شده زمان آن فرق میکند . بطور متوسط برای یک محل با ضخامت متوسط چربی زمان عمل بین نیم تا یک ساعت است. پس از عمل پانسمان مناسبی روی محل گذاشته شده و فرد چند ساعت تحت نظر بوده و سپس مرخص میشود .
توصیه میشود که فرد دو تا سه روز در منزل استراحت نماید . تا دو ماه از گن مناسب طبق دستور پزشک استفاده کرده و به مدت دو ماه از ورزش سنگین خودداری کند.
عوارض لیزر لیپولیز
درد پس از عمل کم بوده و با مسکن مناسب کنترل میشود.مختصری تورم و کبودی در محل عادی است و پس از مدتی برطرف میشود . جهت جلوگیری از عفونت داروهای مناسب تجویز میشود.
جهت ایجاد نتیجه نهایی نیاز به یک تا سه ماه زمان دارد.
موضوعات مرتبط: مطالب پزشکی
همیشه موهای خود را به سمت عقب بکشید. معمولا افراد به هنگام پاکسازی صورت خود در شب به ناحیه خط رویش مو توجهی نمیکنند. زمانی که میخواهید بخوابید، موهای خود را از روی صورت بردارید زیرا مو همانند یک آهنربا برای کثیفیها و آلودگیها عمل میکند و آنها را به خود جذب میکند.
مصرف رتینوئید موضعی را فراموش نکنید:
اگر میخواهید پوست خوبی داشته باشید میتوانید از رتینوئید موضعی بر روی پوست خود استفاده کنید. این مواد هم خانواده ویتامین A هستند و میتوانند فرآیند تولید کلاژن را تحریک کنند و پوست شما را محکم تر و شادابتر نگه دارند. در این صورت پوست شما عاری از چین و چروک خواهد بود. اگر از این مواد به مدت چند هفته استفاده کنید، مطمئن باشید تاثیر بسیار قابل توجهی بر روی پوست شما خواهد داشت.
پوست صورت را کاملا خشک نکنید:
بهتر است محصولات مورد نیاز خود را بر روی پوست مرطوب اعمال کنید، بنابراین بعد از شستن و پاکسازی پوست، اجازه دهید رطوبت بر روی صورت شما باقی بماند و سپس مواد مورد نیاز را بر روی آن اعمال کنید. اگرچه بیشتر محصولات بر روی بسته بندی خود پیشنهاد میکنند که بر روی پوست خشک مصرف گردد اما کمی رطوبت به مواد اجازه میدهد راحتتر به پوست شما نفوذ کنند.
همیشه پوست خود را مرطوب نگه دارید:
پوست شما برای اینکه شادابتر، نرمتر و زیباتر باشد به رطوبت نیاز دارد. مرطوب کنندههایی که حاوی اسید هیالورونیک هستند فوق العاده عالی خواهند بود. بهتر است روزانه ۸ الی ۱۰ لیوان آب بنوشید تا رطوبت مورد نیاز آن تامین شود.
روغن های گیاهی طبیعی برای پوست مفید هستند:
معمولا افرادی که پوست شاداب و زیبایی دارند از روغن زیتون برای پاکسازی و رطوبت رسانی به پوست استفاده میکنند. در این حالت پوست هیچ گونه چین و چروکی نخواهد داشت. شما میتوانید از ترکیب روغن زیتون و آب استفاده کنید. روغن آرگان نیز برای پوست عالی است. روغنهای طبیعی، مرطوب کننده و پاک کننده عالی برای پوست هستند و میتوانند مواد آرایشی را در عرض چند دقیقه از روی پوست شما حذف کنند.
سرم حاوی آنتی اکسیدان و ویتامین C مصرق کنید:
بعد از شستن صورت، استفاده از سرم میتواند بسیار مفید باشد. بهتر است از سرمهایی استفاده کنید که حاوی آنتی اکسیدان و ویتامین C است و میتواند با رادیکالهای آزاد مبارزه کند. همچنین میتوانید از سرمهایی استفاده کنید که حاوی فاکتورهای رشد یا مشتقات سلولی هستند و میتوانند ساخت کلاژن و الاستین را تحریک کنند. در نهایت بر روی پوست خود از ضد آفتابهای مناسب استفاده کنید.
مراقب لبهای خود باشید:
هر روز صبح زمانی که از خواب بیدار میشوید از یک محصول مرطوب کننده بر روی لبهای خود استفاده کنید. اینگونه مواد از خشک شدن لبها جلوگیری میکند و آب مورد نیاز آن را تامین می نماید.
کرمهای دور چشم یادتان نرود:
چشم اولین مکانی است که میتواند علائم پیری را نشان دهد پس به توجه ویژه و خاصی نیاز دارد. بهتر است از کرمهای دور چشم مخصوصی استفاده کنید. مثلا برخی از این کرمها حاوی کافئین هستند و میتوانند به کمتر شدن پف زیر چشم کمک کنند. شما میتوانید از کرمهایی استفاده کنید که دارای فاکتور رشدی هستند که در طول شب باعث بازیابی سلولهای مرده میشود.
آب داغ به صورت خود نزنید:
بهتر است دمای حمام زیاد داغ نباشد. از دمای گرم برای حمام استفاده کنید. اگر دمای حمام بیش از حد داغ باشد، باعث از بین رفتن روغن طبیعی پوست میشود و پوست خشک خواهد شد و در نهایت باعث ایجاد خارش در آن میشود. از مرطوب کننده های مناسب قبل و بعد از حمام استفاده کنید.
شستشوی صورت باعث نشاط می شود:
زمانی که از سرکار به منزل بر میگردید منتظر زمان خواب برای شستشوی صورت خود نباشید. اگر آرایشی بر روی صورت دارید و میخواهید آن را پاک کنید، بهتر است زمان انجام اینکار را به تعویق نیندازید.
وقتی آرایش خود را پاک میکنید مالش تهاجمی نداشته باشید:
یکی از قوانین طلایی به هنگام پاک کردن آرایش صورت این است که چشمان خود را نمالید. پوستی که در ناحیه مژهها وجود دارد ظریفترین و حساسترین پوست بدن محسوب می شود و میتواند به سرعت پیر شود.
مالش تهاجمی این نواحی میتواند آسیب زیادی به پوست وارد کند و باعث تسریع فرآیند پیری در این ناحیه گردد.
برای پاک کردن آرایش چشم از محصولات مناسب و یک پارچه نخی نرم استفاده کنید. حتی اگر پوست شما دارای آکنه هست باز هم میتوانید از این روش بهره مند شوید.
به پوست قسمت های دیگر بدن نیز توجه کنید:
بهتر است به پوست سایر نواحی بدن نیز توجه کنید. اگر در پشت و گردن خود آکنهای مشاهده کردید میتوانید از اسید سالیسیلیک و ژل آکنه برای درمان آن استفاده کنید.
بیشتر افراد، توجهی به ناحیه گردن خود نمیکنند و همین امر موجب میشود نشانههای پیری در این قسمت خیلی زود نمایان شود.
شما میتوانید از سرم، مرطوب کننده، ضد آفتاب و سایر محصولات مراقبتی برای این قسمت از پوست خود نیز استفاده کنید.
موضوعات مرتبط: مطالب پزشکی
ویتامین ث (C)
کمبود این ویتامین یکی از دلایل بروز سردرد است. ویتامین ث برای تقویت خون در مویرگ ها و بهبود جریان خون در مغز و همچنین سنتز نوراپی نفرین و سروتونین (دو انتقال دهنده عصبی) ضروری است.
سطح کافی این انتقال دهنده های عصبی می تواند به شما در پردازش استرس و کاهش سردردهای مرتبط با استرس کمک کند. مرکبات، کلم بروکلی، سبزیجات تیره رنگ، فلفل در رنگ های مختلف، منابع خوبی از ویتامین ث هستند.
ویتامین ب 6 ( B6 )
مانند ویتامین ث، ویتامین ب 6 نیز مسئول سنتز انتقال دهنده های عصبی است. کمبود این ویتامین نیز توانایی برای بدن را برای ذخیره و جذب ویتامین ب 12 که نقش مهمی در کاهش سردرد دارد، کاهش می دهد.
مصرف الکل و استفاده از قرص های پیشگیری از بارداری خطر ابتلا به کمبود ویتامین ب 6 را افزایش می دهد. مرغ، ماهی و تخم مرغ منابع اصلی ویتامین ب 6 هستند.
ویتامین ب 12 ( B12 )
برای تولید سلول های قرمز خون و سوخت و ساز چربی ها و کربوهیدرات ها ضروری است. کمبود این ویتامین، تمام بافت ها را از اکسیژن محروم می سازد و در نتیجه منجر به بدتر شدن و مزمن شدن سردرد می شود.
ویتامین ب 12، علاوه بر ویتامین ب 6 نیاز به اسید فولیک برای تاثیر در بدن دارد. کمبود اسید فولیک و ویتامین ب 12 اگرچه مستقل از هم رخ می دهند اما می توانند علائم مشابه داشته باشند. گوشت گاو، مرغ و ماهی منابع خوبی از ویتامین ب 12 هستند.
ویتامین آ ( A )
ویتامین آ محلول در چربی است و دوز روزانه آن برای مردان 3000 واحد و برای زنان 2300 واحد است. ویتامین آ برای رفع سردردهای مزمن یک راه تسکین طبیعی است.
البته در مصرف دوزهای این ویتامین باید احتیاط کرد چون مصرف دوزهای بیش از 6 هزار واحد در روز خطر مسمومیت، تهوع و سردرد و سرگیجه را افزایش می دهد و علت آن به هم ریختن تعادل اعصاب مرکزی یا همان مغز و نخاع است. ویتامین آ در منابع حیوانی از قبیل شیر، زرده تخم مرغ، اسفناج، کلم، هویج، و گوجه فرنگی یافت می شود.
منیزیم
مصرف مواد غذایی حاوی منیزیم، باعث جلوگیری از ابتلا به سردرد و دروصورت درگیری با سردرد عصبی، باعث درمان آن می شود. نیاز روزانه منیزیم در زنان 270 میلی گرم و در مردان 300 میلی گرم است که این نیاز در زمان ابتلا به سردرد عصبی افزایش می یابد.
مصرف مواد غذایی حاوی منیزیم، باعث تسریع در روند گردش خون به ویژه خونرسانی به سلول های مغز می شود.
انواغ غلات و حبوبات، سبزی های پهن برگ مانند اسفناج، خانواده کلم ها به ویژه کلم بروکلی، سیب زمینی آب پز یا به صورت پوره، سرشار از منیزیم هستند. خوردن غلات آماده با شیر بدون چربی یا غلات پخته برای شام یا ناهار، منیزیم لازم برای بدن را تامین می کند. انواع آجیل های خام نیز سرشار از منیزیم هستند.
موضوعات مرتبط: مطالب پزشکی
اگر تصویر ذهنی ما از خود یک تصویر ناسالم و ضعیف باشد نگرشی در ما مبنی بر نالایق بودن به وجود می آید. این نگرش منجر به بروز شخصیتی می شود که به گونه ای ناهشیار، شادی ها را پس می زندو در مواجه با موقعیت های استثنایی یا در گیر مهارت های تازه یا ادامه تحصیل بهانه هایی برای گریز پیدا می کند. یکی از این عوامل اضطراب، ترس و به تبع آن افسردگی است. در این گزارش به این موضوع اشاره می کنیم و راهکارهای پیشگیرانه را مطرح خواهیم کرد.
اضطراب چیست؟
اضطراب عبارت است از یک عامل ناشناخته و نا معلوم که موجب پریشانی فکر وگاه باعث بروز علائم احساس خطر از جمله تپش قلب و رنگ پریدگی می شود. در فرآیند اضطراب بر خلاف ترس طبیعی، یک عامل حقیقی ترس آور یا خطرناک یا آسیب رسان وجود ندارد بلکه فقط به طور خود کار و ناخود آگاه ذهن آدمی دچار احساس خطر می شود و هر گاه ذهن در اثر تنش های روانی و استرس های عصبی و حوادث ناخوشایند و ناگواری که در زندگی مکررا” برایمان رخ می دهد از روال عادی خارج شود و حساسیت بیش از حد به رخداد های آتی و احتمالی پیدا کند دچار اضطراب می شویم. علل پیدایش اضطراب عوامل وراثتی، تجربه های تلخ سالهای گذشته و محیط ناآرام و عصبی است. اثرات مخرب آن بر تفکر باعث اختلال در تمرکز حواس می شود، قدرت تصمیم گیری و اراده را از انسان سلب می کند، او را بدبین می سازد و باعث می شود که انسان دیگر فرد مثمر ثمرو سودمندی نباشد یا بیش از حد به برخی چیز ها می پردازد (حالت وسواس) یا عملکرد اجتماعی وشغلی فرد مختل می شود یا بیش از اندازه به امور مهم بی توجه می شود (حالت بی تفاوتی)، دچار کاهش اعتماد به نفس به خود می شود،احساس ترس فراگیر وجود او را می گیرد که می تواند به خاطر ترس نسبت به خطرها، دردها و امراض جسمانی مختلف باشد. کسانی که توان کنترل خود را ندارند شدیدا” عصبانی می شوند و احساس تسلیم و ناتوانی می کنند و قدرت مقابله با مشکلات یا بیماری ها را در خود نمی بینند همچنین جسم قادر نیست تا آرامش خود را حفظ کند و خواب راحتی داشته باشد و احساس خستگی، کوفتگی و ضعف جسمانی می کند و عصبی و بر انگیخته است و بی دلیل عصبانی می شود. سردرد، درد قفسه سینه، درد پا یا دست، درد شکم و سو» هاضمه وکم اشتهایی یا پر اشتهایی هم به سراغ فرد می آیند.
ترس چیست؟
هر ذره از نگرانی و تشویش اثر خود را بر بدن می گذارد و هماهنگی سیستم های حیاتی بدن و سلامت روانی و جسمانی ما را از بین می برد و کارائی و موفقیت ما را فلج می سازد. ترس بلند پروازی را مسموم و قوه ابتکار را نابود و استعداد و خلاقیت را فلج می سازد ومهلک ترین دشمن هر نیروی خلاقی است که در ذهن وجود دارد.
ترس از عوامل کاهنده بسیار عظیم است که مانع می شود تا اشخاص به کاری که کاملا” می توانند از عهده اش بر آیند اقدام کنند اما آگاهی از اینکه خالق هستی همواره با ما و در کنار ما ست و خود حافظ ماست ترس را از ما دور می کند.
انواع اضطراب ها و ترس ها
۱-اختلال اضطراب فراگیر Anxiety ebzGenerali: اگر در تمام مدت روز بدون توجه به اینکه کجا هستید یا چه کار می کنید دچار اضطراب هستید و اگر این اضطراب شش ماه یا بیشتر ادامه یابد شما دچار اضطراب فراگیر هستید که اغلب در فاصله ۲۰ تا ۴۰ سالگی در اشخاص مشاهده می شود و در میان مردها و زنها به یک اندازه رواج دارد.
۲-ترس اجتماعی یا ترس از مردمphodia Social : این نوع ترس به شدت متداول است. فرد می ترسد که مردم او را مسخره کنند، کوچک بشمارند یا به او آسیب برسانند و او مورد حمله و آسیب دیگران قرار گیرد.
۳– فوبیای ساده یا ترس ساده phodia Simple: این نوع ترس مثل ترس از قرار گرفتن در ارتفاع، ترس ازحیوانات، ترس از پرواز یا هواپیما، ترس از آسانسور یا پله برقی، ترس از رعدوبرق، ترس از رانندگی، ترس از تاریکی، زنده به گور شدن یا ترس از مرگ است.
۴– اختلال وحشت bisorber panic: وحشت اضطراب غالب و شدیدی است که اغلب برای زمان کوتاهی دوام می یابد. در موقع حمله اضطراب اغلب فرد دچار سر گیجه، حواس پرتی، تپش شدید قلب، افزایش ضربان نبض، احساس گرفتگی در گلو، احساس خفگی، احساس تنگی نفس و داغ شدن بدن می شود.
۵-اسکیزوفرنی یا شیزوفرنی ophereniazSchit: نشانه های این بیماری با نشانه های بیماری اضطراب کاملا” متفاوت است. کلمه ophereniazSchit به معنای جنون جوانی است (ozSchit به معنی فاصله، شکست و جدایی و به معنای اختلال ذهنی است و پسوند ia -نشانه بیماری است). افرادی که به بیماری اسکیزوفرنی مبتلا هستند ممکن است صداهایی را بشنوند که وجود خارجی ندارند یا خیال کنند که نیروی برق یا امواج آنها را کنترل می کند و گاهی نیز تصور می کنند که از جانب خدا مستقیما” به آنها پیام می رسد.
۶-اختلال وسواس فکری و عملی bisorber compulsive -Odssessive: بیمار وسواس فکری و عملی برای دور ماندن از خطر، اقدامی را به تکرار انجام می دهد. رایج ترین انواع وسواس ها، وسواس به آلودگی و وسواس به شک و تردید است مثلا”هنگام ترک کردن منزل شک می کند درب منزل را قفل کرده است یا نه یا گاز را خاموش کرده است یا نه.
۷-اختلال پانیک (ترس): حملات ترس شدید، مکرر و غیر قابل پیش بینی،حداقل به دنبال یکی از حملات یک ماه یا بیشتر، یکی از علائم نگرانی راجع به عوارض و عواقب حملات، افکار دائمی مربوط به داشتن حملات مجدد، تغییرات واضح رفتاری که به حملات وابسته است در صورتی که این حملات به علت اثر مستقیم دارو یا بیماری طبی یا با اختلاف روانی دیگری نباشند.
۸– اختلال اضطرابی منتشر: نگرانی شدید در بیشتر روزها علائمی چون نا آرامی،خستگی زودرس، تحریک پذیری کششی عضلانی، اختلال در خواب و اشکال در تمرکز حواس که حداقل ۳ مورد از آنها با نگرانی همراه است.
۹– اختلال استرس بعد از ضربه: سابقه ضربه بزرگ مثل حادثه تهدیدکننده حیات که پاسخ بیمار به آن ترس شدید و احساس ناتوانی بوده است. حضور دائمی ضربه یا ضربه زننده به یکی از اشکال زیر است:
خوابهای تکراری، تجدید خاطره حوادث ضربه زننده، احساس اینکه حادثه در حال تکرار است، پرهیز از یاد آورنده های ضربه و بی خوابی بیش از حد.
۱۰– اختلال وسواسی(OCD): به نظر می آید مردها و زنها را به طور یکسان تحت تاثیر قرارمی دهد و در ورزشکارانی که رقابت های سنگین دارند شایع است و اغلب برای بهترین اجرای ورزشی بسیار تطابقی است و علائم آن عبارتند از: الف) اختلال پانیک(ترس) ب) تنگی نفس پ) لرز ت) تپش قلب ث) سر گیجه ج) ریزش عرق چ) احساس خفگی ح) بی حسی خ) درد قفسه سینه
افسردگی ها
در بیماری افسردگی که مخفف DD (bisorber Dysthamic) است فرد همواره در حالت دلسردی، غم، دلتنگی و ناامیدی به سر می برد نوع افکار و احساسات و رفتاری که همراه آن است تماما” از نشانه های این بیماری می باشد البته برخی از مردم بیش از دیگران مستعد افسرده شدن هستند و دلایل مشخصی نیز برای آن وجود دارد.
بیماری افسردگی قابل درمان است و کسانی که دچار آن هستند کاملا” بهبود خواهند یافت. این بیماری اغلب پس از دست دادن عزیزی، شغلی، موقعیتی یا سایر بحران های زندگی که ضربه روحی شدیدی به فرد وارد آمده باشد بروز می کند. علائم این بیماری عبارتند از: غمگین یا تحریک پذیر بودن، احساس تاسف به حال خود، بی حالی، کسلی، احساس درماندگی که زندگی فرد را مشکل می سازد.
افسردگی به دو بخش تقسیم می شود: مزمن و شدید.
افسردگی مزمن که ممکن است فرد دست به پرخوری بزند یا خیلی کم غذا بخورد که باعث چاقی یا لاغری بیش از حد می شود، زیاد بخوابد یا به اندازه نخوابد، سطح انرژیشان پایین بیاید، اعتماد به نفس ضعیفی داشته باشند و تمرکز کردن یا تصمیم گیری برای آنها مشکل باشد در نتیجه احساس بیچارگی کنند و ممکن است دچار اضطراب شدید شوند. از علائم این افسردگی می توان به خستگی، کوفتگی، بی حوصلگی، خواب آلودگی، بد خوابی شبانه و زود خسته شدن اشاره کرد.
افسردگی شدید احساس مدام و حاد اندوه، بی قراری، تحریک پذیری، یاس و نو میدی شدید همراه با از دست دادن علائق نسبت به فعالیت های روزمره است. اشتهای کم همراه با کم شدن وزن، بی خوابی یا زیاد خوابی، نداشتن انرژی، عدم تمرکز حواس، افکار پیاپی درباره مرگ، احساس خستگی و بی حالی است. در فرد مبتلا به افسردگی شدید چهار مورد از موارد ذکر شده تقریبا” روزانه به مدت دو هفته یا بیشتر مشاهده می شود.
انواع افسردگی شامل افسرده خویی، اختلال دو قطبی، خود بیمارانگاری، حالت افسردگی شیدایی و اختلال ادواری است. به عنوان نمونه به افسردگی شیدایی اشاره می کنیم. در این حالت فرد دست کم دو تا چهار هفته دراندوه به سرمی برد و به فعالیت های لذت بخش و خشنود کننده بی علاقه می گردد. علائم آن پر خوری یا کم اشتهایی، کم خوابی یا بی خوابی، احساس بی قراری و گناه شدید، مشکل تمرکز حواس و فکر کردن درباره مرگ است.
فرق افسردگی با اندوه
افسردگی یک بیماری است که با کاهش عزت نفس همراه است و ادامه دارد، واقع بینانه نیست و ناشی از افکار تحریف شده است و افراد اغلب احساس فشار می کنند یا چیزی یا شرایطی بر آنها تحمیل شده وخود به خود ونا آگاهانه کارها را به تعویق می اندازند و در تصمیم گیری ها قاطع نیستند حتی قاطعیت نه گفتن را هم ندارند برای همین بعضی از کارهای خود را با بی میلی انجام می دهندکه فشار مضاعفی بر آنها تحمیل می شود.
بهترین راه کمک به این گونه افراد نشان دادن علاقه و توجه به آنهاست، آنها را درک کنیم و به حرف هایشان گوش دهیم تا از مسائل واحساسات آنها مطلع شویم، با آنها همدلی و هم فکری کنیم تا احساس تنهایی نکنند و به مرور به زندگی عادی وطبیعی خود باز گردند.
تاثیر داروهای ضد افسردگی
محققان کالج کینگ لندن دریافته اند که داروهای ضد افسردگی با اثر بر واسطه های شیمیایی موجود در سلسله اعصاب مرکزی بر رفتار اجتماعی افراد تاثیر می گذارد. این محققان واکنش های خلقی افراد داوطلب را قبل و بعد از مصرف این داروها در جریان نوعی مسابقه که لزوم شرکت در آن حضور ذهن – قدرت تصمیم گیری به موقع و به کارگیری حس همکاری جمعی بود، ارزیابی کردند. نتیجه تحقیق نشان داد که مصرف این داروها باعث دیرتر خسته شدن و تقویت حس مشارکت و مهارت های افراد در اعمال ظریفی که با دست انجام می شوند می گردد.
افسردگی در میان آمریکائی ها
آمار رسمی حاکی از آن است که در دو هفته آخر سپتامبر (پس از حادثه ۱۱ سپتامبر) نزدیک به دو میلیون نسخه جدید داروهای ضد افسردگی برای آمریکائی ها تجویز شده است که نسبت به زمان سال قبل از آن ۱۶درصد افزایش نشان می دهد. در این مدت مصرف داروهای خوابآور و ضد اضطراب هم افزایش قابل ملاحظه ای یافته است. پزشکان معتقدند شمار افرادی که پس از واقعه یازدهم سپتامبر از نظر روانی آسیب دیده اند اما مراجعه به پزشک نداشته اند بسیار زیاد است. مشکل دیگر در درمان این بیماران نحوه عملکرد داروهای رایج ضد افسردگی است. اغلب این داروها که با مکانیسم مهار بازجذب سروتونین در سلسله اعصاب مرکزی عمل می کنند در نخستین روزهای مصرف باعث تشدید اضطراب می شوند و اثرات مفید آنها بعد از ۴ تا ۱۲ هفته ظاهر می شود به همین دلیل در تسکین آلام روحی افراد دچار واکنش سوگ کارایی ندارند.
راه های درمان اضطراب
یکی از راه های درمان اضطراب تمرکز و تلقین است. تمرکز و تلقین مانند یوگا، حالت آرمیدگی، مدی تیشن، خود هیپنوتیزم و… همگی یک چیزرا می گویند. برنامه های خودتلقینی در تقویت استعداد و تمرکز دقت وتقویت حافظه افزایش تحرک نیروهای نفسانی، متعادل کردن هیجانها و احساسات ناخوشایند مثل انواع اضطراب ها وتحریک پذیری های عصبی است.
بر آورده شدن خواسته و آرزوها زمینه ای (آرزوهای مثبت) که در رفع بیماریهای اضطراب، افسردگی، وسواس، نگرانیها، بی خوابیها، بی قراری ها، موثر است و هم چنین در رفع بیماری های جسمی از قبیل پادردها، کمردردها و سردردها و میگرنها، و حتی درمان سرطانها برای هر یک با استفاده ازتلقینات کلامی مثبت و تصویرسازی های متناسب و ماساژ موضع دردناک طی روز می توانیم به درمان آن موضع کمک کنیم زیرا تک تک سلول های بدن ما دارای حس هستند و اگر عضوی دچار بیماری شود نشانه آن است که رسیدگی کافی نداشته ایم پس با ماساژ دادن می توان آن را بهتر درمان کرد مانند رفع مشکلات مالی، دست نیافتن به مقام، پست، احترام، هم فکری و دست یافتن به موقعیتهای شغلی مورد دلخواه و همچنین به مسائل مادی.
روحیه خوب درمان بیماری را تسریع می کند و تلقینات منفی انسان را بیمار می سازد. تغییرات جدی جریان خون و ترشح هورمون ها را که در اثر ترس و تشویش و نگرانی پدیدار می شود تاثیر فوق العاده ای روی طرز کار ارگانهای مختلف بدن ما می گذارد و باعث می شود که فرد رشد کند و از عمر آدمی بکاهد. احساس بدبختی دائمی یا عدم خوشبختی از خود، از زندگی یا سایرین بیماری زا بوده و عمر آدمی را کوتاه می سازد. ذهنیت مثبت، دید مثبت و تفکر مثبت می تواند راهگشای انسان در دست یابی به سعادت، سلامت و موفقیت باشد چون هر انرژی ای مثل و مانند خود را جذب می کند.
موضوعات مرتبط: مطالب پزشکی
این شاخص بایستی بین۱۸/۵ تا ۲۴/۹ باشد تا بگوییم وزن فرد طبیعی است. کمتر از ۱۸/۵ را لاغری می گوییم.
بین ۲۵ تا ۲۹/۹ را افزایش وزن و از ۳۰ به بالا را چاق می نامیم. اگر این شاخص در فردی بیش از ۴۰ باشد، او مبتلا به چاقی مفرط می باشد.
شما سیب شکل هستید یا گلابی شکل؟
شاید شما اصطلاحی به نام چاقی سیبی شکل یا گلابی شکل را شنیده باشید. مسئله ای که علاوه بر تعریف متداول چاقی به ویژه از نظر تاثیر بر سلامتی فرد مهم می باشد، نحوه تجمع چربی اضافی در بدن می باشد. شاید شما از افزایش چربی در بازوها، سینه، شکم و یا در ناحیه ران خود شاکی باشید، ولی آنچه که در انواع مختلف تجمع چربی دارای اهمیت بیشتر می باشد،
افزایش چربی به ویژه در ناحیه شکم و پهلوها است که رابطه مستقیم با میزان خطر ابتلای به بیماری های مختلف از جمله بیماری های قلبی عروقی ، دیابت و افزایش چربی های خون خواهد داشت. لذا اندازه گیری میزان چربی در این ناحیه دارای اهمیت خواهد بود.
وسایل اندازگیری و شاخص های مختلفی در این زمینه وجود دارد، ولی ساده ترین و کاربردی ترین آن اندازه گیری دور کمر با یک متر ساده می باشد.
اگر شما به افزایش وزن خود توجه داشته باشید، شاید در مرحله اولیه این مساله را با تنگ شدن شلوار خود حس کرده باشید! اتفاقا افراد بسیاری هستند که با تنگ شدن دامن و یا شلوار خود به فکر کاهش وزن می افتند.
تجمع بافت چربی اگر در ناحیه مرکزی یا شکم و پهلو باشد اصطلاحا این چاقی را به چاقی سیبی شکل یاد می کنند که دارای اهمیت بیشتری نسبت به چاقی گلابی شکل می باشد.
میزان چربی طبیعی در بدن آقایان و خانم ها متفاوت است. به طور طبیعی ۱۵ تا ۲۰ درصد وزن آقایان چربی می باشد، در حالی که در خانم ها این میزان ۲۵ تا ۲۷ درصد می باشد. این ارقام در آقایان چاق بیش از ۳۰ و در خانم های چاق بیش از ۳۵ درصد می باشد.
خانمها با آقایان در اندازه طبیعی تجمع چربی در ناحیه شکم متفاوتند! مطالعات بر روی افراد دچار چاقی شکمی نشان داده است که دور کمر بیش از ۹۴ سانتیمتر در آقایان و بیش از ۸۰ سانتیمتر در خانم ها شروع نقطه خطر بوده و نیاز به کنترل را می طلبد، در حالی که دور کمر بیش از ۱۰۲ سانتیمتردر آقایان و بیش از ۸۸ سانتیمتر در خانم ها نشان دهنده افزایش قطعی خطر بیماری های قلبی عروقی و دیابت خواهد بود که لزوم مداخله جدی تر را می طلبد.
آیا ممکن است چاقی شکمی وجود داشته باشد اما شاخص توده بدنی طبیعی باشد؟
در جواب باید گفت متاسفانه این یکی از مشکلات امروزی جامعه ما است، زیرا افراد زیادی با توجه به اهمیتی که به زیبایی و تناسب اندام خود می دهند، سعی می نمایند با انواع رژیم های لاغری و کم خوری متناوب ازافزایش وزن و چاقی جلوگیری نمایند، ولی به چاقی شکمی مبتلا هستند! رژیم های لاغری مقطعی و شدید زودگدر و قطع متناوب آن و نیز استفاده مکرر از غذاهای فست فود در ایجاد این نوع از چاقی اهمیت ویژه ای دارد.
از طرف دیگر رژیم های لاغری بدون فعالیت بدنی و ورزش نیز در ایجاد چاقی شکمی موثر می باشد. تحقیقات نشان می دهد این افراد با این که وزن طبیعی دارند، خطر بیماریهای قلبی و عروقی و نیز سایر بیماری های متابولیک سریعا در آنها افزایش می یابد. لذا توصیه اکید به انتخاب رژیم های لاغری منطقی و سالم همراه با فعالیت بدنی و ورزش روزمره در کنترل وزن و تناسب اندام ضروری می باشد.
آیا باید هر روز خود را وزن نماییم؟
خیلی از افراد چاقی که تصمیم به رژیم لاغری می گیرند، نگاه وسواس گونه ای به وزن دارند و چه بسا روزی چند بار خود را وزن میکنند. واقعیت این است که رژیم های لاغری، تغییرات محسوس ساعتی و روزانه در وزن ایجاد نمی کنند.
تغییرات متناوب وزن در طی روز می تواند به علت تغییر در آب میان بافتی و تغییرات فیزیولوژیک در ساعات مختلف روز باشد و شما با این تغییرات دچار شادی و اندوه کاذب خواهید شد.
لذا توصیه می کنیم حتی در زمان اجرای رژیم لاغری، به طور هفتگی خود را وزن کنید واز توزین وسواس گونه پرهیز نمایید.
موضوعات مرتبط: مطالب پزشکی
سندرم متابولیک به معنی داشتن سه مورد از موارد زیر می باشد.
– چاقی شکمی
– قند خون ناشتای بالا
– تری گلیسیرید بالا
– HDL (لیپوپروتئین با چگالی بالا) پایین
– فشار خون بالا
مطالعات نشان می دهند که مصرف نوشیدنی های بدون کالری به جای نوشیدنی های حاوی شکر، برای مقابله با سندرم متابولیک مفید نمی باشد در عوض مصرف این نوشیدنی ها تا ۳۶% احتمال سندرم متابولیک را بالا می برد و برخلاف آنچه تصور میشود، مصرف روزانه نوشابه های رژیمی تا ۶۷% احتمال ابتلا به دیابت را افزایش می دهد که این احتمال در زنان بیشتر از مردان است.
جالب است بدانید طبق مطالعاتی که صورت گرفته کسانی که از نوشیدنی های رژیمی استفاده می کنند ۳۰% بیشتراز سایر افراد در ۱۰ سال آینده به افسردگی دچار می شوند.
همچنین استفاده از این نوشابه ها در خانم های باردار سبب افزایش احتمال زایمان زودرس می شود.
اما یکی از دلایل اصلی که افراد به سمت نوشابه های رژیمی رو می آورند، کاهش کالری مصرفی است. متاسفانه، حقیقت آن گونه نیست که به نظر می رسد. در مطالعه ای بین ۳,۶۸۲ نفر از تگزاس نشان داد که مصرف نوشابه های رژیمی ۲ برابر بیشتر از نوشابه های معمولی سبب افزایش چاقی و اضافه وزن می شود.
پس اگر می خواهید وزن خود را کاهش دهید،بهتر است به جای نوشابه های گازدار یا شربت های شیرین، آب بنوشید.
با خوردن نوشابه های رژیمی شکمتان بزرگتر میشود!
قند موجود در نوشابه ها باعث افزایش وزن می شود اما نکته قابل تامل این است که حتی نوشابه رژیمی نیز باعث بزرگ شدن دور شکم می شود. نتایج بررسی های ۱۰ساله روی بیش از ۴۰۰ داوطلب بزرگسال نشان داد افرادی که نوشابه رژیمی مصرف می کردند در مقایسه با افرادی که نوشابه مصرف نمی کردند، با ۷۰ درصد افزایش دور کمر مواجه بودند. افرادی که روزی بیش از ۲بار نوشابه رژیمی مصرف می کردند با ۵۰۰ درصد افزایش دور شکم مواجه شدند.
با مصرف نوشابه های رژیمی زودتر پیر میشوید!
نوشابه های رژیمی یا معمولی حاوی فسفیت یا اسید فسفریک است. این اسید ضعیف، طعم دهنده است و ماندگاری نوشابه را افزایش می دهد. اگر چه این اسید در گوشت قرمز، لبنیات و مغز میوه نیز موجود است اما زیادی آن به ناراحتی قلبی، کلیوی، تضعیف عضله، پوکی استخوان و تسریع روند پیری منجر می شود. نتیجه بررسی که در سال ۲۰۱۰ انجام شد نشان داد میزان اضافه این ماده در نوشابه باعث مرگ زودهنگام موش های آزمایشگاهی شده است.
به یاد داشته باشید که بیماری ها، یک شبه ایجاد نمی شوند، بلکه در طی سال ها و بر اثر پیروی از رژیم های غذایی نامناسب ایجاد می شوند. بنابراین، مصرف نوشابه های گازدار را به کمترین برسانید و به جای آن، به نوشیدن آب و آب میوه های طبیعی روی آورید.
موضوعات مرتبط: مطالب پزشکی
حتی اگر شما به میزان متوسط گوشت مصرف می کنید ، همچنان سه برابر بیشتر از افرادی که کمتر از ۱۰ درصد کالری شان را از پروتئین تامین می کنند، در معرض مرگ ناشی از سرطان قرار دارید.
دریک مطالعه، محققان دانشگاه کالیفرنیای جنوبی ۶۳۱۸ فرد بالای ۵۰ سال را مورد مطالعه قرار دادند.
طبق این مطالعه، به طورمیانگین یک فرد باید در حدود ۰.۸ گرم پروتئین به ازای هر کیلوگرم از وزن بدنش مصرف کند. یعنی فردی با وزن حدود ۷۳ کیلوگرم نباید بیش از ۶۰ گرم پروتئین در روز مصرف کند. با در نظر گفتن این موضوع، یک فنجان سینه مرغ حاوی ۴۳ گرم پروتئین است. حال اگر گوشت قرمز هم در وعده های غذایی تان مصرف می کنید، به مراتب پروتئین بیشتری مصرف می کنید.
همچنین خوردن مقدار زیادی گوشت قرمز به خصوص اگر بیش از حد سرخ یا کباب شده باشد خطر سرطان مثانه را افزایش می دهد. تحقیقات نشان می دهد که سرخ کردن و کباب کردن گوشت قرمز به حدی که سطح آن کمی بسوزد می تواند مواد شیمیایی سرطان زا تولید کند.
این مطالعه نشان داد که احتمال ابتلا به سرطان مثانه در افرادی که گوشت قرمز به شدت سرخ شده یا کباب شده، بخشی از رژیم غذایی آنها بود دو برابر کسانی است که گوشت قرمز کم سرخ یا کباب شده، مصرف می کنند. براساس مطالعات حتی گوشت مرغ و ماهی نیز وقتی سرخ شده باشد، احتمال ابتلا به سرطان را به طول قابل توجهی بالا می برد.
به همین دلیل است که توصیه می شود مردم مصرف گوشت قرمز را به ۵۰۰ گرم – وزن گوشت پخته شده – در هفته محدود کنند و به طور کلی از خوردن گوشت پردازش شده پرهیز کنند.
موضوعات مرتبط: مطالب پزشکی
از آنجا امواج به سرتاسر دهلیز راست و سپس دهلیز چپ منتشر مىشود و در نهایت به بطن راست و چپ منتقل مىگردد و موجب هماهنگى انقباض عضلاتى که خون را به تمام بدن تلمبه مىکند، مىشود.
تعداد طبیعى ضربان قلب بین ۶۰ و ۱۰۰ ضربان در دقیقه و متوسط آن ۷۲ تا ۷۸ ضربان است. در قهرمانان ورزشى و افراد خیلى ورزیده ضربان قلب در حال استراحت ممکن است ۴۰ یا ۴۵ باشد و میزان طبیعى ضربان قلب در شیرخواران ممکن است به ۱۵۰ برسد.
در اکثر افراد ضربان قلب هنگام دم کمى افزایش و هنگام بازدم اندکى کاهش مىیابد. این پدیده آریتمی٭ سینوسى خوانده مىشود و طبیعى است.
به طور کلی هرچه تعداد ضربان قلب در حالت استراحت پایین تر باشد، نشان دهنده فعالیت موثرتر قلب و سلامت بهتر سیستم قلبی عروقی است، به طور مثال ضربان قلب یک ورزشکار حرفه ای در حالت استراحت نزدیک به ۴۰ ضربه در دقیقه است.
شیوع بیماریهای مادرزادی قلبی میان افراد جامعه حدود یک تا دو درصد است که شایعترین آن آئورت دو لتی است.
بعد از بیماری آئورت دولتی، در درجات بعد سوراخ میان دو دهلیز مطرح میشود.
بیماریهای مادرزادی در اکثر موارد خفیفاند و در موارد کمتری شدید هستند که نیازمند عملهای جراحی باشند.
ضربان قلبی که بیش از اندازه کم یا زیاد باشد، می تواند بیانگر وجود یک مشکل باشد
نقش ژنتیک در ابتلا به بیماریهای قلبی مادرزادی بیتأثیر نیست. ژنتیک در بیماریهایی نظیر تپش قلب غیر طبیعی، نارسایی قلبی و همچنین بیماریهای عضله قلب تا ۵۰ درصد نیز نقش دارد.
زمانی که فردی ضربان قلبش را احساس کند تپش قلب معنا میگیرد، حال آنکه تپش قلب در اکثر اوقات مانند زمان بروز هیجانات، طبیعی است.
در واقع افرادی که ضربان قلبشان یک مرتبه تند میشود (بالاتر از ۱۵۰ ضربه در دقیقه) و یا کند می شود (کمتر از ۴۰ ضربه در دقیقه)، به عنوان ضربان قلب غیر طبیعی تلقی میشوند.»
روش اندازه گیری ضربان قلب
برای اندازه گیری ضربان قلب به سادگی می توانید نبض خود را طبق روش های زیر چک کنید.
۱- انگشت اشاره و انگشت سوم خود را بین استخوان داخلی مچ و تاندون و روی شریان رادیال که در سمت انگشت شست بر روی مچ است قرار دهید.
۲- برای انجام این کار انگشت اشاره و انگشت سوم خود را روی گردن نزدیک به نای قرار دهید.
وقتی که نبض خود را احساس کردید تعداد ضربان در ۱۵ ثانیه را اندازه گیری کنید و برای محاسبه ی تعداد ضربان در یک دقیقه این عدد را در چهار ضرب کنید.
به یاد داشته باشید عوامل متعددی می تواند بر روی ضربان قلب شما اثرگذار باشد، این موارد شامل:
– نوع فعالیت بدنی
– سطح آمادگی جسمانی
– دمای هوا
– موقعیت بدن (مثلا حالت ایستاده یا دراز کشیده)
– احساسات
– اندازه بدن
– داروهای مصرفی
اگرچه تعداد ضربان طبیعی طیف وسیعی را شامل می شود، ضربان قلبی که بیش از اندازه کم و یا زیاد باشد، می تواند بیانگر وجود یک مشکل باشد.
اگر ضربان قلب شما در حالت استراحت خیلی بیشتر از ۱۰۰ (تاکی کاردی) و یا خیلی کمتر از ۶۰ است (برادی کاردی)، حتما به پزشک مراجعه کنید.
اگر علایمی مانند ضعف ، سرگیجه و یا تنگی نفس نیز دارید، این موضوع اهمیت بیشتری پیدا می کند.
٭ نامنظمى و به هم خوردن آهنگ طبیعى ضربان قلب را آریتمى گویند .
کندى ضربان قلب
ضربان قلب کمتر از ۶۰ در دقیقه برادیکاردى خوانده مىشود. برادی از ریشهٔ یونانى و به معنى کُند است. کندى ضربان قلب همراه با کمکارى تیروئید، یرقان، برخى اختلالات گوارشی، بیمارى قلبی، و مصرف داروهاى خاص بهویژه مصرف بیش از حد دیجیتال دیده مىشود. همانطور که قبلاً ذکر شد کندى ضربان قلب در حال استراحت در قهرمانان ورزشى شایع است.
ضربان قلب بین ۴۰ و ۶۰ در دقیقه معمولاً علائمى ایجاد نمىکند. کندى ضربان قلب که با ورزش یا هیجان افزایش نیابد معمولاً نشانهٔ اختلال هدایت داخل قلبى (بلوک قلبی) است و باید در مورد آن با پزشک مشورت کنید. شروع ناگهانى افت ضربان قلب به زیر ۴۰ ضربان در دقیقه بهویژه اگر همراه با درد قفسه سینه، خستگی، یا تنگى نفس باشد، نشانگر یک حملهٔ قلبى جدید است و یک فوریت پزشکى مىباشد.
تندى ضربان قلب
ضربان قلب بیش از ۱۰۰ در دقیقه تاکىکاردى خوانده مىشود. تاکی از ریشهٔ یونانى و به معنى تُند است. علل بسیارى شامل پرکارى تیروئید، نارسائى قلب، کمخونی، خونریزی، عفونتها، و مخدرها (مثل نیکوتین، کافئین، الکل، مارىجوآنا) وجود دارند. اگر متوجه ضربان تند و مداوم قلب خود شدید و یا در گردن و قفسهٔ سینهٔ خود احساس ضربان کردید به پزشک مراجعه کنید.
گاهى ممکن است دچار شروع ناگهانى ضربان تند قلب که به آن تاکىکاردى حملهاى دهلیزى مىگویند، شوید. این عارضه معمولاً در جوانى آغاز مىشود و در طول زندگى تکرار مىشود. اغلب هیچگونه اختلال قابل تشخیص قلبى وجود ندارد و با وجود اینکه ممکن است هنگام حمله احساس ضعف و بىحالى کنید، این عارضه اساساً خوشخیم است.
این حملات ممکن است در اثر اختلالات هیجانی، خستگی، سوءهاضمه، مصرف الکل یا دارو بروز کند. ضربان قلب ممکن است از ۱۴۰ تا ۲۵۰ ضربان در دقیقه تغییر کند. داروهاى متعدد قلبى براى جلوگیرى از این حملات در دسترس است. وقتى این حمله شروع شد دراز بکشید و آرام باشید. ایستادن تنها باعث افزایش شدت حمله مىشود. هنگامىکه با این حملات آشنائى پیدا کردید، روشهاى خاصى ممکن است براى توقف آنها بهکار گرفته شود. با وجود این استفاده از این روشها هنگامىکه تشخیص کاملاً مسجل شد باید توسط پزشک نشان داده شوند.
سایر علل تاکىکاردى لرزش (فلوتر، ضربان یا لرزش سریع را فلوتر گویند) دهلیزی، فیبریلاسیون دهلیزی، تاکىکاردى بطنى و نشانگان ولف-پارکینسون وایت (این نشانگان نوعى تحریک زودرس بطنى است) مىباشد. کلیهٔ این موارد مهم هستند و براى تشخیص آنها نوار قلبى و سایر آزمایشها ضرورى است.
ضربان نامنظم قلب
ضربان نامنظم قلب یا آریتمى علل متعددى دارد. اکثر موارد ضربان نامنظم قلب (اگر نه همهٔ آنها) که بیش از چند دقیقه طول مىکشند باید توسط پزشک مورد بررسى قرار گیرند.
یکى از علل ضربان نامنظم قلب که اکثر افراد گاهبهگاه دچار آن مىشوند و کاملاً بىخطر است ضربان زودرس دهلیزى است. این ضربانها معمولاً با احساس لرزش در گردن و قفسهٔ سینه مشخص مىشوند و در اثر ضربانهاى قلبى دورهاى که داراى قدرت بیشترى هستند پدید مىآیند. علت ضربان زودرس دهلیزى یک تحریک الکتریکى دورهاى است که بهجاى گره سینوسى دهلیزى از عضلات دهلیز آغاز مىشود.
ضربان زودرس دهلیزى معمولاً بىخطر است و اکثر افراد به آن توجهى نمىکنند مگر آنکه تکرار آن نگرانکننده شود. این ضربانها معمولاً توسط مخدرهاى محرک قلب مثل نیکوتین، کافئین، مارىجوآنا، و الکل ایجاد مىشوند.
خوددارى از مصرف آنها معمولاً از بروز این عارضه جلوگیرى مىکند مگر آنکه زمینهٔ بیمارى قلبى وجود داشته باشد. اگر تعداد این ضربانها زیاد شود و یا باعث نگرانى شما گردد، باید به پزشک مراجعه کنید. داروهاى متعددى براى کاهش یا توقف این ضربانها وجود دارند. در موارد استثنائى یک دستگاه الکترونیکى ضربانساز که باعث ایجاد ضربان قلب مىشود، ممکن است زیر پوست تعبیه شود تا ضربان طبیعى قلب را حفظ کند.
الکل و قلب
مصرف طولانىمدت الکل عوارض متعددى در دستگاه قلبى عروقى ایجاد مىکند. نوشیدن الکل با افزایش خفیف فشارخون همراه است. افزایش فشارخون در افرادى که زیاد الکل مىنوشند قابل توجه است و ممکن است باعث شیوع بیشتر سکته مغزی، بزرگى قلب، و نارسائى قلب در میان الکلىها گردد. معلوم نیست که فشارخون بالا با پرهیز از مصرف الکل، بهطور دائم به حد طبیعى بازگردد.
الکل مىتواند باعث آریتمىهاى گوناگون شود. این عارضه معمولاً هنگام مصرف زیاد الکل و بعد از آن ایجاد مىشود و با پرهیز مستمر از الکل برطرف مىگردد. علت دقیق این آریتمىها معلوم نیست ولى تصور مىشود که الکل یک اثر سمى روى قلب داشته باشد. بدون تردید خطر عمدهٔ آریتمىها مرگ ناگهانى در اثر فیبریلاسیون بطنى است. در این عارضه قلب به قدرى تند و نامنظم مىشود که برونده قلبى قادر به حفظ حیات نیست.
نبضتان را در کجای بدن بگیرید؟
رایجترین دو شریانی که برای گرفتن نبض به کار میروند، شریان رادیال در طرف درونی مچ در نزدیکی کناره شست دست، و شریان کاروتید در گردن در میان نای و عضله گردن.
نبض را میتوان با گذاشتن انگشت روی شریان رانی در کشاله ران اندازه گرفت، و اغلب برای آزمایشهای کاتتریزاسیون قلب برای مثال در آنژیوگرافی قلب از این محل استفاده میشود؛ و نبضهای پشتپایی (pedal pulse) در پاها برای بررسی جریان خون در اندامهای تحتانی به کار میروند.
به گفته کارشناسان گذاشتن انگشت بر روی این شریانها و شمردن ضربانها در ۶۰ ثانیه دقیقترین اندازهگیری را به دست خواهد داد. همچنین میتوانید ضربانهای نبض را برای ۱۵ ثانیه بشمارید و عدد به دست آمده را در چهار ضرب کنید، یا برای ۱۰ ثانیه این کار را انجام دهید و عدد به دست آمده را شش ضرب کنید، اما اغلب کارشناسان شمردن برای ۶۰ ثانیه کامل در صورت امکان را توصیه میکنند.
علل ضربان نبض غیرطبیعی
اختلال ریتم قلب (آریتمی) باعث میشود قلب با سرعت بیش از حد بالا یا بیش از حد پایین، یا با ریتم نامنظم بتپد.
“تاکیکاردی “را عموما به عنوان رسیدن سرعت ضربان قلب به بالای ۱۰۰ تپش در دقیقه تعریف میکنند و معمولا ناشی از آن است که گسیل پیامهای الکتریکی که از حفره قلب منشا میگیرند، وضعیتی نابهنجار پیدا کرده است.
رسیدن سرعت ضربان قلب به ۱۵۰ و بالاتر ناشی از عارضهای است که “تاکیکاردی فوقبطنی” نام دارد.
سرعت ضربان قلب کمتر از ۶۰ ضربه در دقیقه را “برادیکاردی” مینامند و ممکن است بیانگر آسیبدیدن قلب به علت حمله قلبی یا سایر بیماریهای قلبی- عروقی یا مشکلات به گره سینوسی- دهلیزی- که به عنوان ضربانساز قلب عمل میکند- باشد.
رابطه محکمی میان فشار خون و سرعت ضربان قلب وجود ندارد، و ممکن است با وجود سرعت ضربان قلب طبیعی، فشار خون شما بالا باشد.
سرعت ضربان قلب در هنگام فعالیت جسمی شدید افزایش مییابد، اما چنین فعالیتی ممکن است تنها اندکی فشار خون را بالا ببرد. هنگامی که فشار خون بیش از حد پایین میآید، بدن با افزایش سرعت ضربان قلب برای تشدید برونده قلب به آن واکنش نشان میدهد.
محل های رایج لمس نبض:
نبض رادیال: که در قسمت داخلی مچ دست (پایین انگشت شست و روی استخوان رادیوس قرار دارد).
نبض کاروتید که در روی گردن و در فرورفتگی کنار سیب آدم می باشد.
در جاهای دیگر از جمله کشاله ران، مچ پا، آرنج (براکیال)، گیجگاهی (تمپورال) می توان نبض را لمس نمود.
نکات:
– با انگشت شست نبض را لمس نکنید زیرا خود شست نبض قابل لمس دارد.
– هر دو شریان کاروتید را همزمان لمس نکنید و فشار زیادی بر روی این شریان وارد ننمائید. زیرا در ریتم ضربان قلبی اختلال ایجاد می کند.
– در بزرگسالان رایج ترین محل، برای لمس نبض، شریان رادیال بوده و مطمئن ترین محل شریان کاروتید می باشد.
– در افرادی که خونریزی دارند نبض ضیعف ولی تعدادش زیاد است
– در افراد دچار اسهال و استفراغ شدید نبض ضعیف و حتی غیر قابل لمس است.
– تعداد نبض در شرایط طبیعی با افزایش سن تا رسیدن به سن بلو کاهش می یابد.
– جثه: تعداد نبض در افراد با جثه بزرگ و ورزشکار کمتر از افراد با جثه کوچک است.
برای لمس نبض در شیرخواران از شریان بازویی در داخل و وسط بازو استفاده کنید.
موضوعات مرتبط: مطالب پزشکی
علل سندرم کوشینگ
۱ – تولید زیاد هورمون کورتیزول توسط غدد آدرنال یا فوق کلیه: کورتیزول در حد طبیعی برای بدن لازم است، برای مثال تنظیم کننده فشار خون می باشد و عملکرد سیستم قلبی-عروقی را تعدیل می کند.
۲- مصرف داروهای کورتیکوستروئید در دوز بالا و برای مدت طولانی: این داروها دارای اثرات مشابه هورمون کورتیزول در بدن هستند.
انواع داروهای کورتیکواستروئید شامل: بتامتازون، بودزونید، کورتیزون، دگزامتازون، هیدروکورتیزون، متیل پردنیزولون، پردنیزولون و پردنیزون است.
داروهای کورتیکواستروئید برای درمان بیماری های زیر مورد استفاده قرار می گیرند:
آرتریت روماتوئید، آلرژی، بیماری های پوستی (اگزما، لوپوس، پسوریازیس، کهیر و خارش)، مشکلات تنفسی و آسم، برخی سرطان ها، اختلالات خونی، مشکلات چشمی، ورم و درد مفاصل، مشکلات گوارشی (کولیت زخمی، اختلالات التهابی روده)، جلوگیری از پس زدن پیوند اعضا و هورمون درمانی.
اگر شما در حال مصرف داروی کورتیکواستروئیدی برای بیماری خاصی هستید و علائمی را مشابه علائم سندرم کوشینگ دارید، برای بررسی نزد پزشک بروید
۳- تولید زیاد هورمون آدرنوکورتیکوترپیک (ACTH) توسط غده هیپوفیز: هورمون آدرنوکورتیکوترپیک ( ACTH) تنظیم کننده تولید هورمون کورتیزول در غده فوق کلیه می باشد.
۴- تومور غده هیپوفیز: تومور غده هیپوفیز باعث ترشح زیاد ACTH می شود و ACTH غده آدرنال را تحریک کرده و کورتیزول را تولید می کند. این تومور در زنان بسیار شایع است.
۵- تومور ترشح کننده ACTH در یک محل غیرطبیعی: به ندرت هرگاه توموری در یک عضوی که به طور معمول ACTH ترشح نمی کند، ایجاد شود، تومور مقدار زیادی ACTH را ترشح می کند و باعث ایجاد سندرم کوشینگ می شود. این تومورها که می توانند خوش خیم و یا بدخیم باشند، معمولا در ریه، پانکراس (لوزالمعده)، تیروئید و یا غده تیموس یافت می شوند.
۶- بیماری غده آدرنال : تومور خوش خیم قشر آدرنال که به نام آدنوم آدرنال خوانده می شود و تومورهای سرطانی قشر آدرنال می توانند کورتیزول زیادی را تولید و سندرم کوشینگ را بوجود آورند.
علائم سندرم کوشینگ
کوهان بوفالو
– افزایش وزن و تجمع بافت چربی به خصوص در قسمت میانی و فوقانی پشت، صورت (گرد شدن صورت) و بین شانه ها (بوفالویی شکل شدن)
– ترک های پوستی به رنگ صورتی و یا بنفش بر روی پوست شکم، ران، سینه و بازوها
– نازک و شکننده شدن پوست و به راحتی کبود شدن
– آکنه
– ضخیم شدن و قابل رویت شدن موهای صورت در زنان (هیرسوتیسم)
– توقف و یا نامنظم شدن دوره های قاعدگی در زنان
– کاهش میل جنسی در مردان
– کاهش باروری در مردان
– اختلال نعوظ در مردان
– خستگی
– ضعف عضلات
– افسردگی، اضطراب و زودرنجی
– مشکلات شناختی
– افزایش فشار خون
– عدم تحمل گلوکز که ممکن است منجر به دیابت شود.
– سردرد
– پوکی استخوان و شکستگی آن
چه هنگام باید نزد پزشک رفت؟
– اگر شما در حال مصرف داروی کورتیکواستروئیدی برای بیماری خاصی هستید و علائمی را مشابه علائم سندرم کوشینگ دارید، بهتر است برای بررسی نزد پزشک بروید.
– حتی اگر از داروهای کورتیکواستروئید استفاده نمی کنید، ولی علائم مشابه علائم این سندرم را دارید، نزد پزشک بروید.
علائم چه بیماری هایی شبیه سندرم کوشینگ است؟
سندرم تخمدان پلی کیستیک در زنان، دارای علائم مشابه سندرم کوشینگ است. این علائم مثل رشد موی زیاد و دوره های قاعدگی نامنظم است.
علائم افسردگی، اختلالات غذاخوردن و اعتیاد به الکل نیز تا حدی شبیه سندرم کوشینگ می باشند
لذا برای تشخیص صحیح علائم بیماری به پزشک متخصص مراجعه کنید.
پیشگیری از سندرم کوشینگ
– اگر شما از داروهای استنشاقی کورتیکواستروئید استفاده می کنید، پس از تنفس، دهانتان را بشویید.
– اگر متوجه ورم غیرطبیعی در صورت یا گردن، رشد زیاد موهای صورت در زنان و اختلال عملکرد جنسی در مردان شدید، فورا به پزشک مراجعه کنید.
– نمک را کم مصرف کنید. فشار خون بالا که یکی از علائم این سندرم می باشد، نیاز به کاهش نمک دریافتی دارد.
– گهگاه به متخصص غدد مراجعه کنید. این متخصص، میزان کورتیزول خون شما را آزمایش می کند.
– به طور مکرر نزد چشم پزشک روید. آب مروارید یکی از علائم سندرم کوشینگ است.
راه های تشخیص بیماری کوشینگ
برخی روش های تشخیص این سندرم عبارتند از :
– آزمایش خون و ادرار برای بررسی میزان هورمون کورتیزول
– آزمایش بزاق
– روش های تصویربرداری : با استفاده از سی تی اسکن یا MRI می توان غده آدرنال و هیپوفیز را بررسی کرد.
– آزمایش تحریک هورمون آزاد کننده کورتیکوتروپین
نکات ضروری قبل از آزمایش خون و ادرار
بیماران می توانند به طور معمول بخورند و بیاشامند و داروهای خود را قبل از آزمایش مصرف کنند، اما مصرف داروهای حاوی استروژن از جمله قرص های پیشگیری از بارداری و درمان های جایگزین هورمون باید به مدت شش هفته قبل از اندازه گیری کورتیزول خون متوقف شود، زیرا استروژن موجب می شود که کورتیزول به گلوبولین بچسبد و موجب افزایش مقدار کورتیزول خون می گردد.
داروهای حاوی استروئید نیز باید قطع شود، چراکه باعث عدم تشخیص درست می گردد.
باید مراقب بیماران دیابتی نیز باشیم، چراکه ممکن است در حین آزمایش، قند خونشان بالا رود.
موضوعات مرتبط: مطالب پزشکی
علایم کندی ضربان قلب
اگر مبتلا به ضربان قلب آهسته هستید، مغز و سایر اندام ها ممکن است به اندازه کافی اکسیژن مورد نیاز خود را بدست نیاورند و در نتیجه، شما علائم کندی ضربان قلب را تجربه کنید.
این علایم عبارتند از:
– حالت غش و ضعف و یا سنکوپ
– سرگیجه
– ضعف
– خستگی
– تنگی نفس
– درد قفسه سینه
– سردرگمی و مشکلات حافظه
– در طول فعالیت بدنی احساس خستگی زودرس می کنید
چه زمانی ضربان قلب آهسته، طبیعی می باشد؟
ضربان قلب در حالت استراحت، با کمتر از ۶۰ ضربه در دقیقه در برخی از افراد به خصوص در افراد سالم، جوانان و ورزشکاران طبیعی می باشد. در این افراد، ضربان قلب آهسته به عنوان یک بیماری تلقی نمی شود.
تعدادی از بیماری ها می توانند باعث کند شدن ضربان قلب شوند. اگر شما یا فرزندتان هر نشانه ای از ضربان قلب آهسته را تجربه می کنید، به پزشک مراجعه کنید
علل کندی ضربان قلب
– بافت قلب آسیب دیده که مربوط به پیری قلب می باشد
– آسیب به بافت قلب که ناشی از بیماری قلبی یا حمله قلبی است
– فشار خون بالا
– بیماری قلبی مادرزادی
– التهاب بافت قلب (میوکاردیت)
– عمل جراحی قلب
– کم کاری تیروئید
– عدم تعادل الکترولیت ها و مواد معدنی لازم برای هدایت پیام های الکتریکی در بدن
– آپنه خواب (قطع و وصل شدن تنفس در خواب)
– بیماری های التهابی نظیر تب روماتیسمی یا بیماری لوپوس
– هموکروماتوز (تجمع آهن در اندام ها)
– داروها، از جمله برخی داروهای مربوط به اختلالات ضربان قلب، فشار خون بالا و داروهای مربوط به اعصاب و روان
عوارض کندی ضربان قلب
– غش کردن مکرر
– ناتوانی قلب برای پمپ کردن خون کافی (نارسایی قلبی)
– گرفتگی ناگهانی قلب یا مرگ ناگهانی
عوامل خطر کندی ضربان قلب
– سن: یک عامل خطر مهم در کندی ضربان قلب، مساله سن می باشد. مشکلات قلبی که اغلب همراه با ضربان قلب کند هستند، در افراد مسن تر شایع ترند.
– فشار خون بالا
– کلسترول خون بالا
– سیگار کشیدن
– مصرف الکل
– استفاده از مواد مخدر
– استرس یا اضطراب
چه هنگام به پزشک مراجعه کنید؟
تعدادی از بیماری ها می توانند باعث کند شدن ضربان قلب شوند. اگر شما یا فرزندتان هر نشانه ای از ضربان قلب آهسته را تجربه می کنید، به پزشک مراجعه کنید.
اگر احساس ضعف می کنید، مشکل تنفسی و یا درد قفسه سینه دارید، با اورژانس (شماره ۱۱۵) و یا شماره های اضطراری محلی خود تماس بگیرید.
در این مورد باید به متخصص قلب و عروق مراجعه کنید.
در صورت امکان، با یکی از اعضای خانواده و یا دوستی که می تواند شما را کمک کند، همراه باشید. از آنجا که ممکن است مسایل بسیاری مطرح شود، تا آنجا که ممکن است برای پاسخ به سوالات آمادگی کافی داشته باشید.
موضوعات مرتبط: مطالب پزشکی
گرچه عموماً این گرفتگیهای عضلانی بیضرر هستند، اما ماهیچه ها را تحت تاثیر قرار داده و نمی توان به طور موقت از آنها استفاده کرد. انجام ورزشهای طولانی مدت یا کارهای سخت فیزیکی خصوصاً در آب و هوای گرم، ممکن است منجر به گرفتگی عضلانی شود. شما معمولاً میتوانید گرفتگی عضلانی را در خانه و با اقدامات مراقبتی خود درمان نمایید.
نشانه ها
اغلب گرفتگیهای عضلانی در ماهیچههای پا ایجاد میشوند، خصوصاً در عضلات ناحیه ساق پا. علاوه بر درد ناگهانی و تند وتیز، ممکن است توده سفتی از بافت ماهیچهای را نیز زیر پوست خود حس کرده یا آن را ببینید.
علت
استفاده بیش از حد از یک ماهیچه، کمآبی، کشش ماهیچه، یا حتی به مدت طولانی در یک وضعیت ثابت قرار گرفتن میتواند منجر به گرفتگی عضلانی شود. هر چند در بسیاری از موارد علت دقیق ایجاد گرفتگی عضلانی مشخص نمیباشد. گرچه بسیاری از گرفتگیهای عضلانی بیضرر هستند اما در برخی موارد هم ممکن است بدلیل موقعیتهای پزشکی اتفاق بیفتد مانند:
ذخیره ناکافی خون:
تنگ شدن سرخرگهایی که خون را به پاهای شما میرسانند (آرترواسکلروزیس عروق اندامهای انتهایی) نیز میتوانند دردی شبیه به درد گرفتگی عضلانی را در پاهای شما به هنگام ورزش ایجاد کنند که معمولاً این گرفتگیها به زودی بعد از اتمام ورزش و فعالیت های بدنی از بین میروند.
به همفشردگی اعصاب:
به همفشردگی اعصاب در ستون فقرات(تنگی مهرههای کانال کمر) نیز میتواند دردی شبیه به درد گرفتگی عضلانی در پاهای شما ایجاد کند. معمولاً هر چه بیشتر راه بروید درد تشدید میشود. راه رفتن در حالتی که کمی به سمت جلو خم شدهاید، ممکن است شدت علایم را در شما بهبود بخشد یا آن را به تاخیر بیاندازد.
کاهش و تخلیه ذخایر معدنی:
مقادیر خیلی اندک املاح پتاسیم، کلسیم یا منیزیم در رژیم غذایی شما میتواند علت گرفتگی عضلانی در پای شما باشد. داروهای ادرارآور یا مدر(دیورتیکها) و تجویز داروهایی که اغلب در بیماری افزایش جریان خون توصیه میشوند نیز، میتوانند منجر به کاهش این مواد معدنی گردند.
عوامل خطر
عواملی که میتواند موجب افزایش خطر گرفتگیهای عضلانی شود شامل موارد زیر است:
سن:
افراد مسن و سالخورده، توده عضلانی خود را از دست میدهند، بنابراین عضلات و ماهیچههای باقیمانده در آنها به راحتی خسته میشوند، این امر میتواند احتمال خطر گرفتگیهای عضلانی را افزایش دهد.
کمآبی:
ورزشکارانی که در حین تمرین در آب و هوای گرم خسته و کم آب میشوند، اغلب دچار گرفتگیهای عضلانی میشوند.
حاملگی:
گرفتگیهای عضلانی در طول دوران حاملگی بیشتر شایع میباشد.
موقعیتها و شرایط پزشکی:
اگر شما مبتلا به بیماری دیابت یا اختلالات اعصاب، کبد یا تیروئید هستید، ممکن است بیشتردر معرض ابتلاء به گرفتگیهای عضلانی قرار بگیرید.
آمادگی برای ویزیت پزشک
اگر بطور مکرر دچار گرفتگیهای عضلانی میشوید و با اقدامات خود درمانی از بین نمیروند، قرار ملاقاتی با پزشک خود داشته باشید. وقتی نزد پزشک میروید، صورتی از اطلاعات پزشکی کلیدی خود را تهیه کنید، شامل هر گونه آلرژی یا موقعیتهای پزشکی، و نیز اسامی تمامی داروها، ویتامینها و مکملهایی که مصرف میکنید را نیز یادداشت کنید.
پزشک احتمالاً سوالاتی را از شما میپرسد که به او در تصمیم گیری جهت اینکه از شما آزمایشاتی به عمل آورد یا به پزشک متخصص ارجاعتان دهد کمک میکند.
برای اینکه بهترین نتیجه را از وعده ملاقات با پزشکتان داشته باشید از پیش جواب این سوالات را در نظر داشته باشید:
• چه وقت برای اولین بار دچار گرفتگی عضلانی شدید؟
• تناوب و شدت گرفتگیهای عضلانی در شما چگونه میباشد؟
• آیا مورد بهخصوصی موجب گرفتگی عضلانی در شما شده است مانند انجام ورزش و فعالیت ملایم یا شدید؟
• آیا وقتی در حالت استراحت هستید دچار گرفتگی عضلانی میشوید؟
• آیا با کشش و منبسط کردن گرفتگی عضلانی شما تسکین داده میشود؟
• آیا علائم دیگری مانند ضعف عضلانی، درد یا این احساس که یک پا یا دست یاعضوی از بدنتان به خواب برود را دارید؟
• آیا کسی از اقوام نزدیک خونی شما سابقه ابتلاء به گرفتگی عضلانی را دارند؟
• آیا متوجه هیچگونه تغییری در ادرارتان پس از انجام ورزش و فعالیت بدنی شدهاید؟
• آیا از داروهای recreational یا افزایش حجم عضلانی ورزشی استفاده میکنید؟
چه زمانی به پزشک مراجعه کنیم؟
معمولاً گرفتگیهای عضلانی به خودی خود از بین میروند و به ندرت آنقدر جدی هستند که نیاز به مراقبتهای خاص پزشکی داشته باشند، چنانچه گرفتگی عضلانی شما شامل موارد زیر بود سریعاً به پزشک مراجعه کنید:
• ایجاد ناراحتی طاقت فرسا و شدید.
• تورم ناحیه پا، قرمزی یا تغییرات پوستی.
• ضعف عضلانی پا.
• درد وگرفتگی عضلانی پا که بارها و بارها و بطور مکرر اتفاق بیافتد.
• با مراقبت های اولیه در منزل بهبود نیابد.
• همراه با ورزش شدید اتفاق بیفتد.
درمان دارویی
شما معمولاً میتوانید گرفتگیهای عضلانی را با اقدامات خود در منزل درمان نمائید.
پزشک میتواند تمرینات ورزشی کششی را که شدت گرفتگیهای عضلانی را کاهش میدهد به شما آموزش می دهد.
اینکه اطمینان داشته باشید بدنتان هیچگاه دچار کمآبی نشود نیز کمک بزرگی به این امر میکند.
در مورد گرفتگیهای عضلانی که دوباره عود میکنند و باعث مختل گردیدن خواب شما میشوند، شاید نیاز باشد که پزشکتان داروهایی برای شل کردن ماهیچههایتان تجویز کند.
سایر درمانها:
مصرف مکملهای ویتامین ب کمپلکس برای کمک به کنترل گرفتگیهای عضلانی پا، توسط برخی پزشکان توصیه میشود. هر چند تحقیقات بیشتری در این زمینه لازم است.
نکات اساسی درمان
اگر دچار گرفتگی عضلانی میشوید، انجام اعمال زیر میتواند تسکیندهنده باشد:
کشش و ماساژ:
ماهیچه و عضله منقبض شده را کشیده، منبسط کنید، سپس آن را به آرامی مالش دهید تا آزاد و شل شود. در مورد گرفتگی ماهیچه ساق پا ، وزن خود را بر روی پای منقبض شده قرار دهید و زانوی خود را به آرامی خم کنید. اگر قادر به ایستادن نیستید در حالیکه پای منقبض خود را باز کردهاید بر روی زمین یا صندلی بنشینید.
سعی کنید راس پای آسیب دیده خود را در همان حالی که پای شما همچنان راست و مستقیم باقی مانده است، به سمت سر خود بالا بکشید. این حالت به برطرف شدن گرفتگی عضلات عقب ران شما نیز کمک میکند. برای گرفتگی عضلات ماهیچه چهار سر جلوی پا نیز از یک صندلی استفاده کنید، در حالیکه محکم بر روی آن نشستهاید، سعی کنید پای آسیب دیده خود را به سمت باسن خود بکشید.
استفاده از گرما یا سرما:
از یک حوله گرم یا تشک برقی بر روی ماهیچههای سفت و گرفته خود استفاده کنید.
دوش گرفتن با آب گرم یا جریان آب گرم بر روی ماهیچه منقبض شده نیز میتواند موثر باشد.
ماساژ دادن ماهیچه منقبض شده با یخ نیز میتواند به کاهش درد کمک کند.
پیشگیری
اقدامات زیر میتواند به جلوگیری از گرفتگیهای عضلانی کمک کند:
از کمآبی پرهیز کنید:
در طول روز مقادیر زیادی آب و مایعات بنوشید. این مقدار به آنچه که میخورید، جنسیت، میزان فعالیت، آب و هوا، میزان سلامتی، سن و هر گونه دارویی که مصرف میکنید دارد.
مایعات به ماهیچههای شما کمک میکند که منقبض شده و سپس به حالت آرامش خود برگردند. همینطور سلولهای ماهیچهای را پرآب نگاه داشته و از تحریکپذیری آنها جلوگیری میکند.
در فواصل زمانی مشخص و در طول فعالیت، مصرف مایعات را جهت تامین ذخایر مایعات بدن فراموش نکنید و به نوشیدن آب و مایعا ت دیگر بعد از اتمام فعالیت ها نیز ادامه دهید.
ماهیچههای خود را منبسط کنید:
زمانیکه میخواهید ازماهیچه خود برای یک مدت طولانی استفاده کنید، قبل و بعد از آن، به خوبی ماهیچه را منبسط کرده و آن را بکشید.
اگر به هنگام شب دچارعارضه گرفتگی عضلانی در پای خود میشوید، قبل از اینکه بخوابید پای خود را منبسط و شل نمایید. ورزشهای سبک مثل پا زدن برروی یک دوچرخه ثابت برای چند دقیقه قبل از زمان خواب، میتواند به جلوگیری از گرفتگی عضلانی به هنگام خواب کمک کند.
موضوعات مرتبط: مطالب پزشکی
آفت های دهانی زخمهای دردناکی هستند که درون دهان و اغلب در پایه لثه، درون گونهها یا لبها، روی کام نرم یا روی زبان به وجود میآیند. مکانیسم دقیق ایجاد آفت هنوز به درستی روشن نیست اما به نظر میرسد واکنشهای ایمنی بدن بیمار در ایجاد آن دخیل باشد.
زخمهای آفتی زمانی ایجاد میشود که به دلایل نامشخص سیستم ایمنی بیمار وجود یک مولکول ناشناخته را اعلام میدارد، حضور این مولکول سبب حمله لنفوسیت خواهد شد نتیجه این فرآیند پیدایش زخمهای آفتی خواهد بود.
هرچند درمان قطعی برای آفت وجود ندارد اما روشهایی وجود دارد که در کاهش مدت زمان حضور زخم و نیز کاهش درد و ناراحتی و تسریع بهبودی بیمار موثر است، این روشها شامل بکار گیری نکات تغذیهای و غیر تغذیهای است.
مصرف گلوتن گندم، فلفل، لیمو، آب لیمو، پرتقال، گوجهفرنگی، رب گوجهفرنگی، توتفرنگی، شکلات و گردو ایجاد آفت دهان را تشدید میکند. مصرف بادمجان نیز بروز آفت دهان را تشدید میکند.
مصرف مرتب و روزانه ماست، گنجاندن مواد غذایی سرشار از آهن، اسیدفولیک، و ویتامین ب ۱۲ در رژیم غذایی موجب از بین رفتن آن میشود.
از آنجایی که یکی از دلایل بروز آفت میتواند کمبود دریافت ریزمغذیها باشد، خوردن موادی همچون جگر، غذاهای دریایی، گوشت قرمز کم چربی، لوبیای خشک، حبوبات، سبزیجات دارای برگهای سبز تیره و پهن و زرده تخممرغ که بهترین منابع آهن هستند در بهبود این مشکل موثر است.
مصرف سیب و خرمالو نیز در درمان آفت دهان تأثیرگذارند.
کمبود ویتامین B12 و آهن از مهمترین علل آفت دهان
بهترین روش جبران کمبود ویتامین B12 و آهن در این افراد رعایت یک رژیم غذایی مناسب همراه با گوشت قرمز است و مکملهای آهن به عنوان روش درمانی به هیچوجه توصیه نمیشود.
تغییرات هورمونی در زنان یکی دیگر از عوامل این بیماری است. ایام قبل از قاعدگی و دیگر عوامل تغییرات هورمونی خصوصاً افزایش هورمون استروژن در بروز ضایعات آفتی موثر است.
آزمایش خون C.B.C، جهت بررسی میزان آهن کافی، اسیدفولیک و ویتامین B12 لازم است انجام شود. اگر فردی به دلیل کمبودهای تغذیهای و نقایص خونی دچار آفت دهانی شود بهترین روش درمانی این افراد تجویز رژیم غذایی مناسب است و مکملهای آهن به علت اینکه در بدن ذخیره نمیشوند به هیچوجه مناسب نیست.
افراد مستعد آفت دهان از مصرف غذاهای تند و سخت اجتناب کنند
افراد مبتلا و یا مستعد به آفت دهان را از مصرف غذاهای کنسرو شدهی تیز و تند و غذاهای دارای سفتی بیش از حد اجتناب کنند، مصرف غذاهای سخت باعث ضربه و تروما به دهان و غذاهای تند میزان بروز آفت دهان را افزایش میدهند.
آفت دهان سادهترین ضایعه دهانی است. از آنجایی که هر نوع ضایعهای در دهان به شکل زخم ظاهر میشود، بنابراین توصیه میشود هر نوع زخم در دهان به عنوان آفت شناخته نشود، ولی با این حال در اسرع وقت باید به پزشک معالج نشان داده شود. آفت دهان، زخمهای منفرد با پایه و بنیاد ژنتیک است و این بیماری گاهاً در برخی خانوادهها شایعتر است. آفت دهانی بعد از سنین ۱۰ سالگی شیوع بیشتری پیدا میکند.
تغذیه نادرست یکی از عوامل مستعد کننده بروز آفت دهان است؛ مصرف مقدار کم ویتامین ب که در سبزیجات و میوهها موجود است، کاهش مصرف غذاهایی که منبع آهن میباشند از جمله گوشت و تخممرغ، بیماری کم خونی و سنین بلوغ به ویژه در دختران، عوامل مستعد کننده بروز بیماری آفت دهان میباشند.
ضربه یا تروما از دیگر علل بروز بیماری آفت است و افرادی که مستعد بیماری آفت دهان میباشند میبایست از مصرف غذاهای تند و تیز و سخت اجتناب کنند؛ چرا که گاز گرفتن و مصرف این نوع غذاها منجر به ایجاد ضربه به دهان و بروز آفت در دهان میشود.
افرادی که بیش از دو مرتبه در طول یک ماه به یک نوع آفت در دهان دچار میشوند، با توجه به این که برخی بیماریهای روماتولوژی به صورت زخمهای دهانی تظاهر مییابند، بیمار حتماً با یک متخصص روماتولوژی نیز مشورت نماید.
بیماری آفت دهان، تغذیه فرد را مختل میکند؛ بنابراین به منظور درمان آن میتوان از روش هوتو شیمیایی استفاده نمود که در این روش با استفاده از مادهای اسیدی ناحیه آفت سوزانده و زخم بهبود مییابد. بهترین روش درمان آفت دهان مصرف کپسول آنتیبیوتیک و تتراسایکلین است و استفاده از دهانشویههای محتوی کورتون نیز میتواند آفت دهان را بهبود بخشد.
داروی طبیعی رفع آفت دهان
“تانن” موجود در انار خواص ضد باکتریایی و ضدعفونی کننده دارد و برای رفع آفت دهان موثر است. رب انار از تغلیظ آب انار جوشانده حاصل میشود و در صورت تهیه از انار مرغوب و فرایند بهداشتی، مصرف آن مفید است. در طی تهیه رب انار، میزان ویتامین c موجود در انار کاهش مییابد، اما “پلیفنولها” و “اسید الایژیک” انار در رب انار نیز محفوظ میماند.
مغز و میوه خشک و شکلات نخورید
آفت، ضایعات دردناک ریز و خوشخیمی در ناحیه دهان و زبان هستند. برای درمان هر چه سریعتر آفت راهی وجود ندارد اما میتوان با کنترل رژیم غذایی از پیشرفت آن جلوگیری کرد.
۸ درصد افرادی که آفت میزنند معتقدند مصرف مغزها باعث آن بوده و ۱۵ درصد افراد معتقدند مصرف مغز و میوههای خشک سبب تشدید آفتهای دهانی در آنها میشود.
گردو، بادام، پسته و شکلات، مواد غذایی آلرژن هستند اما این تنها دلیلی نیست که میگوییم نباید این نوع مواد غذایی را مصرف کنید. در حقیقت چربی این مواد غذایی باعث افزایش اسیدیته معده شده و در بروز آفت نقش دارد. این موضوع زمانی که مغزها فراوری شدهاند یعنی به شکل بوداده یا دودی یا نمکی عرضه میشوند، شدیدترخواهد بود.
علت آفت دهان ناشناخته است ولی ممکن است خودایمنی باشد. دوره آن حدود یک هفته است و اغلب پس از آن بدون درمان هم بهبود مییابد. درمان آن اغلب علامتی است و برای رفع آن بیشتر از دهانشویه یا قطره استفاده میشود.
آفت دهان در قسمت زیرین زبان
اتیولوژی آفت عود کننده دهانی، دقیقاً مشخص نیست اما مواردی به عنوان علل زمینه ساز برای آن معرفی شدهاند؛ مانند زمینه ارثی، استرس، اختلالات ایمونولوژیک، عوامل هورمونی، کمبودهای تغذیهای و نقایص خونی، سیگار و حساسیتهای غذایی.
علائم آفت محدود به دهان هستند و بیمار علائم عمومی (مانند تب) ندارد. علامت اصلی درد یا سوزش در محل آفت است. ممکن است درد با بعضی غذاها و آشامیدنی ها (مانند اسیدها ) تشدید شود. با بهبود زخم درد نیز کاهش مییابد.
درمان آفت
آفت خودبخود خوب میشود و معمولاً نیازی به درمان ندارد. برای آفت اگر درمانی صورت بگیرد معمولاً به دو منظور زیر خواهد بود:
۱ – کاستن از درد و التهاب و استرس
۲ – جلوگیری از اضافه شدن عفونت ثانویه به آن
به نظر می رسد ویتامین ب۱۲ در درمان آفت عود کننده موثر باشد (۲). دهانشویههایی مانند بنزیدامین، دیفن هیدرامین، میرتوپلکس و کلرهگزیدین نیز ممکن است به کار روند. تغییر خمیردندان و قطع مصرف سیگار نیز میتواند مفید باشد.
رایجترین درمانهایی که در این خصوص توصیه میشود شامل موارد زیر هستند:
۱- رعایت بهداشت دهان
۲- استفاده از مواد محافظ موضعی(Orabase) حاوی استروئیدهای موضعی همچون تریامسینولون یا Flucinolone یا Clobetasol.
۳- استفاده از آنتیبیوتیک موضعی همچون کلرهگزیدین، بنزیدآمین یا پرسیکا
۴- استفاده از آنتیبیوتیک موضعی مانند کپسولهای ۲۵۰ میلی گرمی تتراسایکلین در cc۵ سرم فیزیولوژی حل شده به صورت دهانشویه
۵- رفع کمبودهای ویتامینی و املاح سرمی همچون ویتامین B۱۲، آهن و اسید فولیک و پرهیز از غذاهای آلرژی زا
۶- استفاده از داروهای بی حس کننده موضعی همچون لیدوکائین و یا دیفن هیدرامین
بهترین درمان برای آفت دهان استفاده از داروهای گیاهی مانند مریمگلی و عصاره گل میخک میباشد زیر تاثیر آن بسیار سریع در حد ۲ الی ۵ دقیقه است.
۸-مالیدن ویکس به روی آن باعث میشود زود خوب شود یعنی دو روز
درمان گیاهی آفت دهان
برگ ریحان : برگ ریحان تازه را بجوید. این کار را دوبار در روز تکرارکنید، هر بار میتوانید ۳ تا ۵ برگ ریحان را بجوید. این روش را تا درمان آفت ادامه دهید.
پیاز : پیاز را به شکل خام بخورید. میتوانید همراه غذا و به عنوان چاشنی از آن استفاده کنید. پیاز به دلیل داشتن سولفور در درمان آفت دهان بسیار مؤثر است.
گوجهفرنگی : میتوانید در سالاد از آن استفده کنید یا بطور جداگانه بطور روزانه مصرف کنید. روش دیگر قرقره کردن آب گوجهفرنگی است. دو تا سه بار در روز این کار را انجام دهید و تا درمان آفت ادامه دهید.
دمنوش گلهمیشه بهار/ مریم گلی : میتوانید به صورت دهان شویه نیز این دمنوش را قرقره کنید. برای تهیه دمنوش کمی از گیاه خشک را در آب بجوشانید. برای دهان شویه صبر کنید دمنوش سرد شود و پس از آن قرقره کنید.
زردچوبه : کمی پودر زردچوبه را با یک قاشق غذاخوری گلیسیرین مخلوط کنید تا به شکل خمیری درآید. این خمیر را مستقیماً بر روی زخم بگذارید. میتوانید به جای گلیسیرین از آب استفاده کنید.
روغن نعناع : روغن نعناع را مستقیماً بر روی زخمها استفاده کنید تا درد آن کاهش یابد. میتوانید دوباردر روز این کار را انجام دهید. سعی کنید روغن نعناع حداقل ۱۵ تا ۲۰ دقیقه بر روی زخمها باقی بماند، سپس دهان را با آب شستشو دهید.
پنیر محلی : ماست درمان مؤثری برای آفت دهان است. خوردن ماست دوبار در روز یا خوردن ترکیب موز و ماست برای صبحانه در بهبود آفت مفید است. پنیر محلی نیز مفید است.
آب پرتقال : خوردن آب پرتقال تازه (۳ تا ۴ نوبت در روز) میتواند به درمان زخم آفت کمک کند. جالب است بدانید که یکی از دلایل بروز آفت دهان، کمبود ویتامین C است. آب پرتقال تازه سرشار از ویتامین C است و استفاده روزانهی آن، ویتامین C مورد نیاز بدن را تأمین میکند.
شیرنارگیل : از شیرِنارگیل به عنوان دهان شویه، ۳ تا ۴ بار در روز استفاده کنید و تا بهبودی زخمها ادامه دهید. میتوانید مقدار کمی عسل را با شیرِنارگیل مخلوط کنید و از آن برای دهانشویه استفاده کنید.
دوغ : به طور روزانه مصرف کنید. دوغ یکی از مؤثرترین روشهای درمان آفت است.
آب : به طور متناوب با آب سرد و گرم دهان را شستشو دهید. هر بار دو فنجان آب کافی است (یکی سرد، دیگری گرم). این درمان بسیار ساده و در دسترس است.
شاه توت : خوردن آب شاهتوت، راه درمانی دیگری است که باعث کاهش درد و تحریک زخمهای دهانی میشود.
تخم گشنیز : یک قاشق از تخم گشنیز را در مقداری آب بجوشانید، پس از سرد شدن محلول، به عنوان دهان شویه از آن استفاده کنید. این کار را ۳ تا ۴ بار و تا بهبود زخمها ادامه دهید.
آلوئه ورا : آب آلوئه ورا را ۲ تا ۳ بار در روز قرقره کنید و تا بهبودی زخم ها ادامه دهید.
روغن درخت چای : این روغن را مستقیما بر روی زخمها قراردهید. مهم است که این کار را پیش از خواب در شب انجام دهید. راه دیگر این است که ۳ تا ۴ بار در روز آن را در محل زخمها قراردهید. میتوانید روغن درخت چای را با آب گرم و نمک مخلوط کنید و مخلوط را به عنوان دهان شویه استفاده کنید.
دارچین : مقداری پودر دارچین را با آب گرم مخلوط کنید و به عنوان دهان شویه تا درمان آفت استفاده کنید. بهتر است این محلول را صبحها استفاده کنید.
پاپایا : خوردن میوهی پاپایا به بهبود زخمها کمک میکند. افرادی که مبتلا به آفت هستند نباید از غذاهای تند و پرادویه استفاده کنند. خوردن آب و کاهش استرس در بهبود سریعتر زخمها مؤثر است.
موضوعات مرتبط: مطالب پزشکی
شایع ترین دلیل ریزش مو در زنان کمبودهای غذایی است، زیرا معمولاً برای کاهش وزن خود رژیم های غیر اصولی را به کار می برند که نتیجه ی آن بروز این مشکل است. همچنین کسانی که مواد غذایی حیوانی مصرف نمی کنند و به اصطلاح گیاهخوار هستند، به دلیل عدم اطلاع کافی در زمینه چگونگی مصرف غذاهای گیاهی، دچار کمبود پروتئین ، روی ، آهن ، اسیدهای آمینه ی ضروری ، ویتامین های گروه B و … می گردند.
در زیر منابع برخی از عناصر مهم و موثر در سلامت مو ذکر شده است :
پروتئین :
اساس و پایه ی نیاز بافت های بدن مانند مو، ناخن ، پوست و … می باشد و در موادی مانند انواع گوشت ( مرغ ، ماهی و گوشت قرمز ) ، تخم مرغ ، لبنیات و حبوبات به میزان فراوان وجود دارد. در مواد نشاسته ای مثل نان ، برنج ، ماکارونی و سبزی ها نیز به مقدار کمی وجود دارد.اسیدهای آمینه اجزای تشکیل دهنده پروتئین ها هستند که در مواد ذکر شده در بالا وجود دارند.
کلسیم و منیزیم :
گروه شیر و لبنیات منابع غنی کلسیم و منیزیم و نیز پروتئین هستند. اگر فردی دچار عدم تحمل لاکتوز ( قند موجود در شیر ) باشد و از سایر مشتقات لبنیاتی نیز برای تامین نیازهای بدن خود استفاده نکند، باید به طور روزانه مکمل کلسیم مصرف کند و مصرف سایر غذاهای غنی از پروتئین را نیز افزایش دهد.
ویتامین های گروه B:
یکی از راههای درمان ریزش مو مصرف مواد مغذی حاوی ویتامین B زیاد است که در گروه ویتامین های B ، ویتامین B6 و بیوتین اهمیت خاصی دارند. بیوتین ویتامینی است که دربسیاری از محصولات آرایشی به عنوان مکمل بهبود دهنده وضعیت مو اضافه می شود، زیرا عارضه مشخص کمبود بیوتین، ریزش مو است. منابع غذایی غنی از ویتامین B6 و بیوتین را برایتان ذکرمی کنم. منابع غنی از B6 : جگر، موز ، دانه آفتابگردان، ماهی ، مرغ، جوانه گندم ، آلوی خشک ، گوشت ، غلات سبوس دار ، مخمر و زرده تخم مرغ ( به ترتیب) و منابع غنی بیوتین : جگر و گوشت مرغ، جوانه گندم، سبوس گندم، تخم مرغ و بادام زمینی است .
آنتی اکسیدان ها
شامل ویتامین E ، ویتامین C ، بتاکاروتن ( پیش ساز ویتامین A که در سیب زمینی شیرین، هویج ، اسفناج پخته، کدو حلوایی ، طالبی ، زرد آلو ، کلم بروکلی ، گریپ فروت قرمز وجود دارد ) ، روی و سلنیوم می باشد. رژیم های غذایی نامناسب توام با سیگار کشیدن و آلودگی هوا باعث فعال شدن رادیکال های آزاد و به خطر افتادن سلامت فرد می شود. آنتی اکسیدان ها مولکول هایی هستند که می توانند اثر رادیکال های آزاد را خنثی کنند. همچنین باعث ساخته شدن موی جدید و استحکام آن می شوند.به هر حال رفتار تغذیه ای صحیح که همیشه مورد تاکید می باشد، میزان رشد و استحکام فولیکول مو را بهبود می بخشد.
طبق نظر کارشناسان تغذیه می توان گفت ویتامین ها به خصوص ویتامین های گروه B مانند بیوتین، اسید فولیک ، پانتوتنیک اسید و برخی املاح مانند روی، آهن، گوگرد، سیلیس و مس اثرات مثبت زیادی بر روی مو دارند. آزمایش ها حاکی از آن است که مصرف بیوتین به صورت مکمل باعث تقویت و بهبود پوست به خصوص فولیکول های مو می شود.
در ضمن در مورد کاهش مصرف نمک و اثر آن در توقف ریزش مو نظریه هایی ارائه شده است، اما در صحت این نظریه ها تردید وجود دارد . ولی در هر حال کاهش مصرف نمک برای سلامت عمومی بدن مفید است.
دانشمندان ژاپنی بر اساس تحقیقات خود معتقدند که وجود چربی زیاد در رژیم غذایی مردان، مکانیسم طاسی را سرعت می بخشد. به این ترتیب که قسمتی از پوست سر آنزیمی به نام گاما- آلفا- رداکتاز تولید می کند. این آنزیم باعث تبدیل هورمون تستوسترون به دی هیدروتستوسترون (DHT) می شود که این ترکیب باعث ریزش مو می شود. غدد چربی مجاور هر فولیکول مو نیز این آنزیم را تولید می کنند. وجود چربی زیاد در غذا باعث تحریک غدد چربی و افزایش فعالیت این غدد برای تولید آنزیم نام برده می شود.
بهترین توصیه این است که غذاهای مفید و خوشمزه اما کم چرب مصرف نمایید. البته این عمل باعث رویش موی جدید نمی شود، اما می تواند از ریزش سایر موها جلوگیری کند. به طور کلی باعث سلامت جسم نیز می شود.
همچنین مصرف مقداری مخمر همراه یک لیوان آب پرتقال در صبح بسیار سودمند می باشد؛ زیرا مخمر منبع مناسبی از ویتامین های گروه B و املاح کمیاب ( املاحی که بدن به میزان خیلی کم به آن ها نیاز دارد) و اسیدهای آمینه است. به علاوه مصرف روغن ماهی و گردو که دارای اسیدهای چرب اُمگا- ۳ و تخمه آفتابگردان که دارای اسیدهای چرب اُمگا-۶ است ، مفید می باشد.
برخی از مردم برای تامین مواد مغذی مورد نیاز خود تمایل دارند از قرص و دارو استفاده کنند و کمتر سراغ مواد غذایی مفید می روند. متخصصان تغذیه معتقدند که تنها ۱۰ تا ۲۰ درصد از مواد مغذی این قرص ها جذب می شوند و هنوز عوامل ناشناخته ی زیادی در غذاها وجود دارد که هنوز به شکل شیمیایی در داروها ساخته نشده اند، در نتیجه قرص و دارو هرگز نمی تواند جانشین غذا شود و فقط در مواقع ضروری از مکمل های غذایی می توان استفاده کرد.
بررسی ها نشان می دهند که اسیدهای چرب اُمگا- ۳ و اُمگا-۶ با سلامت مو در ارتباط هستند؛ زیرا اغلب مردم وقتی منابع این نوع اسیدهای چرب را کمتر مصرف می کنند و یا اصلاً مصرف نمی کنند، دچار خشکی و شکنندگی مو ، خارش و شوره پوست سر و در نهایت ریزش مو می شوند.
منابع اسیدهای چرب اُمگا-۳ و اُمگا-۶
اسیدهای چرب اُمگا-۳ شامل آلفا- لینولنیک اسید و ایکوزا پنتانوئیک اسید (EPA) است در ماهی های آب سرد مانند ماهی سالمون و ساردین، روغن سویا و کانولا، جوانه گندم ، روغن گردو ، روغن تخم کتان یا پنبه و روغن ماهی یافت می شود.
اسیدهای چرب اُمگا-۶ شامل اسید لینولئیک و اُمگا- لینولئیک اسید می باشد و در روغن های غیر اشباع گیاهی مانند روغن ذرت، روغن کانولا، روغن سویا، روغن بادام زمینی و روغن آفتابگردان یافت می شوند.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
آیا ازدواج کنید چاق میشوید؟
تحقیقات مختلف نشان میدهد وقتی زوجها زندگی مشترکشان را آغاز میکنند، بعد از چند سال چاق میشوند. در واقع احتمال چاقی افراد متاهل نسبت به مجردها دوبرابر است و معمولا بعد از گذشت یک سال از زندگی مشترک، چربیهای اضافی دورشکم کمکم نمایان میشوند. جالب است بدانید که احتمال چاق شدن زنان نسبت به مردان بیشتر است؛ بنابراین جدای از تمام مزایای جسمی و روانی که زندگی مشترک به همراه دارد، این اثر جانبی ازدواج هم نباید نادیده گرفته شود.
اما اصل قضیه چیست؟ محققان بر این باورند که وقتی زندگی مشترک آغاز میشود، زوجها به غذا خوردن منظم باهم عادت میکنند؛ فعالیتهای بدنیشان کمتر میشود و بخشی از نگرانیهایشان از بابت پیدا کردن شریک مناسب برای زندگی از بین میرود و در مقایسه با مجردها چاق میشوند.
اما گذشته از این موضوع بعد از سپری شدن چند سال اولیه زندگی مشترک، عشق و علاقه اولیه کمکم فروکش میکند و مسوولیت هر یک از زوجها برای نگهداری از کودکان، کارکردن و پول درآوردن بیشتر میشود و به دنبال آن استرسها و مصرف فست فودها هم افزایش مییابد. اگر زوجها در این مرحله نتوانند با اینگونه استرسها به خوبی کنار بیایند، این موضوع میتواند تغذیه نامناسب و حتی چاقی را به دنبال داشته باشد که حتی قادر است رابطهشان را تحت تاثیر قرار دهد.
دو نفری ورزش کنید
پیاده روی، دوچرخه سواری یا انجام ورزشهای دو نفره یک راه خوب برای کاهش استرسهاست که یک نوع تفریح هم به حساب میآید. همسرتان میتواند شما را تشویق کند که همچنان به برنامه کاری فشردهتان ادامه دهید یا اینکه میتواند به شما انگیزه دهد تا هر وقت لازم است از روی کاناپه بلند شوید و کمی تحرک داشته باشید. تحقیقات مختلف نشان میدهد هورمونی که طی انجام چنین فعالیتهای بدنی ترشح میشود، به شما کمک میکند زندگی عاشقانهتری داشته باشید و چاشنی رابطهتان را بیشتر کنید.
یک فعالیت خلاقانه انجام دهید
این بخش میتواند فعالیتهایی مانند آشپزی، سفالگری، کارهای هنری یا کتاب خواندن برای یکدیگر را شامل شود. وقتی چنین فعالیتهایی را باهم انجام دهید، خاصیت آرامشبخشی آنها بیشتر میشود. بهعلاوه این کارها به شما اجازه میدهند از قوه تخیلتان استفاده کنید و بدین ترتیب از فشارهای روزمره و موضوعات آزاردهنده رها شوید.
به اندازه همسرتان نخورید
هر قدر جثه افراد بزرگتر باشد، برای تامین مواد غذایی مورد نیاز بدنشان به غذای بیشتری نیاز دارند؛ بنابراین اگر جثه شما از همسرتان کوچکتر است نباید اجازه دهید اشتهای او حجم غذای شما را هم تحت تاثیر قرار دهد. این مشکل بیشتر برای خانمها پیش میآید چون بعد از ازدواج این عادت غذایی همسرشان به آنها هم سرایت میکند و خیلی زود چاق می شوند. پس یادتان باشد که از تمام مواد غذایی مورد نیاز بدنتان به اندازه استفاده کنید.
بخندید
بیشتر زوجها همواره از بابت مسائل مالی، بچهها وکارشان نگرانی دارند و همین موضوع سبب میشود شادی و تفریح را در زندگی مشترک از یاد ببرند. پس یادتان باشد که هر فرصتی پیدا کردید، با هم بخندید و به یکدیگر لبخند بزنید. خندیدن سطح هورمونهای استرسزا را پایین میآورد.
علاوه بر این خندیدن احساس مثبتی را در شما ایجاد میکند و در نتیجه حس میکنید با همسرتان ارتباط بهتری دارید. برای اینکه خودتان را بخندانید راههای دیگری هم وجود دارد. میتوانید به تماشای یک فیلم کمدی بروید؛ یک سیدی کمدی بخرید یا حتی میتوانید داستانهای مضحک و خندهدار را به آدرس ایمیل همسرتان بفرستید. ضمن اینکه تحقیقات نشان میدهد زنان تقریبا دو برابر مردان میخندند.
دعوا کنید، جاق میشوید!
در اینجا مهمترین نکته این است که بدانید شما و همسرتان چطور باید استرسزدایی زندگیتان را انجام دهید. وقتی آرامش بیشتری داشته باشید، صمیمیت و نزدیکی شما به یک سلامتی جسمانی بهتر منتهی میشود و احتمال چاق شدنتان کاهش مییابد.
در اینجا سه راهحل ساده دیگر را به شما پیشنهاد میدهیم که با استفاده از آنها میتوانید آرامشتان را افزایش دهید و برچسب چاقی را یدک نکشید.
یک پرس سفارش دهیم
تجربه خوبی که میتوانید در زمینه غذا خوردن با همسرتان داشته باشید، این است که رستوران مناسبی پیدا کنید که فضای آرامی داشته باشد و بعد دو نفری با هم از خوردن یک غذای خوشمزه لذت ببرید. غذا خوردن در رستوران باعث میشود احساس ویژهای داشته باشید.
قبل از اینکه با همسرتان از خانه بیرون بروید، کمی بیشتر به خودتان برسید؛ لباسی مناسب بپوشید و به این فکر کنید که غذا منتظر شماست و میتوانید همراه با همسرتان آرامش بیشتری داشته باشید. در چنین شرایطی صحبت کردن راحتتر است چون از بابت چیزی نگرانی ندارید و میتوانید بدون استرس فقط روی حرفهای همسرتان تمرکز کنید. وقتی چنین برنامهای را با هم ترتیب میدهید، هر لحظه از آن ارزشمند است چون به یکدیگر میفهمانید که با هم بودن برایتان مهم است.
خوشحالی همسر یا بزرگی شکم؟
بسیاری از خانمها در اوایل ازدواج سعی میکنند برای خشنودی همسرشان غذاهای خوبی بپزند. مشکل اینجاست که اگر مرد خانه خوش اشتها باشد و از دستپخت همسرش تعریف کند، خانم هم تشویق میشود و غذاهایی رنگارنگ روی میز میآورد که این موضوع سرآغاز چاقی است.
حتی بعضی از خانمها به همسرشان میگویند: « من برای این غذا خیلی زحمت کشیدهام و آن را برای تو پختهام.» چنین جملهای باعث میشود که همسر محترم خودش را مجبور کند تا لقمه آخر غذا را بخورد و اگر آن را تمام نکند، دچار عذاب وجدان میشود. با همین طرز فکر است که کمکم چربیهای دور شکم افزایش مییابد؛ پس اگر دستپخت همسرتان را میپسندید، خودتان را کنترل کنید و به اندازه غذا بخورید.
اضافه وزن در دوران بارداری
دوران بارداری هم با افزایش وزن همراه است و کالریهای اضافه ممکن است تا سالها بعد از تولد نوزاد هم از بین نروند. به این دلیل که بیشتر خانمها در دوران حاملگی بسیار کمتحرک میشوند و بر این باورند که باید بیشتر از گذشته غذا بخورند و به خاطر داشتن آرامش استراحت کنند. تمایل به خوردن هر غذایی حتی غذاهای پرچرب و ناسالم هم به این موضوع دامن میزند. وقتی که نوزاد به دنیا میآید، بیشتر مادران فکر میکنند باید در خانه بمانند و فقط به نیازهای فرزندشان برسند.
در چنین شرایطی مادران اول به خانواده فکر میکنند و بعد به خودشان و حتی گاهی اوقات نوزاد به همه زندگی آنها تبدیل میشود که میتواند مشکلات جدی و حتی افزایش وزن را به همراه داشته باشد.
علاوه بر این در دوران بارداری خانمها خیلی از آقایان هم چاق میشوند چون ممکن است پا به پای همسرشان غذاهای دلخواه او را بخورند. بنابراین مادران باردار باید طی دوران حاملگی مراقب افزایش وزنشان باشند و تا آنجا که میتوانند غذای سالم بخورند و بلافاصله بعد از زایمان ورزش را شروع کنند. اگر مردها هم این توصیهها را رعایت کنند، به یک پدر چاق تبدیل نمیشوند.
موضوعات مرتبط: مطالب پزشکی
از ورم زانو گاهی اوقات با اصطلاح “آب آوردن زانو” در گفتار عامه و دانشواژه “افیوژن” در متون تخصصی پزشکی یاد میشود. ورم زانو میتواند در اثر ضربه، استفاده مفرط مداوم یا بیماری باشد.
ورم مفصل زانو موجب محدودیت عملکرد و کاهش انعطافپذیری این مفصل میشود؛ به عبارتی منجر به سفتی و خشکی زانو می گردد.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
سندرم گیلن باره اختلال نادری است که در نتیجه حمله سیستم ایمنی بدن به اعصاب محیطی ایجاد می شود به دنبال این حمله احساس ضعف در ماهیچه ها ، بی حسی ، گزگز و گاهی اوقات فلجی دیده می شود.
علل و عوامل :
علت این بیماری هنوز به روشنی مشخص نیست ولی معمولاً بعد از یک عفونت ویروسی مانند سرماخوردگی یا آنفولانزا اتفاق می افتد همچنین بعد از عفونت با یک باکتری به نام کامپیلکوباکتر هم ممکن است بیماری بروز نماید عفونت با کامپیلوباکتر ممکن است بعد از خوردن آب آلوده یا غذای نپخته ( مخصوصاً مرغ و ماهی و … ) رخ دهد .
در بعضی موارد ممکن است علایم گیلن باره بعد از اعمال جراحی اتفاق بیفتد گاهی هم هیچ گونه عامل شناخته شده ای وجود ندارد اما در همه موارد ذکر شده به طور حتم اختلال درعملکرد سیستم ایمنی وجود دارد .
علایم و نشانه ها :
نشانه های گلین باره معمولاً با بی حسی و ضعف در پاها شروع می شود (ممکن است شما احساس گزگز شدن داشته باشید) نشانه ها اغلب در عرض مدت کمی حدود چند روز یا چند هفته به قسمت های بالایی بدن کشیده می شود ؛ بازوها و اندام فوقانی ضعیف و بی حس می شوند . گاهی اوقات ضعف آن قدر شدید است که شما اصلاً قادر به راه رفتن نیستید و همچنین ممکن است به فلجی کامل منجر شود .
تشخیص :
آزمایش دقیق و قطعی برای تشخیص گیلن باره وجود ندارد اما تشخیص براساس علایم از جمله ضعف ماهیچه ها و ناتوانی در راه رفتن ، آزمایشات و تاریخچه ی بیماری شما صورت می گیرد . پزشک یا پرستار از شما درباره علایم و نشانه ها می پرسد و شما را معاینه می کند .
آزمایشاتی که برای شما انجام می شود شامل :
۱- نوار عصب و عضله
۲- گرفتن آب کمر از کانال نخاعی
درمان :
گلین باره درمان قطعی ندارد اما راههایی وجود دارد که علائم را بهبود می بخشد :
الف ) IvIg :
(ایمنوگلوبولین درمانی ) این دارو از جنس پروتئین است و سیستم ایمنی را دربرابر حملات آنتی بادی های مهاجم محافظت می کند .
ب) پلاسما فرزیس :
دستگاهی به بدن شما وصل می شود که خون به درون آن کشیده می شود و آنتی بادی ها ی حمله کننده به اعصاب بدینوسیله از خون جدا می شوند . این آنتی بادی ها، پروتئین هایی هستند که در خون وجود دارند و باعث حمله به سیستم ایمنی بدن می شوند.
برای این که تحت نظر باشید و امکان درمان علایم بیماری وجود داشته باشد ، احتمالاً در بیمارستان بستری می شوید .
در موارد پیشرفته بیماری ممکن است شما قادر به خوردن از راه دهان نباشید ، که برای شما لوله ی بینی – معدی می گذارند و از طریق لوله به شما غذا داده می شود .
رژیم غذایی شما باید پرکالری و پر پروتئین باشد تا قدرت عضلاتی شما حفظ و بازسازی شود .
ممکن است غذا با حجم کم و در دفعات زیاد برای شما تجویز شود .
در زمان بستری بودن در بیمارستان اگرضعف عضلات تنفسی موجب تهویه نامناسب و اختلال تنفس در شما شود ممکن است به دستگاه تنفس مصنوعی نیاز پیدا کنید.
تا زمانی که در بیمارستان بستری هستید پزشک و پرستار به منظور جلوگیری از عوارض ناشی از بی حرکتی اقداماتی را برای شما انجام می دهند . ممکن است برای کمک به حفظ قدرت و انعطاف پذیری عضلاتتان فیزیوتراپی شوید .
علاوه برموارد فوق از داروهای زیر برحسب نیاز وبه منظور تسکین علایم استفاده می شود:
۱- کورتون که التهاب و تورم اعصاب را کاهش می دهد.
۲- سرکوب کننده ایمنی مانند آزارام یا سایتوکسان که در مرحله حاد بیماری تجویز می شود .
۳- مسکن ها و ضد درد ها مانند آسپیرین
۴- سایر داروها مانند کاربامازپین
پیش اگهی :
این بیماری سه مرحله حاد ، نقاهت و بهبودی دارد . معمولاً افراد مبتلا به گیلن باره بهبود می یابند اما ممکن است زمان زیادی طول بکشد .در اکثر افراد ضعف در طی ۳-۲ هفته بدتر شده و سپس شروع به بهتر شدن می کند و بعد از مدتی به طور کامل از بین می رود اگرچه بهبودی کامل ممکن است تا ۲ سال طول بکشد .
بعضی از افراد تا ماهها ضعف دارند و در موارد کمی این ضعف تا سال ها باقی می ماند ، بعضی دیگر هم هرگز قدرت عضلاتشان بر نمی گردد . گاهی اوقات این سندرم بعد از اولین حمله دوباره عود می کند
نحوه مراقبت از خود :
از مصرف سیگار و الکل خودداری کنید .
با دقت توصیه های پزشک و پرستارتان را دنبال کنید .
داروی خود را درست و سر وقت مصرف کنید .
اگر فیزیوتراپی می شوید به دقت ورزش های فیزیوتراپی را انجام دهید تا عضلاتتان دوباره انعطاف پذیر و قدرتمند شود .
مشاوره با یک روانشناس به سازگار شدن شما با شرایط بیماری و کیفیت زندگی مطلوب کمک می کند .
موضوعات مرتبط: مطالب پزشکی
سرطان پستان دومین عامل مرگ و میر در بین زنان، سرطان و شایع ترین آن سرطان پستان است که متأسفانه سن شیوع آن در بین زنان جوان کشورمان قابل تأمل است.
متأسفانه در کشور ما اوج فراوانی سرطان پستان در بین زنان در دهه چهار و پنج عمرشان است که طبق گفته بسیاری از پزشکان یک دهه پایین تر از آمارهای جهانی ست. به همین دلیل توصیه میشود تمام زنان زیر ۴۰ سال به فاصله یک تا دو سال توسط پزشک معاینه شوند و از این سن به بعد هر سال به پزشک مراجعه کنند.
در واقع از چهل سالگی به بعد باید علاوه بر معاینات، ماموگرافی(تصویربرداری از پستان) هم، سالانه انجام شود تا با تکرار این بررسی ها به صورت منظم، بتوان سرطان پستان را در مراحل اولیه شناسایی و نسبت به درمان قطعی آن اقدام نمود.
عوامل متعددی در بروز سرطان پستان دخیل هستند که مهم ترین آنها عبارتند از سن، سابقه فامیلی، عوامل ژنتیکی و هورمونی، اولین حاملگی بالای ۳۰ سال و … است .
از آنجا که سرطان پستان به عنوان یک بیماری جنس مؤنث شناخته شده، لذا جنس اغلب به عنوان یک عامل خطر در نظر گرفته نمیشود؛ چراکه بطور کلی تنها یک درصد سرطان های پستان در جنس مذکر اتفاق می افتد.
البته افزایش سن از عوامل خطر بسیار مهم در سرطان پستان است، سرطان پستان در زنان زیر ۳۰ سال شایع نیست، اما متأسفانه میانگین سن بروز سرطان پستان در زنان ایرانی بین ۱۵-۱۰ سال کمتر از کشورهای غربی است و بیشتر ین موارد سرطان پستان در بین سنین ۴۹-۴۰ سال گزارش می شود.
علائم این سرطان شامل توده یا تومور پستان، ترشح از نوک پستان، تغییرات پوست و نوک پستان است که البته در مراحل اولیه کاملاً بدون علامت است و به همین دلیل ماموگرافی توصیه می شود.
در واقع توده بدون درد شایع ترین علامت سرطان پستان است که در حدود ۷۵ درصد موارد توسط خود بیمار و یا معاینه ماهیانه کشف می شود و با توجه به اینکه توده هم در بیماری خوش خیم و هم بدخیم می تواند دیده شود، بهتر است در صورت لمس هر توده ای در پستان به پزشک مراجعه شود.
ترشخ از نوک پستان معمولاً به دنبال بیماری های خوش خیم پستان ایجاد می شود، با وجود اینکه وجود ترشحات نوک پستان در اغلب موارد همراه با سرطان پستان نیست، اما به دلیل احتمال وجود سرطان در همراهی با این علامت بررسی دقیق آن ضروری ست. ترشح خونی که خودبخودی ست و از یک پستان و یک مجرا خارج می شود، احتمال بیشتری برای همراهی با سرطان پستان دارد.
ترشحاتی که شک به وجود سرطان را بر می انگیزند شامل ترشحات خونی یا آبکی، ترشحاتی که خودبخودی و بدون فشار خارج می شوند، ترشحاتی که از یک پستان و از یک مجرای نوک پستان خارج می شود، ترشحاتی که همراه با توده باشد و ترشحات پس از یائسگی.
تومور سرطانی همچان که نسوج اطراف خودش را درگیر می کند، باعث کوتاه شدن رباط های نگهدارنده پوست پستان می شود و این تغییر به نوبه خود فرورفتگی هایی در پوست ایجاد می کند. البته کشیدگی پوست یک یافته قطعی دال بر سرطان نیست و گاهی به دنبال بیماری های خوش خیم پستان نیز یافت می شود.
در برخی از افراد فرورفتگی نوک پستان ممکن است متعاقب شیردهی یا پس از دوران بلوغ و بدون نشانه خاصی ایجاد شود که قابل برگشت است، اما در سرطان این فرورفتگی حالت ثابت دارد و با معاینه دقیق پستان ممکن است وجود توده ای در زیر نوک پستان مشخص شود.
گاهی اوقات نیز به علت بزرگی بیش از حد تومور در یک پستان، پستان ها از حالت متقارن خارج شده و به طور واضح پستان یک طرف بزرگ تر از طرف مقابل می شود.
البته اندازه دو پستان در افراد سالم نیز کاملاً مشابه نیست، اما بزرگی یک پستان نسبت به طرف دیگر که اخیراً ایجاد شده باشد، باید مورد توجه قرار گیرد.
بزرگی غدد لنفاوی زیر بغل و تورم یک طرفه بازو و اندام فوقانی نیز می تواند از علائم بروز این سرطان باشد.
روش های پیشگیری از سرطان پستان
۱- درباره چربى هایى که مصرف مى کنید دقت کنید.
قطعاً بسیارى از انواع چربى ها سبب افزایش سطح استروژن در بدن مى شود که خود خطر ابتلا به سرطان سینه را افزایش مى دهد.
۲- حداقل چهار ساعت در هفته ورزش مى کنند
نتایج بررسی ها نشان داده است افرادی که چهار ساعت در هفته ورزش مى کنند در مقایسه با زنانى که فعالیت بدنى ندارند، ۳۷ درصد کمتر به سرطان سینه مبتلا مى شوند.
۳- اگر چهل سال یا بیشتر سن دارید، حتما سالى یک بار ماموگرافى کنید، ماموگرافى ۲ تا ۵ سال قبل از آنکه بتوان توده اى را در سینه لمس کرد، سرطان سینه را شناسایى مى کند.
۴- اگر هنوز عادت ماهیانه مى شوید، ۷ تا ۱۰ روز بعد از شروع قاعدگى خودتان سینه هایتان تان را معاینه کنید و اگر دیگر عادت ماهیانه نمى شوید یک روز در ماه را مشخص کرده و هر ماه در آن روز سینه هاى تان را معاینه کنید.
موضوعات مرتبط: مطالب پزشکی
بیماری سرطان پروستات شایعترین بدخیمیمنجر به مرگ، بعد از سرطان ریه است. و جدی ترین نوع این بیماری است تومور پروستات است البته این شکل از تومور پروستات در میان آقایان کمتر از ۴۰ سال نادر است ولی در آقایان بالای ۶۰ سال شایع میباشد. علت این بیماری نامشخص است.
در این نوع بیماری سلولهای سرطانی به بافت طبیعی پروستات هجوم آورده، آن را تخریب کرده و جایگزین آن میشوند. اگر تومور تشخیص داده نشود ممکن است به سایر قسمتهای بدن انتشار یابد.
یک عامل خطرزای مهم سن است. بیش از ۷۰ درصد از مردان که سرطان در آنها مشخص شده است، بیش از ۶۵ سال سن دارند. بهنظر میرسد عوامل ژنتیکی، بهویژه در خانوادههایی که تشخیص سرطان در آنها، در سن پایینتر از ۶۰ سالگی بوده است، در پیشرفت سرطان پروستات نقش داشته باشد. خطر سرطان با افزایش شمار خویشاوندان نزدیک مبتلا به سرطان، افزایش مییابد.
علائم سرطان پروستات چیست؟
سرطان پروستات، اغلب در مراحل اولیه هیچ علامتی را نشان نمیدهد. وقتی که علائم بروز مییابد، بعید نیست بیماری به خارج از پروستات انتشار یافته باشد. علائم سرطان پروستات شامل این موارد است:
مشکلات ادراری:
ناتوانی در ادرار کردن.
دشواری شروع یا توقف جریان ادرار.
احساس دفع در اغلب مواقع، به ویژه در شب.
جریان ضعیف ادرار.
وقفه در جریان ادرار.
درد یا سوزش وقت ادرار کردن.
اشکال در نعوظ آلت تناسلی.
خون در ادرار یا مایع منی.
درد متناوب در قسمت پایین پشت، مفصل ران، یا قسمتهای بالای ران.
اگرچه این علائم، علائم سرطان هستند، اما آنها به احتمال خیلی زیاد، به دلیل شرایط غیرسرطانی بروز کردهاند. بررسی این نشانهها، از سوی پزشک، مهم است.
تومور پروستات ناشی از رشد غیرقابل کنترل سلولهای پروستات بوده و معمولاً دارای علائم ذیل میباشد:
تکرر ادرار به ویژه در شب، منقطع بودن ادرار، احساس درد و سوزش در هنگام خروج ادرار، احساس درد در قسمت پایین کمر و لگن خاصره، وجود خون در ادرار.
تورم پروستات، فرم بیخطر اختلال در پروستات میباشد که اغلب معروف به BPH است.
این بیماری با سن، رابطه مستقیم داشته و معمولاً از ۵۰ سالگی در آقایان بروز مینماید.
۴۰ تا ۵۰ درصد مردان ۵۰ ساله به این نوع پروستات مبتلا میباشند که در اثر آماس یا متورم شدن (بزرگ شدن) غده پروستات و به دلیل آلودگیهای میکروبی موجود در مجاری ادراری به وجود میآید.
این نوع اختلال نسبت به دو مورد دیگر غیر معمولتر است.
علاوه بر کنترل ژنتیکی اختلالات پروستات، رژیم غذایی نقش قابل توجهی در عدم بروز این بیماری دارد.
آیا امکان دارد سرطان پروستات پیش از بروز هرگونه علامتی در فرد رخ دهد؟
بله. غربالگری سرطان پروستات بهدنبال تشخیص بیماری، پیش از بروز هرگونه علامتی در فرد است. دو روش غربالگری که معمولاً در نبود علائم برای کشف سرطان پروستات بهکار میرود، یکی معاینۀ انگشتی مقعد است که پزشک پروستات را از طریق مقعد برای یافتن یک ناحیه تودهدار لمس میکند، و دیگری آزمایش خون است که ماده ساخته شدۀ پروستات را ـ که به آن آنتیژن ویژۀ پروستات (PSA) میگویند ـ اندازهگیری میکند. .(PSA) این دو روش، همراه با هم، بسیاری از سرطانهای خاموش پروستات را که هیچ علامتی بروز نمیدهند، شناسایی میکنند.
بهدلیل استفادۀ گسترده از آزمایش ٍِ PSA در ایالات متحده، تقریباً ۹۰% سرطانهای پروستات در مرحلۀ اولیه مشخص میشوند و درنتیجه، پس از تشخیص، مردان زندگی طولانیتری خواهند داشت.
سرطان پروستات را چگونه تشخیص میدهند؟
تشخیص سرطان پروستات فقط با انجام نمونهبرداری تأیید میشود. درطول نمونهبرداری، یک اورولوژیست (پزشکی که در بیماریهای ادراری و اندامهای جنسی مردان و اندامهای ادراری در زنان تخصص دارد)، نمونههای بافتی را، معمولاً با یک سوزن، بر میدارد.
این عمل معمولاً در مطب پزشک با بیهوشی موضعی انجام میشود. سپس، یک آسیبشناس (پزشکی که بیماریها را از راه مطالعۀ میکروسکوپی بافتها، تعیین میکند) وجود سلولهای سرطانی را کنترل و بررسی میکند.
گاه از مردان یک سلسله آزمایش خون میگیرند تا ببینند که آیا سرطان منتشر شده است.
برخی مردان همچنین، به آزمایشهای تکمیلی نیاز دارند:
اسکن استخوان:
پزشک مقدار کمی از مادۀ رادیواکتیو را به درون یک رگ خونی تزریق میکند، این ماده در جریان خون به گردش در میآید و در استخوانها جمع میشود. دستگاهی موسوم به اسکنر، پرتو را کشف و اندازهگیری میکند.
اسکنر تصاویری از استخوانها را بر صفحۀ کامپیوتر یا فیلم نشان میدهد. این تصاویر معمولاً سرطان گسترش یافته به استخوانها را، نشان میدهند.
اسکن توموگرافی کامپیوتری (سی.تی.اسکن):
یک دستگاه پرتو X متصل به کامپیوتر مجموعههایی از تصاویر را با جزئیات، از مناطق درونی بدن، میگیرد. پزشکان اغلب، از سی.تی.اسکن برای دیدن لگن یا شکم استفاده میکنند.
تصویربرداری با تشدید مغناطیسی (MRI):
از یک آهنربای قوی متصل کامپیوتر برای گرفتن تصاویر با جزئیات، از مناطق بدن استفاده میشود.
سرطان پروستات، هم بهوسیلۀ درجه و هم مرحله، توصیف میشود.
درجه نحوۀ دقیق شباهتهای تومور با بافت غدهای نرمال پروستات را توصیف میکند. براساس ظاهر میکروسکوپی بافت توموری، آسیبشناسها آن را بهعنوان سرطان درجه پایین، متوسط یا بالا توصیف میکنند.
روش درجهبندی سرطان پروستات معروف به معیار گلیسون (Gleason) از معیار ۲ تا ۱۰ استفاده میکند.
معیار دیگر، بهکارگیری G1 تا G4 است. در هر دو معیار، نمرههای بالاتر، درجه بالاتر تومور را نشان میدهند. تومورهای با درجه بالا، عموماً، سریعتر رشد میکنند و نسبت به تومورهای با درجه پایین، امکان انتشار بیشتری دارند.
مرحله به وسعت و گستردگی سرطان اشاره دارد. سرطان پروستات در مراحل اولیه، سرطان مرحلۀ I و II، موضعی است و به خارج از غدۀ پروستات سرایت نکرده است.
سرطان پروستات مرحلۀ III، اغلب به آن بیماری موضعی پیشرفته میگویند، به بیرون از غده پروستات گسترش یافته است و حتی امکان دارد در کیسۀ منی هم باشد.
مرحلۀ IV به این معنی است که سرطان به خارج از کیسه منی، به غدد لنفی و یا به سایر بافتها یا اندامهای بدن هم سرایت کرده است.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
سرطان لوزالمعده شایع ترین بدخیمی است که باعث انسداد مسیر خروجی معده می شود.
علل خوش خیم از انسداد مسیر خروجی معده شامل زخم پیلور و پولیپ معده در بزرگسالان، تنگی پیلور و شبکه مادرزادی دوازدهه در کودکان و آسیب با مواد سوزاننده در تمامی محدوده های سنی می باشد.
انسداد خروجی معده می تواند یک معضل تشخیصی و درمانی باشد با وجود پیشرفت های پزشکی در مکانیزم سرکوب اسید، بروز GOO در PUD یک مشکل شایع خوش خیم باقی مانده است همچنین، افزایش در تعداد موارد GOO به نظر می رسد که ثانویه به بدخیمی باشد.
به عنوان بخشی از بررسی های اولیه، امکان حذف علل غیر مکانیکی کاربردی از انسداد، مانند گاستروپارزی دیابتی وجود دارد هنگامی که یک انسداد مکانیکی تایید شده است تمایز بین فرآیندهای خوش خیم و بدخیم لازم است چرا که درمان قطعی به تشخیص علت زمینه ای خاص بستگی دارد.
انجام تشخیص و درمان سریع، لازم است تاخیر نیز بیشتر سبب پیچیده کردن مداخله جراحی است مطالعات بلع باریوم و آندوسکوپی فوقانی آزمون اصلی است که برای کمک به تشخیص استفاده می شود.
اتیولوژی
انسداد خروجی معده می تواند با توجه به علل بدخیم یا خوش خیم تقسیم بندی شود.
علل بدخیم انسداد خروجی معده
سرطان در داخل و اطراف معده از دلایل اصلی برای انسداد خروجی معده پس از بیماری زخم پپتیک (PUD) می باشد. این شامل :
سرطان لوزالمعده. نوع اصلی از بدخیمی که باعث انسداد خروجی معده می شود.
سرطان آمپول واتر. سرطان در بخشی از مجرای صفراوی مشترک که صفرا را به داخل اثنی عشر حمل می کند تشکیل می شود.
کلانژیوکارسینوما. نوعی بدخیمی در هر بخشی از سیستم مجرای صفراوی است.
سرطان معده. به خصوص زمانی که بدخیمی در پیلور معده باشد.
سرطان متاستاتیک. که از محل های دیگر به معده یا اثنی عشر گسترش یافته و منجر به انسداد می شود.
لنفوم ( از سایر علل بدخیمی شیوع کمتری دارد و به عنوان ” تومور نرم” شناخته می شود)
علل خوش خیم انسداد خروجی معده
زخم های گوارشی دوازدهه یا معده (رایج ترین). این زخم های باز که در دیواره خروجی معده (پیلور) یا اثنی عشر تشکیل می شود تنگی در اثر زخم حاد باعث تورم منطقه آسیب دیده می شود. در موارد مزمن، بافت اسکار در منطقه آسیب دیده تشکیل و این باعث تنگی شده است.
پولیپ معده رشد در دیواره معده می باشد. پولیپ های کوچکتر، معمولاً خوش خیم هستند اما پولیپ های بزرگتر این پتانسیل را دارند که سرطانی شوند. این یک بیماری نادر است که در اثر گاستریت مزمن و استفاده طولانی مدت از داروهای سرکوب کننده اسید ایجاد شده و با مهارکننده های پمپ پروتون (PPI ها) مرتبط است.
کیست کاذب پانکراس.
واریس معده.
بیماری های گرانولوماتوز، به عنوان مثال، بیماری کرون، سارکوئیدوز، سل.
تنگی، به عنوان مثال، از مصرف ماده سوزاننده
حلقه آنترال معده: شبکه آنترال معده یک حلقه از مخاط در دیستال معده (آنتروم معده) که می تواند به انسداد خروجی معده منجر شود حلقه محیطی مخاط نیز “دیافراگم آنترال معده” نامیده شده است این بیماری با آندوسکوپی فوقانی قابل درمان است.
تنگی پیلور هیپرتروفیک (HPS): اشاره به ضخامت ایدیوپاتیک عضلات پیلور معده که پس از آن سبب انسداد پیشرونده خروجی معده می شود.
این بیماری یک علت شایع تر از انسداد خروجی معده در نوزادان و کودکان است. عضلات پیلور غیر طبیعی ضخیم می شود در نتیجه سبب باریک شدن خروجی معده می شود. آن معمولاً یک مشکل مادرزادی است به این معنی که از بدو تولد وجود داشته است.
سنگ کیسه صفرا. انسداد سنگ صفرا (سندرم Bouveret) است که در آن یک سنگ صفرا در خروجی معده و یا قسمت اول دئودنوم گیرافتاده است. اغلب سنگ های کیسه صفرا از خروجی معده عبور می کنند اما یک سنگ بسیار بزرگ می تواند سبب انسداد شود. این نوع از انسداد نادر است.
Bezoars توده هایی که در خروجی معده گیر کرده است. که می تواند یک قطعه هضم نشده غذا، دارو، مو و یا اشیاء غیرقابل هضم خارجی بلع شده باشد. می توان آن را حذف و حرکت طبیعی از طریق معده شروع شود و پس از آن بلافاصله دوباره بازسازی می شود.
علائم انسداد خروجی معده
علائم اولیه که در آن انسداد نسبی قابل توجهی مانع حرکت مواد غذایی از معده باشد هیچ نشانه ندارد. علائم اولیه تا حد زیادی سبب به تعویق افتادن دلیل تخلیه معده می شود. با این حال، با پیشرفت انسداد اغلب با عوارض ناشی از انسداد خروجی معده در ارتباط است.
علائم اولیه انسداد خروجی معده
هنگامی که علائم آشکار شده، یک فرد با انسداد خروجی معده ممکن است با ارائه:
استفراغ بعد از غذا خوردن، معمولاً در عرض یک ساعت پس از مصرف یک وعده غذایی با غذاهای جامد است. استفراغ حاوی ذرات غذای هضم نشده است.
تهوع معمولاً وجود دارد اما ممکن است بدون هیچ استفراغی رخ دهد.
درد در ناحیه بالایی شکم میانه (منطقه اپی گاستر) که همیشه ممکن نیست به علت انسداد باشد.
نفخ یا احساس پری در ناحیه فوقانی شکم.
سیری زودرس که در آن فرد احساس سیری پس از خوردن فقط مقدار کمی از مواد غذایی دارد.
از دست دادن وزن متوسط که ممکن نیست سبب نگرانی باشد.
علائمی انسداد خروجی معده که دیرتر ظاهر می شوند
با بدتر شدن بیماری، سپس علائم اضافی ممکن است علاوه بر علائم اولیه رخ دهد که این علائم شامل:
استفراغ جهنده.
کاهش وزن شدید.
کم شدن آب بدن به علت استفراغ بیش از حد.
از دست دادن اشتها.
تغییرات در اجابت مزاج مانند یبوست.
اتساع شکم.
تغییرات در شیمی خون مانند هیپوکالمی و آلکالوز متابولیک به خاطر کم آبی شدید است.
تشخیص انسداد راه خروجی معده
تاریخچه و یافته های یک معاینه بالینی پزشکی بیمار ممکن است برای تشخیص اولیه انسداد خروجی معده کافی باشد. با این حال، آزمایش بیشتر برای تأیید تشخیص مورد نیاز است. مسیر اصلی برای تحقیقات شامل مطالعات تصویربرداری های مختلف مانند اشعه ایکس یا آندوسکوپی دستگاه گوارش فوقانی است. آزمایش خون ممکن است به نظارت بر عوارض مانند تغییرات در شیمی خون کمک کند.
اشعه ایکس
اشعه ایکس که معمولاً نخستین بررسی های تصویربرداری است که ممکن است انسداد را نشان دهد معده متسع به نظر می رسد و غذا در آن تجمع یافته است و گاهی اوقات تنگی (تنگی) ممکن است قابل رویت باشد به خصوص اگر آن کلسیفیه باشد.
بلع باریم
با بلع سولفات باریم، معده، دوازدهه و انسداد می تواند با یک اشعه ایکس برجسته شود. و یکی از روش های ارجح قطعی شناسایی انسداد است.
آندوسکوپی
گوارش فوقانی (GI) آندوسکوپی روش ارجح برای تایید انسداد و حتی شناسایی علت احتمالی آن است. یک تیوپ نازک که دارای یک دوربین و منبع نور در انتها است از طریق دهان به پایین به مری وارد شده، و از طریق معده به محل انسداد می رود. این نه تنها برای شناسایی انسداد است بلکه یک نمونه (بیوپسی) از بافت برای تحلیل بیشتر می تواند انجام شود.
درمان انسداد خروجی معده
انسداد خروجی معده اگر در عرض چند روز حل و فصل نشود معمولاً نیاز به درمان جراحی دارد.
دارو
دارو سود کمی در انسداد خروجی معده ارائه می دهد مواد دارویی برای سرعت بخشیدن به حرکت از طریق روده فوقانی، که به عنوان پروکینتیک شناخته شده نباید استفاده شوند.
داروهای سرکوب کننده اسید مانند مهارکننده های پمپ پروتون و H2 بلاکرها ممکن است در کاهش التهاب به معده و اثنی عشر مفید باشد. این به کاهش تورم در منطقه کمک خواهد کرد و سبب درمان بیماری زخم پپتیک می شود درمان حمایتی در موارد شدید بسیار مهم است. سرم می تواند به کم آبی کمک کند و یک لوله معده به حذف محتویات معده کمک خواهد کرد.
جراحی
چندین عمل جراحی بسته به شدت انسداد، علت و عوارض ممکن است در نظر گرفته شود این روش ها عبارتند از:
اتساع با بالون برای انسداد خروجی معده تنها وقتی مفید است که علت زمینه ای نیز به طور همزمان درمان شود.
آنترکتومی که در آن بخشی از قسمت پایین معده (آنتروم) با جراحی برداشته می شود.
این است که معمولاً همراه با یک واگوتومی و گاهی اوقات در ترکیب با یک گاستروژنوستومی انجام می شود.
پیلوپلاستی یک روشی است که سبب گشاد کردن خروجی معده (پیلور) می شود. این ممکن است خود به تنهایی یا با یگ واگوتومی انجام می شود. واگوتومی که در آن بخشی از عصب واگ با جراحی قطع می شود و این به کاهش ترشح اسید معده کمک می کند.
این ممکن است خود به تنهایی یا با آنترکتومی و یا با یک پیلوروپلاستی انجام شود و به ندرت از روش درمانی با بالون به دلیل خطر عوارض جانبی انجام می شود.
گاستروژوژنستومی (بازسازی Biliroth II) که در آن معده به قسمت دوم از روده کوچک ( ژژنوم) متصل می شود. آن می تواند با آنترکتومی و واگوتومی برای بهترین نتایج انجام شود.
موضوعات مرتبط: مطالب پزشکی
به گزارش آفرينش وبه نقل از سايت باغ دارو به زخم هاي عود کننده و دردناک مخاط دهان آفت گفته مي شود. زخم آفتي در چند نوع بزرگ، کوچک و تبخالي شکل وجود دارند و شايع ترين آنها آفت کوچکي مي باشد که به تعداد 5-1 عدد و به قطر کمتر از يک سانتي متر و معمولاً 5-3ميلي متر ديده مي شوند.
اين زخم ها گرد يا بيضي بوده و به رنگ زرد خاکستري با حاشيه قرمز و تا حدي برجسته ديده مي شوند. از نظر محل، بيشتر قسمت قدامي حفره دهان مبتلا مي شود و محل شايع آن پشت لبها – مخاط گونه، کف دهان، زير و کناره هاي زبان مي باشد. اين زخم ها کمتر به کام، حلق، لثه چسبيده و روي زبان را مبتلا مي سازند.
غالب افراد در زير سن 40 سالگي حداقل يک يا چند بار به آن مبتلا شده، ولي سن شيوع آن، دهه دوم زندگي مي باشد و زنها بيشتر از مردان به آن دچار مي شوند. زخمهاي آفتي اغلب دردناک بوده و با تماس با غذا و نوشيدن مايعات محرک (ترشي و ادويه دار) درد آن تشديد مي گردد. بخصوص اگر زبان گرفتار شده باشد که در اين صورت علاوه بر غذا خوردن، ممکن است صحبت کردن نيز مشکل شود.
بيماراني که مرتبا ً آفت مي زنند احساسي شبيه به سوزن سوزن شدن و يا سوزش قبل از ايجاد زخم(معمولاً 24 ساعت قبل) در محل دارند. زخم سريعاً بوجود آمده و خود بخود بعد از 10-7 روز التيام مي يابد و از خود اثري برجا نمي گذارد. بهبودي زخم ها ممکن است همزمان صورت نگيرد. معمولاً بعد از بهبودي تا مدتي (گاهاً 4-3 هفته) زخمي ايجاد نمي گردد ولي در افراد بسيار حساس و مستعد ممکن است زخم هاي اولي هنوز خوب نشده، زخم هاي ديگري در دهان(معمولاً در جاي ديگر) ديده شوند.
عامل ايجاد کننده آفت کوچک چيست؟
بدليل شباهت اين زخم ها به زخمهاي تبخالي و همچنين عود آنها سابقاً فکر مي کردند که ممکن است ويروسي باشند. با نمونه برداري از اين زخم ها و ديدن نوع ال فرم استرپتوکوک، احتمال ميکروبي بودن، آن بالا گرفت ولي مشاهده گرديد که اين ميکروبها در مخاط سالم و ديگر زخم هاي دهان نيز ديده مي شوند. امروزه اعتقاد بر اين است که آفت جزء بيماريهاي سيستم ايمني است. در بيماريهاي سيستم ايمني شناخت بافتهاي آشنا از بيگانه مختل مي گردد. درآفت سلولهاي دفاعي بدن به قسمتي از مخاط دهان حمله ور شده و باعث زخمي شدن آن ناحيه مي شوندکه گذرا بوده و خود بخود بهبود مي يابد.
بعضي از بيماران بعد از مراجعه به دندانپزشک آفت مي زنند. آيا ميتوان با اطمينان گفت : “از وسايل غير استريل استفاده شده است” ؟
خير، همانطوري که گفته شد عامل ايجاد کننده آفت ميکروب و ويروس نمي باشد. عوامل مستعد کننده اي براي ايجاد آفت وجود دارند که در ارتباط با دندانپزشکي مي توان به استرس و تروما(فشار مختصر ناشي از کنار کشيدن گونه، لب و يا زبان توسط آينه و رول پنبه و حتي تماس مخاط با ابزار دندانپزشکي)اشاره نمود.
عوامل مستعد کننده آفت کدامند؟
در درجه اول استرس و هيجانات روحي مي باشد. ديده شده که در دانش آموزان و دانشجويان به هنگام امتحانات ابتلاي آفت بيشتر است و همچنين بسياري از بيماران نيز از درمانهاي دندانپزشکي، ترس و استرس دارند. بعد از ضربه و تروما که قبلاً ذکر گرديد، اختلالات هورموني نيز در بروز آفت نقش دارند. در خانم ها 5-3 روز مانده به قاعدگي، آفت بيشتر ديده مي ِود و در زمان حاملگي معمولاً زخم هاي آفتي مشاهده نمي شوند. آفت در افراد حساس و آلرژيک نيز بيشتر ديده مي شود. در افرادي که حاسيت به بعضي از مواد دارند ابتلاي آفت بيشتر است.
بعضي از مواد غذايي مثل گردو، فندق، پسته، پنير و بادنجان ميزان شيوع آفت را بالا مي برند. کمبود آهن و اسيد فوليک و ويتامين B2 نيز از عوامل مستعد کننده مي باشد.
درمان آفت چيست؟
آفت خودبخود التيام مي يابد و معمولاً نيازي به درمان ندارد. درآفت اگر درماني لازم شود معمولاً علامتي بوده و به دو منظور زير خواهد بود:
1 – کاستن از درد و التهاب و استرس
2 – جلوگيري از اضافه شدن عفونت ثانويه به آن توصيه مي گردد، افرادي که مرتباً و به تعداد زياد آفت مي زنند و يا آفت آنها بزرگ بوده و التيام در مدتي بسيار طولاني صورت مي پذيرد، جهت شناسايي عامل و بيماريهاي زمينه اي مستعد کننده تحت معاينات و آزمايشات کامل تري قرار گيرند.
موضوعات مرتبط: مطالب پزشکی
دوران بارداری یکی از مهمترین دوارن زندگی است. در این دوران خانمهای باردار مشکلاتی در زمینه روحی و جسمی پیدا میکنند. ماساژ در بارداری یکی از روشهایی است که تا حدودی به کاهش استرس و ناراحتیهای این دوران کمک میکند.
ماساژهای بارداری معمولا در طول دوران باداری و پس از آن، به طور پی در پی انجام می شود. این نوع ماساژ معمولا ۱ ساعت به طول می انجامد.
بعضی از متخصصین این ماساژ برای انجام این کار از میز مخصوص ماساژ استفاده می کنند.
این میز به گونه ای طراحی شده است که مناسب برای شکم خانمهای باردار است. بعضی دیگر از متخصصین از بالشهای مخصوص ماساژ خانمهای باردار استفاده می کنند.
این بالشها در کنار و پهلو خانمهای باردار قرار می گیرد. دراز کشیدن به پهلو در بیشتر اوقات راحت ترین حالت است.
تکنیکهای ماساژ بارداری
ماساژ در این دوران تکنیکهای خاص خود را دارد. متخصصان تکنیکها را بر اساس تحولات در بدن فرد باردار به کار می برند. حجم خون، در دوران بارداری به طور چشمگیری افزایش پیدا می کند و جریان خون در ساق پاها اغلب به کندی صورت می گیرد.
این تغییرات در گردش خون، خطر انعقاد خون در آن قسمتها را افزایش می دهد. به همین دلیل متخصصان ماساژ بارداری، از انجام ماساژهای عمقی و وارد کردن فشارهای زیاد در قسمت ساق پاها خودداری میکنند. ضربات محکمی که در ساق پاها و مچ دست وارد میشود ممکن است باعث تحریک ماهیچههای لگن و رحم شود.
بنابراین ماساژ بافتهای عمیق، طب فشاری عمیق و ضربه به ساق پاها، ماساژهایی هستند که برای خانمهای بارداری مجاز است. تمام ضرباتی که به ساقها وارد میشود باید به سمت قلب حرکت کند.
آیا ماساژ خطر دارد؟
ماساژهای دوران بارداری انواع مختلفی دارند. به همین دلیل پزشکان متخصص، ماساژ را زیاد به خانمهای باردار توصیه نمی کنند.
ماساژهای بارداری را در ۳ ماه اول انجام نمیدهند. دلیل آن هم احتمال سقط جنین است، چون بیشتر سقطها در ۳ ماه اول بارداری انجام میشود.
اگرچه برخی کارشناسان عقیده دارندکه ماساژ سبب سقط جنین نمی شود، اما تاکنون تحقیقاتی که ارتباط بین ماساژ و سقط جنین را نشان دهد صورت نگرفته است.
به تمام خانمهای باردار توصیه می شود قبل از ماساژ حتما با پزشک متخصص خود مشورت کنند.
مواقعی که ماساژ مجاز نیست
فرد حتما باید قبل از انجام ماساژ با پزشک خود مشورت کند. به خصوص اگر حالت تهوع و استفراغ دارید، اگر در معرض خطر سقط جنین قرار دارید، اگر در بارداریهای گذشته زایمان زودرس داشتهاید و اگر ورم دست و پا و حتی فشار خون بالا و سردردهای شدید دارید حتما با صلاحدید پزشک خود ماساژ را انجام دهید.
اغلب مراکز ارائه ماساژ درمانی از شما رضایت پزشک را دریافت میکنند. تحقیقات نشان داده ماساژ در کاهش ناراحتیهای جسمی و روحی خانم باردار نقش به سزایی دارد.
ماساژ مناسب سبب کمک به بدن مادر در رفع مواد زائد حاصل از متابولیسم از طریق سیستم لنفاتیک و گردش خون می شود و سبب کاهش خستگی میشود.
ماساژ سبب افزایش انرژی شده و با کمک به سیستم گردش خون و کاهش فشار روی قلب مادر موجب کنترل بهتر فشار خون در زمان بارداری میشود.
فواید ماساژ در دوران بارداری
– استرس و دلهره و اضطراب را کاهش می دهد و سطح هورمونهای استرسزا را کاهش می دهد.
– کاهش درد در ناحیه پشت و پاها
– کاهش ورم دست و پاها
– بهبود سردرد و تنشهای ماهیچه ای
– تاثیر در گردش خون
– تاثیر خوب در خلقوخو
– کاهش سطح کورتیزول، یکی از شاخصهای استرس
ماساژدرمانی می تواند جزئی از مراقبتهای زمان بارداری باشد. در بارداری حجم خون فرد حتی تا ۵۰ درصد افزایش دارد.
با این حال خون رسانی به پاها مختل می شود و از طرفی سطوح آنتیکواگولانتهای بدن به طور طبیعی دستخوش تغییر می شود. یعنی هم از نظر فیزیکی و هم از نظر تغییرات شیمیایی بدن و به خصوص پاها در بارداری مستعد ایجاد تشکیل لخته خون می شود و بنابراین فرد باردار از ماساژ سود می برد.
در ماساژ باید از ماساژ عمقی و ایجاد فشار شدید روی پاها اجتناب شود.
ماساژ باید ملایم و به شکل ضربه آهسته آهسته روی پاها و به سمت قلب از پایین به بالا انجام شود.
فشار روی شکم نباید اعمال شود و بهتر است از ماساژ ناحیه شکم به هر طریقی اجتناب شود.
چه زمان ماساژهای بارداری غیر مجاز است
از آنجائیکه تحقیقا و پژوهش در زمینه ماساژهای بارداری اندک است، بسیاری از متخصصان غربی رویکردی محافظه کارانه به خانم های باردار توصیه کرده و حتی ممکن است که ماساژ را برای تمام خانم های باردار غیر مجاز کنند. از نظر علمی هیچ توافقی در رهنمودها وجود ندارد.
قبل از انجام دادن هر نوع ماساژ، از رضایت پزشک متخصص خود اطمینان حاصل کنید بویژه اگر:
-چنانچه حالتهای تهوع یا استفراغ دارید
-اگر در خطر سقط جنین قرار دارید
-چنانچه بارداری خطرناک مثل قطع ناگهانی جفت و یا زایمانهای زود را تجربه کرده اید
-داشتن ورم دست یا پا، فشار خون بالا و سردردهای شدید
بعضی از مراکز ارائه ماساژ و ماساژ درمانی ها قبل از ارائه خدمات ماساژ، به گواهی رضایت پزشک و خانم باردار نیاز دارند.
ماساژ در وضعیت نشسته روی صندلی، استراحت به پهلو به خصوص پهلوی چپ انجام شود، یا بالش برای راحت بودن بیمار استفاده شود.
بهتر است از روغنهای آروماتراپی با توجه به اینکه همه روغنها در بارداری مجاز نیستند، اجتناب شود. از خوابیدن به پشت اجتناب شود چون در این حالت روی عروق عمده و بزرگ تنه فشار وارد می شود و برگشت خون به قلب تحت الشعاع قرار میگیرد و از طرفی خون رسانی به جفت و رحم مختل می شود.
بعد از هفته ۱۲ بارداری و در مورد بارداریهای دوقلویی حتی زودتر از این زمان باید از خوابیدن روی شکم و فشار مستقیم روی پا و شکم اجتناب شود. یعنی فرد باردار نباید روی شکم بخوابد.
نسج نرم و تورم مفاصل در بارداری بیشتر ناشی از کاهش گردش خون و افزایش فشار روی عروق بزرگ توسط رحم در حال بزرگ شدن است. ماساژ تجمع مایع را در نسوج نرم و مفاصل برطرف می کند.
ماساژدرمانی دردهای سیاتیکی ناشی از تورم و فشار اطراف اعصاب را کاهش می دهد و کمردرد و پادرد بیمار مبتلا را تخفیف می دهد. در ماساژدرمانی بهتر است فرد آموزش دیده این کار را انجام دهد.
در بارداریهای پرخطر و فشار خون بارداری(پرهاکلامپسی)و زایمان زودرس و مواردی مثل جفت سرراهی یا خطر دکولمان جفت قبل از ماساژدرمانی حتما باید با پزشک متخصص مشورت شود.
در واریسهای بزرگ اندام تحتانی و مواردی که به واریس عمیقی مشکوک هستیم با خطر فرضی حرکت دادن لخته خون از برنامه های ماساژدرمانی اجتناب شود.
ماساژدرمانی به صورت های مختلفی انجام می شود و فواید زیادی دارد. از جمله فواید آن میتوان:
– کاهش سردرد و کرامپهای عضلانی
– بهبود عمومی خلق(دیده شده افزایش سروتونین و دوپامین به دنبال ماساژتراپی افزایش پیدا می کند و احساس خوب در خلق و خوی فرد ناشی از این است)
– کاهش سطح استرس فرد
– تخفیف درد پاها و کمر
– خواب بهتر فرد باردار(دیده شده بعد از برنامههای ماساژدرمانی فرد خواب بهتری دارد)
موضوعات مرتبط: مطالب پزشکی
انتقال فشار بالاتر بطن چپ به بطن راست از طریق سوراخ VSD سبب می شود که حجم بالای خون بطن راست با فشاربالا وارد عروق ریوی شده وفشار عروق ریوی را بالا ببرد. ( به مبحث بالا رفتن فشار عروق ریوی PAHمراجعه شود ).
VSD (سوراخ بین بطنی) ، ۲۰% بیماری ها مادرزادی را تشکیل می دهند.
در هر۱۰۰۰ نوزاد متولد شده ،۵نوزاد مبتلا به VSD هستند.
VSD شایع ترین بیماری مادرزادی قلب است، البته در صورتی که MVP و دریچه ی آئورت دو لتی را کنار بگذاریم، چون این دو از VSD شایع ترند.
VSD اکثرا در قسمت ممبرانوس (غشایی) است و اکثرا خود به خود بسته می شود.
در معاینه بیمار چون حجم افزایش می یابد ضربه ی پره کوردیوم هیپرکینتیک می شود و بیماران S3 دارند.
در سمع قلب سوفل هولوسیستولیک در LSB دارند و اگر شنت زیاد باشد ممکن است هنگام خروج از دریچه ی پولمونر یک سوفل ejection نیز ایجاد شود.
در VSD دهلیز راست بزرگ نمی شود.
شنت بیش از ۲ به ۱ در CXR موجب پلتورا در CXR می شود.
با تنگ شدن سوراخ شدت سوفل افزایش می یابد. با افزایش فشار پولمونر شدت سوفل کاهش می یابد و ممکن است در این حالت سوفل فقط در ابتدای سیستول شنیده شود.
نشانه دیگری که مطرح کننده هیپرتانسیون پولمونر است تشدید P2 می باشد.
VSD چون اکثرا بسته می شودضرورتا نیاز به جراحی ندارد.
جراحی در مواردی انجام می شود که بیمار شنت بیش از ۲ به ۱ یا هیپرتانسیون پولمونر داشته باشد. در سندرم آیزن منگر نمی توان VSD را جراحی و ترمیم کرد.
بیماران دچار VSD و ASD اگر به دلیل هیپرتانسیون پولمونر شدید دچار معکوس شدن جهت شانت شدند سندروم آیزن منگر در نظر گرفته می شود. در این موارد نمی توان جراحی ترمیمی انجام داد، اما اگر هیپرتانسیون پولمونر به تنهایی ذکر شد (نه هیپرتانسیون پولمونر شدید) اندیکاسیون جراحی وجود دارد.
علائم سوراخ بین بطنی :
در سوراخ های کوچک که حجم اندکی از خون از سوراخ عبور می کند،بزرگی قلب و پرخونی ریه وجود ندارد وبیماران معمولا بدون علامت هستند. در سوراخ های متوسط وبزرگ کار قلب افزایش یافته و ممکن است بیمار دچار نارسائی قلب شود .
در معاینه بالینی ضربان قلب شدت پیدا می کند وصدای عبور خون از سوراخ دیواره قلب بصورت سوفل قلبی شنیده می شود. بیماران ممکن است دچار تنفس تند ، تعرق در هنگام تغذیه وعدم رشد کافی شوند.به علت پر خونی ریه بیمار بصورت مکرر دچار عفونت ریه میشوند.
در عکس برداری از قفسه سینه بزرگی قلب دیده می شود .تشخیص کامل با اکوکاردیوگرافی ممکن می شود . گاهی جهت ارزیابی ضایعات دیگر همراه VSD ویا ارزیابی دقیق فشار خون درون قلب وفشار عروق ریوی انجام کاتتریزاسیون ضرورت مییابد .
اکثر قریب به اتفاق بیماران با سوراخ های متوسط وبزرگ دراوایل شیر خوارگی علا ئم بیماری را نشان میدهند.اکثراین بیماران وقتی به سنین بالای دو سالگی میرسند در صورتیکه درمان نشده باشند یا به علت بالا رفتن فشار عروق ریوی غیر قابل درمان هستند ویا سوراخ بین بطنی آنها کوچک شده است. این امر اهمیت درمان به موقع بیماران مبتلا به سوراخ های متوسط وبزرگ را نشان میدهد.
VSD چگونه درمان می شود:
سوراخ های کوچک معمولا” خود بخود بسته می شوند ولیکن حتی اگر بسته نشوند نیاز به درمان ندارند مگر آنکه درمراحل بسته شدن خودبخود اختلال در کارکرد اجزا مجاور قلبی بخصوص دریچه آئورت رخ دهد.
احتمال کوچک شدن وحتی بسته شدن در سوراخ های متوسط و بزرگ هم وجود دارد.
بستن سوراخ های بین بطنی معمولا” با روش جراحی است، هر چند امکان بستن برخی از انواع این سوراخ ها با وسیله مخصوص ودر هنگام کاتتریزاسیون وجود دارد .
روش های جراحی بستن سوراخ :
معمولا” باعمل جراحی باز سوراخ توسط یک وصله از بافت مصنوعی ویااز پرده دور قلب(پریکارد)، ویا فقط با بخیه تنها ترمیم می شود .
در شیر خواران کوچک که VSD بزرگ ، یا چند VSD ویا ضایعات دیگر قلبی بصورت همزمان دارند ممکن است در اوائل شیر خواری امکان عمل باز وبستن سوراخ قلبی نباشد .در این حالات عمل PA Band انجام مشیود.
عمل PA Band:
با عمل جراحی قلب بسته، یک نوار (باند ) دورشریان ریوی قرار داده ومیزان عبور خون عرق ریوی را کاهش می دهند. با این عمل موقت از افزایش فشار عروق ریوی جلوگیری شده و حال عمومی بیمار بهبودی قابل توجه می یابد .این بیماران در سنین بالا تر (معمولا”بعد از یک سالگی) تحت عمل بستن سوراخ یا سوراخ های قلبی قرار گرفته وهمزمان تنگی ناشی PA Band رفع می شود ( برداشتن PA Band).
بستن VSD از طریق کاتتریزاسیون :
این روش فقط در برخی از بیماران قابل انجام است. عواملی همچون اندازه سوراخ بین بطنی ، محل سوراخ ، سن بیمار وضایعات همراه با سوراخ های بین بطنی در انتخاب بیمار جهت بستن با وسیله از طریق کاتتریزاسیون نقش اساسی دارند.
نحوه بستن سوراخ بین بطنی VSD به طریق کتتریزاسیون :
وسایل مختلف ,در اندازههای متفاوت برای بستن سوراخ بین بطنی وجوددارد که پزشک معالج باتوجه به چگونگی ساختار سوراخ(شکل،اندازه ،محل) ،یکی ار آنها را انتخاب میکند.
اکثراین وسایل دارای استاندارد های بین المللی بهداشتی(اتحادیه اروپا و یا انجمن نظارت بر دارو غذا آمریکا) بوده و تحت نظارت وزارت بهداشت ودرمان کشور وارد و مصرف میشوند.جنس و پوشش این وسایل به نحوی طراحی شده اند که با بافت بدن وقلب سازگاری داشته و ایجاد واکنش جسم خارجی را نمی نماید.ر موارد نادری حساسیت پوستی به نیکل در برخی از بیماران(فقط در برخی از وسایل)رخ میدهد، که گذرا ودرمان پذیر هستند.
جهت بستن با وسیله از طریق کاتتریزاسیون دولوله( کاتتر) ظریف در عروق کشاله ران قرار داده واین کاتترها به درون قلب در دوطرف سوراخ قلبی هدایت می شوند (به مبحث کاتتریزاسیون مراجعه شود). از طریق این کاتترها وسیله مخصوص بستن VSD ( تصویر ۲ ) ، که قابلیت ارتجاعی دارد توسط یک کابل مخصوص بدرون قلب هدایت میشود.هر دیسک این وسیله در یک طرف سوراخ قرار می گیرد وسوراخ بین این دودیسک پوشیده می شود (تصویر متحرک۳) .
پس ازاین اقدام کاتترها وکابل از بدن بیمار خارج میشوددر طول این عمل که حدودا” ا الی ۴ ساعت بطول می کشد کودک شما تحت بیهوشی عمومی قرار دارد .
در طول ۳ الی ۶ ماه بعداز این اقدام تمام این وسیله مسدود کننده سوراخ قلبی توسط بافت دیواره قلب پوشیده شده واین وسیله جزئی از دیواره قلب بیمار می شود .
خطرات ناچیزی ممکن است در حین بستن سوراخ قلبی رخ دهد ، برخی ازاین خطرات به شرح زیر است :
۱- کاتتر ممکن است به دیوارقلب آسیب برساند .
۲- ممکن است وسیله مسدود کننده سوراخ قلبی در محل مناسب خود قرار نگیرد ویا جابجا شود . دراین حالت معمولا خارج کردن آن از طریق همان کاتترها انجام می شود ولیکن گاهی این اقدام میسر نمی باشد وباید عمل جراحی قلب باز در همان روز صورت گیرد .
در صورت نیاز به عمل جراحی قلب باز جهت خارج کردن وسیله همزمان سوراخ بین بطنی باروش جراحی بسته می شود.
۳- اختلات ریتم قلبی نسبتا” شایع وزودگذر هستند ولی بلوک قلبی که درارتباط مستقیم هدایتی قلب قطع میشود در۲% بیماران قلبی فوق رخ می دهد درصورت بروز بلوک قلبی پزشک در مورد جزئیات آن با شما صحبت خواهد کرد در صورت بروز بلوک قلبی ممکن است به طریقه جراحی وسیله از قلب خارج شود . ودر برخی از موارد بلوک قلبی که مدتی بعد از بستن سوراخ قلبی رخ داده باشد ویا با خارج کردن وسیله بهبودی نیابد بیمار باید بصورت مادام العمر از وسیله ای موسوم به ضربان ساز قلب ( پیس میکر ) استفاده کند
مراقبتهای بعداز بستن سوراخ بین بطنی
کودک شما برای ۴۸ ساعت در بیمارستان تحت نظر خواهد بود ودر این مدت باکمک نوار قلب واکوکاردیوگرافی محل قرار گرفتن وسیله واختلالات احتمالی ریتم قلبی ومشکلات احتمالی دیگر بررسی می شود پس از ترخیص کودک شما باید تا ۶ ماه قرص آسپرین جهت رقیق شدن خون وپیشگیری ازایجاد لخته های کوچک روی وسیله درون قلب دریافت نماید .
در طول ۲۴ ساعت اول بعد از بستن سوراخ قلبی، مشابه انجام هرنوع کاتتریزاسیون قلبی احتمال خونریزی جزئی از محل کشاله ران وجود دارد ( مراجعه به مراقبتهای بعداز کاتتریزاسیون )
در موارد زیر باید آسپرین حتما” قطع وبه پزشک معالج اطلاع داده شود :
۱- بروز تب یا سرماخوردگی در کودک
۲- تماس کودک بابیمار مبتلا به آبله مرغان
در این موارد تجویز استامینوفن بلامانع خواهد بود .
موضوعات مرتبط: مطالب پزشکی
این نوع وزوز ذهنی نام دارد. وزوز به صورت صداهای مختلفی تجربه میشود، مثل صدای سوت، باد، همهمه و …. این صداها ممکن است دائمی یا منقطع باشند. وزوز بیماری یا اختلال نیست بلکه نشانه ضایعات شنوایی است. وزوز در همه گروههای سنی ممکن است به وجود آید. فرکانس وزوز با افزایش سن زیاد میشود. به نظر میرسد در گوش چپ نسبت به گوش راست، وزوز بیشتری وجود دارد. حدود ۷۵ درصد افراد ناشنوا وزوز دارند.
● وزوز ضربانی
وززو ممکن است از راههای دیگری غیر از صدای باد، سوت، هیس و…. نمایان شود. بعضی افراد صدای ضربه مانندی مثل ریتم ضربان قلب خود را احساس میکنند. این نوع وزوز، ضربانی نام دارد. اکثرا این نوع وزوز بعد از ورزش کردن یا فعالیت شدید روی میدهد ولی در بعضی افراد این صدا هرگز متوقف نمیشود. دلایل این نوع وزوز زیاد هستند.
● چه عواملی موجب وزوز میشود؟
 صدمه به اعصاب گوش در اثر صداهای بلند
صدمه به اعصاب گوش در اثر صداهای بلند
 مواد شیمیایی و داروهایی که به گوش داخلی آسیب میزنند (مثل آسپرین)
مواد شیمیایی و داروهایی که به گوش داخلی آسیب میزنند (مثل آسپرین)
 نیکوتین که باعث فشرده شدن رگهای خونی میشود
نیکوتین که باعث فشرده شدن رگهای خونی میشود
 فقدان منگنز که باعث سرگیجه، وزوز و کم شنوایی میشود
فقدان منگنز که باعث سرگیجه، وزوز و کم شنوایی میشود
 استرس
استرس
 وجود جرم و مایع در گوش
وجود جرم و مایع در گوش
 مشکلات هورمونی
مشکلات هورمونی
 فشارخون بالا
فشارخون بالا
 ضربه به سر
ضربه به سر
 آنمی
آنمی
 پارگی پرده گوش
پارگی پرده گوش
 حساسیت غذایی
حساسیت غذایی
 بیماریهایی مثل مینیر، ام.اس، صرع، میگرن، پرکاری تیروئید
بیماریهایی مثل مینیر، ام.اس، صرع، میگرن، پرکاری تیروئید
● درمان وزوز
در تحقیقاتی که راجع به وزوز انجام شده، چند روش برای درمان آن وجود دارد که تی.آر.تی یکی از آنهاست و روشی است که از طریق مغز باعث میشود وزوز نادیده گرفته شود.
تی.آر.تی سه مرحله درمانی دارد:
۱) جمعآوری اطلاعاتی درباره بیمار و تاریخچه و عادتهای روزمره زندگی او.
۲) استفاده از وسایلی که پشت گوش قرار میگیرد و توجه بیمار را از وزوز منحرف میکند.
۳) روان درمانی که به بیمار آموزش میدهد وزوز را نادیده بگیرد. این روش شامل تمرینات عمیق و کنترل استرس است و باعث میشود هیجان و نگرانی بیمار کاهش یابد.
هدف نهایی روش تی.آر.تی عادت کردن کامل به صدا است. روش دیگر درمان وزوز، استفاده از muskw است که شبیه به وسایل کمک شنوایی است و صداهایی تولید میکند که وزوز را میپوشاند یا حذف میکند. بعضی افراد این صداهای خارجی و مصنوعی را به صداهایی که وزوز تولید میکند، ترجیح میدهند. طی یک روز پرمشغله، حواسپرتی از فعالیتهای روزانه و صداها باعث میشود که وزوز کمتر آشکار شود. به این دلیل اغلب به نظر میرسد که وزوز در شبها شدیدتر میشود.
توصیههای زیر نیز در بهبود وزوز موثر است:
 پرهیز از صداهای بلند و محیطهای شلوغ
پرهیز از صداهای بلند و محیطهای شلوغ
 خودداری از مصرف الکل، کافئین، کوکائین، نیکوتین، ماری جوانا و آسپرین
خودداری از مصرف الکل، کافئین، کوکائین، نیکوتین، ماری جوانا و آسپرین
 متعادل نگه داشتن فشار و چربی خون
متعادل نگه داشتن فشار و چربی خون
● چگونه با وجود وزوز بخوابیم
صدای زنگ یا سوتی که در گوش احساس میشود ممکن است استراحت شبانه را بر هم بزند.
توصیههای زیر کمک میکند که با وجود وزوز بهتر بخوابید:
 تمرینات آرامبخش و منظم که کمک میکند بهتر بخوابید ولی از تمرینات نزدیک به زمان خواب بپرهیزید.
تمرینات آرامبخش و منظم که کمک میکند بهتر بخوابید ولی از تمرینات نزدیک به زمان خواب بپرهیزید.
 زمانی که احساس خواب آلودگی میکنید، به رختخواب بروید. اگر طی ۲۰ تا ۳۰ دقیقه خوابتان نبرد، بلند شوید و به اتاق دیگری بروید و کاری آرامبخش مثل کتاب خواندن انجام دهید و دوباره به رختخواب بروید.
زمانی که احساس خواب آلودگی میکنید، به رختخواب بروید. اگر طی ۲۰ تا ۳۰ دقیقه خوابتان نبرد، بلند شوید و به اتاق دیگری بروید و کاری آرامبخش مثل کتاب خواندن انجام دهید و دوباره به رختخواب بروید.
 سعی کنید میزان کافئین و نیکوتینی را که در شب مصرف میکنید، کاهش دهید.
سعی کنید میزان کافئین و نیکوتینی را که در شب مصرف میکنید، کاهش دهید.
 دمای اتاق را در حد متعادل نگه دارید، نه خیلی گرم و نه خیلی سرد.
دمای اتاق را در حد متعادل نگه دارید، نه خیلی گرم و نه خیلی سرد.
 هنگامی که در رختخواب هستید، از تماشای تلویزیون و کتاب خواندن بپرهیزید زیرا موجب میشود هوشیاریتان بیشتر شده و خواب از سرتان بپرد.
هنگامی که در رختخواب هستید، از تماشای تلویزیون و کتاب خواندن بپرهیزید زیرا موجب میشود هوشیاریتان بیشتر شده و خواب از سرتان بپرد.
موضوعات مرتبط: مطالب پزشکی
همچنین ممکن است تغییراتی در مقدار و رایحه ترشحات مشاهده شود. برای مثال در هنگام تخمک گذاری ، شیردهی و برانگیختگی جنسی مقدار ترشحات بیشتر خواهد شد. به گزارش سلامت نیوز همچنین در هنگام حاملگی یا در صورت عدم رعایت بهداشت شخصی رایحه ای متفاوت احساس خواهد شد.
همه آنچه تاکنون راجع به تغییرات ترشحات واژن گفته شد، تقریبا تشریح وضعیت نرمال بود و چندان نگران کننده به نظر نمی رسد. ولی چنانچه رنگ، بو و محتوای ترشحات به طور قابل ملاحظه ای غیر طبیعی شد، به خصوص اگر سوزش و خارش در محل واژن نیز احساس شود، نیازمند بررسی دقیق است.
آنچه باعث ترشحات غیر نرمال می شود؟
هر گونه تغییر در مقدار نرمال باکتری موجود در واژن می تواند بو، رنگ و ترکیبب ترشحات را تحت تاثیر قرار دهد. مواردی که می تواند این توازن را برهم زند عبارتند از:
۱٫ استفاده از آنتی بیوتیک یا استروئید
۲٫ عفونت باکتریایی مهبل که اغلب در زنان باردار یا زنانی که چند شریک جنسی دارند مشاهده می شود.
۳٫ قرص ضد بارداری
۴٫ سرطان گردن رحم
۵٫ کلامیدیا یا سوزاک که نوعی بیماری عفونی ناشی از آمیزش است.
۶٫ دیابت
۷٫ استفاده از حمام حباب، لوسیون یا صابون معطر و دوش زنانه
۸٫ عفونت لگنی بعد از عمل جراحی
۹٫ بیماری التهابی لگنی
۱۰٫ تریکومونیاز(آلودگی به نوعی انگل که باعث التهاب مهبل می شود و در نتیجه آمیزش های بدون ایمنی ایجاد می شود)
۱۱٫ تحلیل واژن در دوران یائسگی که در این حالت دیواره واژن دچار خشکی می شود و کوچک می گردد.
۱۲٫ التهاب مهبل
۱۳٫ عفونت کپکی
ترشحات زیاد واژن
انواع ترشحات غیر نرمال و دلایل ممکن آن
روش تشخیص توسط پزشک
دکتر برای شروع درمان ابتدا سوالاتی راجع به پیشینه سلامتی و علائمی که ملاحظه می کنید بیان می کند. آنچه برای یک پزشک در ارتباط با تشخیص این نوع بیماری مهم است عبارتند از :
۱- چه زمانی ترشحات غیر نرمال شروع شده است؟
۲- رنگ ترشحات چگونه است؟
۳- آیا بوی خاصی از آن استشمام می شود؟
۴- آیا هیچ گونه احساس خارش، درد یا سوزش در محل واژن احساس می شود؟
۵- آیا بیش از یک شریک جنسی دارید؟
۶- آیا شست و شو انجام می دهید؟
همچنین ممکن است نمونه ترشحات گرفته شود یا آزمایش پاپ اسمیر تجویز گردد.
روش درمان
روش درمان وابسته به علت اصلی بیماری است، برای مثال عفونت کپکی با داروهای ضد انگلی که در قالب کرم یا ژل در محل واژن استفاده می شود، درمان می گردد. عفونت باکتریایی با قرص های آنتی بیوتیک یا کرم درمان می شود.
تریکومونیاز با داروی مترانیدازول(فلاژیل) یا تینیدازول( تیندامکس) درمان می شود .
در ادامه به بعضی از رو ش های پیشگیری از عفونت های واژن که منجر به خروج ترشحات غیر نرمال می شود اشاره می کنیم.
۱- محل واژن را با آب گرم و صابون ملایم تمیز نگه دارید.
۲- از صابون معطر استفاده نکنید و همچنین از حمام حباب و اسپری زنانه و لطیف اجتناب کنید.
۳- بعد از رفتن به حمام همیشه خود را خشک کنید تا از ورود باکتری به واژن جلوگیری شود.
۴- از لباس زیر ۱۰۰% پنبه ای استفاده کنید واز پوشیدن لباس های تنگ جدا اجتناب کنید.
موضوعات مرتبط: مطالب پزشکی
خارش واژن:
این مشکل دستگاه تناسلی به علت وجود نوعی قارچ مخمر و یا حساسیت بوجود می آید. واژن باکتری های خوبی دارد که برای حفظ تعادل PH مهم هستند. اگرچه زمانی که این باکتری ها بیش از حد رشد کنند و یا باکتری های بد بر این باکتری ها افزونی بیابند خارش ، بوی نامطبوع و سوژش واژن شروع خواهد شد. رابطه جنسی ، قند زیاد از حد، آنتی بیوتیک ها و سیستم ایمنی ضعیف بدن منجر به تشکیل قارچ مخمر می شوند. حتی محرک های شیمیایی مانند شستشوی بدن با بعضی شوینده های قوی منجر به از بین رفتن تعادل میزان PH واژن می شوند، منجر به خارش می شود.
انواع خارش:
اگر از خارش واژن و ترشحات غلیظ سفیدرنگ رنج می برید، به دلیل وجود قارچ مخمری است که بیش از حد در واژن رشد کرده است. این عفونت قارچی منجر به سوزش و ایجاد ترشحات سفید و بدبو می شود.
چگونه خارش واژن را درمان کنیم؟
می توانید از داروهای خوراکی و یا ژل هایی که حالت مسکن دارند استفاده کنید. قارچ های مخمر شیرینی را دوست دارند بنابراین کیک و یا مواد خوراکی شیرین مصرف نکنید چرا که منجر به رشد هر چه بیشتر قارچ های مخمر در ناحیه واژن می شوند.
برای درمان خارش واژن می بایست کربوهیدرات های تصفیه شده را کامل از خودتان دور کنید. لباس زیر نخی بپوشید چرا که خیلی سریع خشک می شوند و حس خیسی نامطبوعی به شما دست نمی دهد.
حتما لباس های زیر را روزی دو مرتبه عوض کنید.
پس از هر بار دستشویی رفتن حتما دستگاه تناسلیتان را با آب بشویید تا میزان PH واژن متعادل حفظ شود. واکنش های حساسیتی نیز می تواند منجر به خارش واژن شود.
عطر، لوسیون یا صابون هایی با بوی شدید استفاده نکنید. حتی ممکن است دستگاه تناسلی به پارچه هایی مانند پلی استر حساسیت نشان دهد پس خیلی مراقب باشید که از این نوع پارچه استفاده نکنید.
چه زمانی باید به پزشک مراجع کرد؟
اگر با رعایت نکات بهداشتی که در بالا گفته شد بهبودی در وضعیتتان ایجاد نشد و همچنان خارش واژن داشتید و یا اگر بهبود حاصل شد اما پس از گذشت چند روز مجدد خارش به سراغتان آمد مشکلتان را با پزشک مطرح کنید.
مطمئن باشید با رعایت بهداشت هرگز با این مشکل دردسر آور مواجه نخواهید شد.
موضوعات مرتبط: مطالب پزشکی
کج خلقی: براساس تحقیقات انجام شده، بدخلقی از جمله شکایات متعدد اطرافیان افرادی است که کمتر از میزان طبیعی می خوابند. این تیم از محققان شماری از افراد کم خواب را زیر ذره بین قرار داده اند و به این نتیجه رسیده اند که این افراد در برابر برخی مسائل واکنش تندتری نشان می دهند.
سردرد: براساس تحقیقات انجام شده توسط دانشمندان ۳۶ تا ۵۸ درصد از افرادی که متبلا به اختلالات تنفسی در زمان خواب هستند، با سردردهای غیرقابل وصفی در زمان بیدار شدن روبرو می شوند. دلیل این سردردها بیدارشدن های متوالی در طول خواب است که به بی خوابی منجر می شود.
ناتوانی در یادگیری: بی خوابی در حافظه کوتاه مدت نیز بی تاثیر نیست. با توجه به اینکه حافظه کوتاه مدت بخش مهمی از چرخه یادگیری است، از این رو بی خوابی می تواند تاثیر شگرفی روی توانایی افراد برای به یادآوردن کلماتی داشته باشد که روز پیش آن ها را به حافظه خود سپرده اند.
افزایش وزن: افرادی که دچار اختلالات خواب هستند و به میزان کافی نمی خوابند، دچار اختلالات هورمونی شده و در نتیجه اشتهای بیشتری برای خوردن غذاها با کالری بالا دارند.
کاهش بینایی: کم خوابی می تواند مشکلاتی را در بینایی افراد ایجاد کند که از جمله آن می توان به ایجاد دید تونلی، دوبینی و تار شدن بینایی اشاره کرد.
بیماری قلبی: براساس یافته های محققان، افرادی که در شبانه روز تنها چهار ساعت می خوابند در مقایسه با افرادی که هشت ساعت می خوابند، ضربان قلب بالاتری دارند.
آسیب پذیری در مقابل بیماری ها: در صورت بی خوابی حتی برای یک شب، سیستم دفاعی بدن به اندازه ای ضعیف می شود که تا حدودی قدرت آن برای مبارزه با میکروارگانیسم ها از بین می رود.
پرادراری: زمانی که انسان به خواب می رود، سیستم تولید ادرار در بدن فرآیند آرامتری را در پیش می گیرد اما زمانی که فردی در طول شب بیدار می ماند، خبری از فرآیند آرام تولید ادرار نیست.
اختلال تکلم: کم خواب ها، توانایی بیان تفکرات خود در قالب جملات را نداشته و نمی توانند آنچه را که در ذهن دارند، به درستی انتقال دهند.
سرماخوردگی: افرادی که ۹۲ درصد از زمان در رختخواب بودن را می خوابند، ۵٫۵ برابر بیش از افرادی که ۹۸ تا ۱۰۰ درصد از این زمان را می خوابند، احتمال سرماخوردگی دارند.
مشکلات سیستم گوارشی: در صورتی که کم خوابی بصورت مداوم تکرار شود، سندروم التهاب روده شدیدتر می شود.
دیابت: بیدار ماندن می تواند منجر به ایجاد مقاومت در برابر انسولین و در نتیجه مبتلا شدن به بیماری دیابت نوع دوم شود.
اختلالات ژنتیکی: فردی که در طول یک هفته هر شب کمر از شش ساعت بخوابد، عملکرد بیش از ۷۰۰ ژن مختل می شود.
موضوعات مرتبط: مطالب پزشکی
مو نقش مهمی در زیبایی دارد و زمانی که ریزش آن آغاز میشود تاثیر چشمگیر در کاهش اعتماد به نفس دارد.
وقتی خط رویش مو عقب میرود علامتی است که به شما میفهماند تغییراتی در بدن شما در حال وقوع است که خوشایند نیست و تمام این تغییرات ناشی از کمبود برخی از مواد غذایی است.
به گزارش هلث نیوز، کارشناسان ۱۰ ماده غذایی مهم و مفید را برای رفع این مشکل پیشنهاد کردهاند که عبارتند از:
۱٫ آب چغندر
آب چغندر تازه، سرشار از کربوهیدرات، پروتئین، پتاسیم، کلسیم، ویتامین B و ویتامین C است. بنابراین نوشیدن آب چغندر روزانه توصیه میشود.
۲٫ عدس
عدس سرشاراز مواد غذایی سالم همچون آهن، روی، پروتئین و بیوتین است. همچنین دانه سویا و لوبیا قرمز هم برای پیشگیری از ریزش مو توصیه می شود. پس به طور منظم از این حبوبات مصرف کنید.
۳٫ اسفناج
سبزیجات برگدار، همچون بروکلی، کلم پیچ، شنبلیله و اسفناج به حفظ سلامت فولیکولهای مو کمک میکنند. این سبزیجات گردش چربی پوست سر را نیز تسهیل میکنند.
۴٫ تخم مرغ
تخم مرغ، منبعی غنی از پروتئین، روی، سلنیوم، سولفور و آهن است. روی، مادهای است که برای ترمیم بافت پوست سر و تضمین صحت عملکرد غدد چربی در اطراف فولیکولهای مو ضروری است. تخم مرغ کمبود آهن را که از علل شناخته شده ریزش مو است برطرف میکند. این مواد به اکسیژن رساندن به فولیکولهای مو و سالم نگاه داشتن آنها کمک میکنند.
۵٫ گردو
گردو حاوی اسیدهای چرب امگا۳، ویتامین E و بیوتین است. این مواد مغذی از سلولهای موهای شما در برابر آسیبهایی که معمولا به خاطر تابش زیاد نور آفتاب پدیدار میشود، محافظت میکنند. خاصیت بارز گردو این است که حاوی مس نیز هست. مس به غنی سازی رنگ طبیعی موهای شما کمک میکند.استفاده از روغن گردو هم به اندازه روغن زیتون می تواند مفید باشد.
۶٫ مریم گلی
از قدیم مردم بر این باورند که مریم گلی از ریزش مو پیشگیری میکند. مصرف روزانه روغن مریم گلی یا خود مریم گلی به عنوان ادویه، فرآیند بازسازی پوست بدن را بهبود میبخشد. بدین معنی که پوست و مویی سالمتر پیدا خواهید کرد. عصاره مریم گلی را به شامپوی خود بیفزایید یا چای غلیظ مریم گلی بنوشید تا رشد موهایتان را تحریک کنید.
۷٫ گل رنگ
گل رنگ یک گشاد کننده عروق عالی است. پوست سرتان را هر روز به مدت ۲۰ دقیقه با روغن گل رنگ ماساژ دهید تا جریان خون موضعی و به دنبال آن رشد موهایتان را بهبود ببخشید.
۸٫ صدف
صدفهای خوراکی سرشار از روی هستند. کمبود روی یکی از اصلیترین عوامل ریزش موی شدید و خشکی و پوسته شدن پوست سر است. صدفها همچنین حاوی پروتئین نیز هستند. پروتئین باعث خواهد شد تا موهای ریختهتان با موهایی تازه، سالم و قوی جایگزین شود.
۹٫ زغال اخته
ذغال اختهها پر از ویتامین C است. ویتامین C باعث میشود تا گردش خون در پوست سر بهتر شده و از رگهای خونی ظریف که فولیکولهای مو را تامین غذایی میکنند مراقبت شود. کمبود ویتامین C در برنامه غذایی شما میتواند پوست و موی شما را مستعد خشکی و شکنندگی کند.
۱۰٫ ماهی قزل آلا
ماهی قزلآلا سرشار از پروتئین و ویتامین D است، دو مادهای که اجزای کلیدی موهایی سالم و قوی به حساب میآید. این ماهی آبهای شیرین، منبع بزرگی از اسیدهای چرب امگا۳۳ هم هست، اسیدی که مورد نیاز غشای سلولی و چربی طبیعی محافظ پوست سر است.
موضوعات مرتبط: مطالب پزشکی
چند راه حل ساده برای درمان مشکل ترش کردن معده می توان ارائه داد.
این مشکل زمانی بروز میکند که غدد گوارشی در معده اسید زیادی ترشح میکنند و وقتی مقدار آنها از حد معمول بیشتر شود، احساس سوزش سردل بروز میکند که با مصرف غذاهای ادویهدار تشدید میشود.
کارشناسان چندین اقدام خانگی را پیشنهاد میکنند که برای درمان این حالت مفید و موثر هستند.
از مصرف نوشیدنیهای گازدار و حاوی کافئین پرهیز کرده و چای گیاهی را جایگزین آن کنید. هر روز یک لیوان آب ولرم بنوشید.
موز، هندوانه و خیار را در رژیم غذایی روزانه خود بگنجانید. در ضمن آب هندوانه هم برای درمان ترشی معده بسیار مفید است.
هر روز یک لیوان شیر بنوشید. حتما آخرین وعده غذایی را ۲ تا ۳ ساعت قبل از رفتن به رختخواب مصرف کنید. بعلاوه همواره وعدههایی غذایی کوچک، منظم و سروقت داشته باشید.
از مصرف موادی مثل سرکه، غذاهای ادویهای، ترشی و خیارشور خودداری کنید.
فاصلههای طولانی مدت بین هر وعده غذایی یکی دیگر از عوامل افزایش اسید معده است. بنابراین توصیه میشود زمان بین وعدهها را کوتاهتر کنید اما وقت مشخصی را در هر روز به خوردن اختصاص دهید.
مقداری برگ نعناع را در آب جوش بجوشانید و این جوشانده را یک لیوان بعد از هر وعده غذایی مصرف کنید.
مکیدن مقداری میخک عطاری یک راه کار موثر دیگر در این زمینه است. لیمو، بادام و ماست هم به عنوان خوردنیهایی شناخته شده هستند که اسید معده را کاهش داده و سوزش سردل را بهبود میدهند.
سیگار و الکل هر دو اسید معده را افزایش میدهند اما در عوض جویدن آدامس به دلیل تولید بزاق و کمک به حرکت غذا در مجاری گوارشی، علائم سوزش سردل را کاهش میدهد.
زنجبیل به هضم غذا کمک میکند چه به صورت پودر و یا به صورت کپسول باشد.
همچنین نوشیدن یک لیوان شربت آب لیمو یک ساعت قبل از ناهار علائم این مشکل را کاهش میدهد. علاوه بر اینها مصرف سبزیجاتی مثل کلم، کدو حلوایی، لوبیا، هویج و پیاز بهاری در کاهش علائم ترش کردگی معده موثر است.
موضوعات مرتبط: مطالب پزشکی
انجمن اختلالات عصبی و سکته مغزی ایالات متحده آمریکا اعلام کرده که سردردهای میگرنی حدود ۱۲ درصد از بزرگسالان را در کشور آمریکا درگیر خود کرده است.
میگرن یک سردرد تپش دار است که می تواند در یک سو یا هر دو سوی سر ایجاد شود. سردرد میگرن بیشتر با تهوع، استفراغ یا کاهش اشتها همراه است. فعالیت فیزیکی و ورزش، نورهای درخشان یا صداهای بلند می توانند سردرد را بدتر کنند. بیشتر افراد دچار سردرد میگرن، پس از آغاز سردرد به محلی تاریک، آرام و خنک می روند تا سردردشان رفع شود.
* داروهای ضد التهاب غیر استروئیدی(Nsaids):
این داروها مانند ایبوپروفن(Advil, Motrin, others) یا آسپیرین ممکن است به تسکین میگرن های ملایم کمک نمایند.
داروهایی که به طور ویژه برای درمان میگرن به بازار عرضه می شوند مانند ترکیبی از استامینوفن، آسپیرین و کافئین نیز ممکن است میگرن های ملایم را تسکین دهند ولی به تنهایی برای تسکین میگرن های شدید کفایت نمی کنند.
اگر این داروها برای مدت زمانی طولانی و یا با تکرر زیاد مصرف شوند مصرف آن ها می تواند منجر به زخم ها، خونریزی معده و روده و سردردهای برگشت پذیر گردد.
* تریپتامین ها:
برای اغلب افرادی که به حمله های شدید میگرن مبتلا هستند تریپتان ها داروهای انتخابی هستند، آن ها در تسکین درد، حالت تهوع و حساسیت به نور و صدا که با میگرن همراه باشد موثر هستند.
داروهای این گروه عبارت هستند از سوماتریپتان(Imitrex) و ریزاتریپتان(Maxalt) و ناراتریپتان(Amerge) و Zolmitriptan(Zomig) و almotriptan یا Axert و frovatriptan یا Frova و eletriptan یا Relpax.
اثرات جانبی تریپتان ها شامل تهوع، گیجی و ضعف عضلانی می باشند و مصرف آن ها برای افراد در معرض خطر سکته ها و حمله های قلبی توصیه نمی شود.
یک ترکیب دارویی جدید(تنها به صورت قرص) از داروی sumatriptan و داروی ناپروکسین سدیم (treximet) در سال ۲۰۰۸ میلادی در دسترس قرار گرفت. مصرف ترکیب این دو دارو نسبت به مصرف یکی از آن ها به تنهایی، در تسکین علائم میگرن موثرتر است.
* ارگوت ها:
ارگوتامین(Migergot, Cafergot) نسبت به تریپتان ها بسیار ارزان تر است از طرفی کمتر هم موثر می باشد.
همچنین به نظر می رسد که این نوع دارو بیشترین اثربخشی را برای افرادی که دردشان بیش از ۴۸ ساعت به طول می انجامد، دارد.
دهیدرو ارگوتامین(migranal) مشتقی از ارگوت ها می باشند که موثرتر بوده و عوارض جانبی کمتری را نسبت به ارگوتامین ها دارند.
* داروهای ضد تهوع:
از آن جا که حمله های میگرنی اغلب به همراه تهوع( با و یا بدون استفراغ) هستند، مصرف این داروها برای بهبود تهوع مطلوب است و اغلب با مصرف داروهای دیگر ترکیب می شود.
از جمله داروهایی که مکررا تجویز می شوند عبارت هستند از: Metoclopramide(مصرف خوراکی) و یا Pro chlorpromazine(به صورت خوراکی و یا از طریق شیاف مقعد)
* ترکیبات بوتالبیتال(Butalbital):
داروهایی هستند که داروی مسکن Butalbital را با آسپیرین یا استامینوفن ترکیب می نمایند(Butapap, Phrenlin Forte).
این داروها برخی اوقات برای درمان حمله های میگرنی استفاده می گردند.
برخی ترکیبات درمانی نیز شامل کافئین و یا کدئین(Esgic-Plus, Fioricet) می باشند. از آن جا که این داروها خطر ایجاد سردردهای برگشت پذیر و دیگر عوارض جانبی را دارند لذا می بایست به صورت غیر مکرر مصرف شوند.
* اوپیات ها:
شامل داروهایی از جمله داروی های مخدر(narcotic) به ویژه کدئین هستند و برخی اوقات ممکن است برای معالجه ی درد میگرن وقتی افراد نمی توانند تریپتان یا ارگوت مصرف کنند، استفاده شوند. Narcotic ها اعتیاد آور هستند و اغلب، تنها به عنوان آخرین راه حل پیشنهاد می شوند.
راه های ساده تر برای رفع دردهای ناشی از حمله های میگرنی استفاده از منتول برای کم کردن سردرد میگرنی برای درمان میگرن از محلول ۱۰ درصد منتول که جزو اصلی عصاره نعناع است به صورت موضعی روی پوست ناحیه شقیقه استفاده می شود. یافته ها نشان داده است که حدود ۲ ساعت بعد از استفاده از ژل موضعی منتول سردرد کاهش یافته است. حتی این عصاره می تواند تهوع، استفراغ، و حساسیت به نور و صدا ناشی از میگرن را نیز کاهش دهد. از آنجا که منتول یک درمان موضعی است پس عوارض جانبی خاصی هم ندارد و می توان آن را با سایر درمان های میگرن ترکیب کرد.
درمان های شیوه ی زندگی
روش های خوددرمانی می تواند به تسکین و توقف درد میگرن کمک نماید.
آرام سازی ماهیچه ها مثل مدیتیشن و یوگا به هیچ ابزاری نیاز ندارند. شما می توانید آن ها را در کلاس های آموزشی یا در خانه با استفاده از کتاب ها یا نوارها یاد بگیرید و می توانید هر روز نیم ساعت آن ها را انجام دهید. ممکن است عامل آرامش بخشی را برای خود بیابید برای مثال گوش کردن به موسیقی، باغبانی، دوش داغ گرفتن یا خواندن کتاب.
خواب کافی داشته باشید، اما پُرخوابی نکنید
متوسط خواب مورد نیاز برای بزرگسالان، ۶ تا ۸ ساعت در شبانه روز است. همچنین بهتر است که در زمان مشخصی به رختخواب بروید و در زمان مشخصی بیدار شوید.
کیسه ی یخ
استراحت و آرامش
وقتی احساس می کنید که سردردی به سراغ تان می آید اگر برای تان امکان دارد در تاریکی و در اتاقی ساکت، استراحت کنید.
یک تکه یخ پیچیده شده در پارچه را در پشت گردن تان و روی مناطق دردناک در پوست سر با فشار دادن آرام نگه دارید و بمالید.
دفتر یادداشت روزانه برای سردردتان داشته باشید
یادداشت های ثبت سردردهای تان را ادامه دهید حتی پس از این که به پزشک مراجعه کرده باشید. این امر به شما کمک خواهد کرد که یاد بگیرید چه چیزهایی میگرن های شما را تحریک خواهند کرد و چه معالجاتی موثرتر هستند.
درمان های جایگزین
اگر سردرد مزمن دارید، ممکن است درمان هایی به شرح زیربرای تان مفید باشند:
* طب سوزنی:
در این معالجه، پزشک تعداد زیادی سوزن یک بار مصرف نازک در داخل چندین منطقه از پوست تان در نقاط مشخص جا گذاری می کند. تعدادی از آزمایشات بالینی دریافته اند که طب سوزنی ممکن است برای سردرد مفید باشد.
* بیوفیدبک:
بیوفیدبک نوعی روش تجسم خلاق و کنترل فکر و فرآیند ذهنی است. معلوم شده است که بیوفیدبک در تسکین دردهای میگرنی موثر می باشد. این روش آرام سازی از ابزار ویژه ای برای آموزش نحوه ی بررسی و مدیریت پاسخ های جسمانی خاص مرتبط با استرس(مثل کشش و انبساط عضلانی) مدد می گیرد.
* ماساژ:
ماساژ ممکن است به کاهش تناوب میگرن کمک کند و می تواند کیفیت خواب تان را بهبود بخشد، لذا این امر می تواند در جهت پیشگیری از میگرن مفید باشد.
گل مینا
* گیاهان، ویتامین ها و مواد معدنی:
بعضی مدارک حاکی از اثر بخشی گیاه feverfew و butterbur در پیشگیری از میگرن ها یا کاهش شدت آن ها می باشند.
همچنین مصرف دوز بالایی از ریبوفلاوین(ویتامین ب۲) ممکن است به وسیله ی تصحیح کردن کمبودهایی در سلول های مغزی از میگرن ها پیشگیری کند.
مصرف مکمل های کوآنزیم Q10 نیز ممکن است در بعضی از افراد مفید باشند. مکمل های سولفات منیزیم ممکن است تناوب سردردها را در بعضی افراد کاهش دهند اگرچه همه ی مطالعات با این موضوع موافق نیستند.
* به نظر می رسد که مصرف منیزیم درون وریدی در بعضی از افراد مدت زمان یک سردرد شدید را کاهش دهد، مخصوصا افرادی که کمبود منیزیم دارند.
کمپرس سرد برای کاهش سردرد میگرنی
استفاده از این کمپرس سرد، قدیمی ترین روش برای درمان انواع سردرد است. کمپرس سرد, درجه حرارت خون در حال عبور از شریان ها را کاهش داده و به تسکین درد کمک میکند.
با کافئین سردرد میگرنی را کم کنید
برخی افراد مبتلا به میگرن گزارش داده اند که مصرف مقدار کمی کافئین مثلا یک فنجان قهوه، به تسکین علائم درد ناشی از میگرن در آنها کمک می کند. کافئین یک ضد درد و ضد التهاب است و به باریک شدن عروق خونی اطراف مغز کمک می کند. پژوهشگران دریافته اند که کافئین عملکرد ماده ای به نام آدنوزین را که در اثر افزایش حجم مغز در طول حمله میگرنی ایجاد می شود، مهار می کند. همچنین نشان داده شده که کافئین در تسکین درد میگرنی سریع تر از مسکن عمل می کند.
قرص ملاتونین برای کاهش درد میگرنی
ملاتونین هورمون تولید شده توسط مغز است که چرخه خواب را تنظیم می کند. اگر چه ارتباط بین ملاتونین و میگرن هنوز به طور کامل شناخته نشده است، اما برخی مبتلایان به میگرن موفقیت استفاده از قرص ملاتونین و پیشگیری از حملات میگرن را گزارش کرده اند. برخی محققان نیز گمان می کنند که عدم تعادل ملاتونین در مغز با سردردهای میگرنی در ارتباط است. برخی دیگر از پژوهشگران می گویند، اختلالات خواب در میان میگرنی ها شایع تر است و قرص های ملاتونین با تنظیم چرخه خواب از حملات میگرنی می کاهند.
مکمل های منیزیم سردردهای میگرنی را کم می کند
شواهدی وجود دارد که نیمی از تمام افراد مبتلا به میگرن، دچار کمبود منیزیم هستند. و مطالعات دیگر نشان داده اند که مصرف روزانه مکمل منیزیم تا ۴۰ درصد از حملات میگرنی می کاهد.
موضوعات مرتبط: مطالب پزشکی
سازمان FDA همچنین داروی دیگری به نام Ryzodeg را تایید کرد که ترکیبی از ترسیبا و انسولین است.
در سال ۲۰۱۳، سازمان FDA درخواست شرکت سازنده ترسیبا را برای تایید آن به دلیل نگرانیهایی که برای سلامت و ایمنی قلب وجود داشت، رد کرده بود. پس از آن بار دیگر این دارو مورد تجزیه و تحلیل قرار گرفته و اثر بخشی آن، پس از انجام آزمایشات متعدد روی بیش از ۳۷۰۰ بیمار مبتلا به دیابت بررسی شد.
نتایج نشان داد که در مقایسه با سایر محصولات انسولین این دارو بهتر سبب کاهش قند خون شده است.
انسولین با اثر طولانیمدت، در درمان بیماران مبتلا به دیابت نوع ۱ و نوع ۲ نقش بسیار مهمی ایفا میکند. سازمان غذا و دارو ایالات متحده اعلام کرد که همچنان به حمایت از داروهای جدید برای درمان دیابت متعهد است و از آنها استقبال میکند.
ترسیبا و رایزودیگ نباید توسط بیماران دیابتی که در خون آنها سطوح بالایی از «کتون» وجود دارد استفاده شود.
برخی از اثرات جانبی این داروها عبارتند از: افت قند خون، واکنشهای آلرژیک، خارش، تورم و افزایش وزن.
موضوعات مرتبط: مطالب پزشکی
تاریخچه بادکش درمانی
به مصر باستان، چین و خاورمیانه بر می گردد. یکی از قدیمی ترین کتاب های مرجع پزشکی می گوید که مصریان باستان در سال ۱۵۵۰ قبل از میلاد از بادکش درمانی استفاده می کرده اند.
اما به طور کلی جوامع پزشکی غرب، روش بادکش درمانی را خیلی قبول ندارند و انجم سرطان آمریکا می گوید: شواهد علمی موجود، بادکش درمانی را برای سرطان ها و هر بیماری دیگری موثر نمی دانند و گزارش های مبنی بر تاثیر بادکش درمانی در درمان بیماری ها، بیشتر داستان گونه است تا بر اساس تحقیقات علمی.
اما یک بررسی در سال ۲۰۱۲ که در مجله PLoS ONE منتشر شده نشان داد که تاثیر بادکش درمانی بیشتر از یک تلقین است.
محققان استرالیایی و چینی، ۱۳۵ تحقیق مربوط به بادکش درمانی را که بین سال های ۱۹۹۲ تا ۲۰۱۰ منتشر شده بود، بررسی کردند.
بعد از این بررسی آنها دریافتند وقتی بادکش درمانی همراه با سایر روش های درمانی مانند طب سوزنی و یا داروها در درمان بیماری ها مورد استفاده قرار بگیرد، تاثیر خواهد کرد، بیماری هایی مانند زونا، آکنه، فلج صورت و ساییدگی مهره های گردن.
حامیان بادکش درمانی معتقدند این روش می تواند درد و التهاب سراسر بدن را کاهش دهد و آرامش و سلامت روحی و جسمی را ارتقا بخشد
البته این محققان معتقدند که بسیاری از این تحقیقات دارای تعصباتی نسبت به این روش هستند و برای نتجه گیری قطعی، تحقیقات بیشتر و بهتری لازم است.
انواع بادکش درمانی
دو نوع بادکش درمانی به طور کلی وجود دارد:
بادکش درمانی خشک (فقط مکش پوست)
بادکش درمانی تر (مکش پوست همراه با خون آمدن کنترل شده از آن)
در هر دو نوع روش بادکش درمانی، ابتدا یک ماده اشتعال زا مانند یک تکه پنبه آغشته به الکل را آتش می زنیم و آن را داخل فنجان مخصوص بادکش درمانی قرار می دهیم
بعد از خاموش شدن آتش، فنجان را روی پوست بیمار بر می گردانیم (یعنی دهانه فنجان روی پوست قرار بگیرد).
زمانی که هوای داخل فنجان سرد شود، درون آن خلا به وجود می آید که باعث می شود پوست به داخل فنجان کشیده شود و پوست در اثر گشاد شدن رگ های خونی، قرمز می شود.
معمولا ۵ تا ۱۰ دقیقه فنجان روی پوست باقی می ماند و بعد از این مدت، فنجان را بر می داریم.
در روش های جدیدتر بادکش درمانی، از یک پمپ پلاستیکی روی فنجان برای ایجاد خلا استفاده می شود
گاهی اوقات هم متخصص بادکش درمانی از فنجان های سیلیکونی (از نوع پزشکی) استفاده می کند، زیرا این فنجان ها به راحتی خم می شوند و می توان آنها را از یک قسمت پوست روی قسمت دیگر گذاشت و اثر ماساژمانند روی پوست دارند
در طی بادکش درمانی تر یا مرطوب که همان حجامت است، فرد متخصص ابتدا مدت سه دقیقه فنجان دارای خلا را روی پوست بیمار قرار می دهد تا مکش ملایمی ایجاد شود.
سپس فنجان را بر می دارد و با یک تیغ یا چاقوی جراحی کوچک، چند برش سطحی روی پوست بادکرده می زند.
مجددا فنجان دارای خلا را روی بریدگی ها می گذارد تا کمی خون از پوست خارج شود (تصویر پایین).
بعد از این کار، روی محل بریدگی پماد آنتی بیوتیک می مالند و باند می بندند (گاز استریل) تا چرک نکند.
طی ۱۰ روز هم ظاهر پوست به حالت عادی برمی گردد، یعنی قرمزی و ورم آن از بین می رود.
طرفداران بادکش درمانی معتقدند بادکش درمانی تر یا حجامت، مواد مضر و سموم را از بدن خارج می کند و بهبودی از بیماری ها و سلامت فرد را ارتقا می بخشد.
فواید بادکش درمانی
انجمن بادکش درمانی بریتانیا می گوید بادکش درمانی می تواند انواع مختلفی از بیماری ها را درمان کند، ولی این گفته ها بر اساس تحقیقات علمی نیست.
در هر حال از بادکش درمانی برای درمان بیماری های زیر استفاده می شود:
• بیماری های خونی مانند کم خونی و هموفیلی
• بیماری های روماتیسمی مانند آرتروز و فیبرومیالژی
• اختلالات باروری و بیماری های زنانه
• بیماری های پوستی مانند اگزما و آکنه
• فشار خون بالا
• میگرن
• اضطراب و افسردگی
• احتقان ریه ها در اثر آلرژی و آسم
• سیاهرگ های واریسی
حامیان بادکش درمانی همچنین معتقدند این روش می تواند درد و التهاب سراسر بدن را کاهش دهد و آرامش و سلامت روحی و جسمی را ارتقا بخشد.
عوارض بادکش درمانی
بادکش درمانی روش نسبتا کم خطر و کم عارضه ای است، به خصوص اگر توسط فردی که در این کار مهارت و تخصص دارد، انجام شود.
عوارض بادکش درمانی عبارتند از:
• کمی ناراحتی و درد
• اثر سوختگی مانند
• خونمردگی و کبودی پوست
• عفونت پوست
افراد زیر نیز بایستی از انجام بادکش درمانی خودداری کنند:
• زنان باردار
• خانم هایی که در دوران قاعدگی هستند
• بیماران مبتلا به سرطان متاستاتیک (یعنی سرطانی که از یک قسمت بدن به قسمت دیگر پخش می شود)
• افراد دچار شکستگی استخوان یا گرفتگی عضلات
همچنین روی قسمت هایی از بدن که موارد زیر را دارند، نباید بادکش درمانی انجام داد:
• یک زخم
• ترومبوز ورید عمقی (لخته خون در رگ های پا)
• یک شریان (سرخرگ)
• نبضی که حس می شود
مشکلی که در رابطه با بادکش درمانی وجود دارد این است که بیماران با اکتفا کردن به روش بادکش درمانی، درمان پزشکی خود را انجام ندهند، در حالی که عقب انداختن و یا پرهیز از درمان پزشکی بیماری هایی مانند سرطان، عواقب خطرناکی را برای فرد در پی دارد.
لذا در کنار درمان پزشکی توصیه شده توسط پزشک متخصص، باید از بادکش درمانی استفاده کرد، نه به تنهایی.
همچنین پزشک ممکن است به اشتباه فکر کند آثار به جامانده از بادکش درمانی روی پوست فرد، مربوط به مصرف مواد مخدر باشد.
محققان معتقدند برای اثبات یا رد فواید بادکش درمانی تحقیقات بیشتری لازم است، زیرا مطالعات گسترده ای در این رابطه انجام نشده است و بیشتر تحقیقات در این زمینه، محدود و ضعیف هستند.
موضوعات مرتبط: مطالب پزشکی
معاون تحقیقات و فناوری وزارت بهداشت گفت: سالانه 85 هزار نفر در ایران به سرطان مبتلا می شوند که 55 هزار نفر آنها جان خود را از دست می دهند.
وی افزود: هم اکنون در جهان میزان ابتلا به سرطان 182 نفر در 100 هزار و در ایران 132 نفر به ازای هر 100 هزار نفر است که در مقام مقایسه شرایط ما آنچنان که تبلیغ می شود وخیم نیست اما همچنان آمار ابتلا بسیار بالاست و باید چاره اندیشی شود.
معاون تحقیقات و فناوری وزیر بهداشت ادامه داد: با تشکیل کمیته ملی کنترل سرطان در وزارت بهداشت اقدامات خوبی در سطح ملی در حال اجراست بطوریکه در 4 برنامه شامل؛ پیشگیری از سرطان، ثبت سرطان، غربالگری برای برخی از سرطانها و درمان سرطان ، راهکارهایی پیش بینی شده است و بصورت تحقیقاتی و عملیاتی درحال اجراست .
وی افزود: خوشبختانه 50 درصد سرطانها در کشور قابل درمان است و 30 درصد قابل پیشگیری است.
ملک زاده تصریح کرد: شایعترین سرطان در مردان در ایران سرطان معده و در زنان سرطان سینه است.
وی ادامه داد: طول عمر بیشتر، تریاک، سیگار، قلیان، مصرف فست فودها، غذاهای چرب و برشته، نوشابه، مواد غذایی و آب های حاوی نتیرات و مصرف بیش از حد نمک از دیگر عوامل موثر بر شیوع سرطان هستند و در مقابل مصرف کلسیم، لبنیات، سبزیجات و گوشت سفید ماهی و سایر غذاهای دریایی می تواند در پیشگری از سرطان موثر باشد.
ملک زاده در خصوص راه اندازی مرکز تحقیقات سرطان در اردبیل گفت: با توجه به بالا بردن سرطان معده در شمال کشور و اردبیل ایجاد و راه اندازی انستیتو کانسر در این استان ضروری بوده و وزارت بهداشت حمایت های لازم را در این زمینه بعمل خواهد آورد.
ساختمان مرکز تحقیقات سرطان (انستیتو کانسر) در اردبیل احداث می شود
رئیس دانشگاه علوم پزشکی اردبیل نیز در جلسه ای که با حضور معاون تحقیقات و فن آوری وزارت بهداشت به منظور بررسی مشکلات بیماران سرطانی در اردبیل برگزار شد، ضمن تشریح وضعیت موجود سرطان به اقدامات انجام گرفته در دانشگاه در جهت پیشگیری و درمان سرطان پرداخت .
فرهاد پورفرضی گفت: به لحاظ بالا بودن آمار ابتلا به سرطان معده در اردبیل ، محققین و اساتید دانشگاه علوم پزشکی آمادگی دارند در برنامه پیشگیری و درمان سرطان در برنامه کشوری کهورت ، همکاری های لازم را با وزارت بهداشت داشته باشند.
وی افزود: در صورت صدور مجوز برای احداث انستیتو سرطان از سوی معاونت تحقیقات و فن آوری وزارت بهداشت محل مورد نظر جهت احداث با همکاری دستگاههای ذیربط استانی مشخص و با کمک خیّر اردبیلی ؛ آقای جعفرزاده این مرکز احداث می شود.
موضوعات مرتبط: مطالب پزشکی
ویروس های عامل بیماری می توانند تا مدت زمانی طولانی (برای راینو ویروس تا بیش از ۱۸ ساعت) در محیط زنده بمانند و ممکن است از دستان به چشمان و بینی که محل عفونت هستند، منتقل شوند. ویروس از طریق عطسه، سرفه و تماس با افراد یا اشیاء آلوده قابل انتقال به بدن است.
برخی معتقدند که در معرض سرما قرار گرفتن باعث سرماخوردگی می شود و همین باعث شده که این نام را برای بیماری انتخاب کنند که البته این مطلب به اثبات نرسیده و رد شده است.
عفونت دستگاه تنفسی فوقانی بر اساس قسمت هایی از بدن که بیشتر دچار عفونت می شوند، دسته بندی می گردند، که سرماخوردگی عمدتاً بینی، سینوس ها (سینوزیت)، گلو (فارنژیت) و همچنین یک یا هر دو چشم را با التهاب ملتحمه تحت تأثیر قرار می دهد.
علائم بیماری معمولاً به واکنش دستگاه ایمنی بدن بیشتر مرتبط هستند تا به بافت هایی که ویروس از بین می برد. تشخیص بیماری سرماخوردگی از آنفلونزا بسیار مشکل و گاهی غیرممکن است، در آنفلوانزا علائمی مانند سردرد، درد عضلات و تب شدت بیشتری دارند که البته در سرماخوردگی های شدید هم به همان شکل است.
با هر بار ابتلا به بیماری، بدن انسان پادتن مربوط به ویروس را تولید می کند تا در آینده دیگر به آن مبتلا نشود، اما از آنجا که بیش از دویست ویروس مختلف باعث سرماخوردگی می شوند، با هر بار ابتلا باید پادتن مختص آن ساخته شود و برای همین یک فرد در طول زندگی خود به طور متوسط ۵۰ بار (بزرگسالان دو تا پنج بار در سال و کودکان شش تا ده بار در سال) به سرماخوردگی مبتلا می شود.
همچنین به دلیل همان دویست ویروس، ساختن واکسن سرماخوردگی مشکل و غیرممکن است و هیچ دارویی برای این بیماری تاکنون به وجود نیامده است، اگرچه علائم بیماری را با داروهای تب بر (مانند استامینوفن) یا ضدآبریزش بینی (مانند آنتی هیستامین) می توان کاهش داد.
در بعضی موارد که احتمال ابتلا به یک بیماری باکتریایی (مانند برونشیت، سینه پهلو، سینوزیت و عفونت گوش میانی) وجود دارد، از پادزیست برای درمان آن استفاده می شود، اما پادزیست ها هیچ تاثیری بر روی ویروس سرماخوردگی ندارند. برخی نیز معتقدند که ویتامین ث یا قرص روی یا عسل می تواند باعث بهبودی علائم بیماری شود که به طور کامل به اثبات نرسیده است.
به طور کلی پیشگیری از بیماری آسان است، زیرا ویروس عامل بیماری مدت زمان محدودی را زنده می مانند و با شست وشوی دست ها که یکی از راه های مهم برای پیشگیری است، می تواند آن را از بین برد و برخی شواهد استفاده از ماسک های بینی و دهان را نیز موثر می دانند.
درمان سرماخوردگی
سرماخوردگی عفونت دستگاه تنفسی فوقانی است که به راحتی منتقل می شود. برخلاف باکتری ها، ویروس ها دارای ساختار سلولی نیستند. ویروس سرماخوردگی دارای جداری (envelope) از جنس پروتئین است و از این روی مقامت بیشتری نسبت به دیگر انواع ویروس ها دارد.
دانشمندان بر این باورند که ویروس ها «زنده» نیستند و باید در اطراف سلول ها قرار گیرند تا بتوانند تکثیر شوند.
ویروس های دیگری نیز ممکن است علت سرماخوردگی باشند که عبارتند از: کروناویروس ها (۱۰-۱۵%)، ویروس پاراآنفلوانزا انسانی (۱۰-۱۵%)، ویروس سنسیشال تنفسی انسانی ، آدنوویروس (۵%)، آنتروویروس، و ویروس متاپنومو.از این ویروس بیش از یک نوع وجود داردو در کل، بیش از دویست ویروس مختلف به سرماخوردگی ها مربوط می شوند.دانشمندان هنوز قادر به تشخیص علت ۲۰ تا ۳۰ درصد سرماخوردگی های بزرگسالان نیستند، اگرچه فرض بر ویروسی بودن عامل آنها است و نوع ویروس اهمیتی برای درمان بیماری ندارد.
راینو ویروس رایج ترین عامل سرماخوردگی است و در ۳۰ تا ۸۰ درصد موارد علت بیماری شناخته می شود.
راینو ویروس، ویروسی از خانواده پیکورناویروس ها و شامل ۹۹ نوع مختلف شناخته شدهو دارای قطری حدود ۲۰ نانومتر است، به طوری که پنج هزار عدد از این ویروس تنها ۱ میلی متر جای می گیرند.راینو ویروس نوع C در سال ۲۰۰۷ کشف شد و در سرتاسر دنیا قابل مشاهده می شود.
تاثیر نوع C نسبت به نوع A و B شدیدتر است.راینو ویروس دارای یک ژنوم RNA معمولی با پروتئین و پلی نوکلئوتید است که مشابه DNA انسان عمل می کند. این پروتئین ها عامل اصلی واکنش پادتنهای بدن انسان هستند.
اینو ویروس ها در دمای ۹۱ درجه فارنهایت (معادل ۳۲٫۷ درجه سلسیوس) بهترین شرایط را برای رشد و نمو دارند و این دمایی است که در نوک بینی انسان مشاهده می شود.ساختار کروناویروس ها نیز دارای یک ژنوم RNA معمولی است.افرادی که همزمان دارای بیماری دیگری باشند و کودکان مبتلا به بیماری های قلبی، بیشتر در معرض خطر ابتلا به کروناویروس ها هستند.
معمولاً شدت سرماخوردگی که کروناویروس عامل آن باشد بیشتر است.کروناویروس ها که پس از راینو ویروس ها بزرگترین عامل ابتلا به سرماخوردگی هستند، بیشتر در زمستان و بهار باعث سرماخوردگی می شوند.اگرچه کروناویروس ها بیشتر در جانوران دیده می شوند، اما پنج نوع از آنها دستگاه تنفسی بدن انسان را تحت تاثیر قرار می دهد.
تشخیص اینکه علت بیماری کروناویروس باشد یا خیر کمی مشکل است، چرا که برخلاف راینو ویروس ها به سختی در آزمایشگاه رشد و نمو می کنند.ساختار آدنوویروس ها شامل دو DNA معمولی می شود و تاکنون بیش از ۴۰ گونه از آن شناخته شده است ولی فقط در چند گونه از آن مشخص است که چگونه باعث به وجود آمدن بیماری می شوند.
ویروس سنسیشیال تنفسی می تواند در نوزادان (به ویژه نوزادان زیر یک سال که زایمان زودهنگام داشته اند) و یا افرادی که مبتلا به یک بیماری مزمن ریوی باشند، موجب بیماری سینه پهلو شود.
موضوعات مرتبط: مطالب پزشکی
دبير علمي دوازدهمين كنگره بين المللي ام اس با اشاره به اينكه حدود 70 تا 80 درصد بيماران ام اسي در جهان به سمت ام اس پيشرونده مي روند، گفت: ما بايد كاري كنيم كه بيماران به اين فاز كشيده نشوند زيرا در چنين شرايطي، وضعيت بيمار بسيار وخيم مي شود و بيمار ديگر نمي تواند امور روزمره خود را انجام دهد و به كمك ديگران نياز پيدا مي كند.
به گزارش آفرينش دكتر محمود عابديني افزود: ماهيت بيماري ام اس اين است كه مرتب پيشرفت مي كند در اين بيماري يك پروسه التهابي پيش مي آيد كه فاز پيشرفته بيماري است و اگر بيمار در اين فاز برود اقدامات توانبخشي خيلي موثر است و مي توان از اين طريق وضعيت او را بهبود بخشيد. بنابراين توانبخشي از بخش هايي است كه سعي شده در اين لبيييطئططوي با بيان اينكه تعداد مبتلايان به ام اس پيشرونده درحال افزايش است، گفت: شايد تا حدود 15 تا 20 سال پيش بيماران كمتر در اين فاز مي رفتند اما درحال حاضر تعداد اين بيماران بيشتر شده است و اين مساله باعث مختل شدن كل فعاليت روزانه بيماران و حتي خانواده هاي آنها مي شود.
عابديني اظهار كرد: بنابراين هدف اين است كه با اقدامات توانبخشي به موقع بتوانيم شرايط بيماران را بهبود بخشيم و در اين كنگره نيز بخشي به عنوان اقدامات پرستاري اختصاص داده شده است.وي ادامه داد: يكي از مباحث كنگره در مورد درمان هاي جديد ام اس و داروهاي موجود در بازار است كه بيشتر تزريقي هستند و ممكن است به صورت هفتگي، يك روز درميان يا هفته اي سه بار مصرف شوند.عابديني در مورد داروهاي تزريقي گفت: معمولا مصرف اين داروها مادام العمر است يعني بيمار ام اسي بايد تا آخر عمر از اين دارو استفاده كند بنابراين طبيعي است كه بيماران بعد از مدتي از تزريقات مكرر خسته شوند يا دچار عوارض شوند بنابراين ممكن است درمان دارويي را قطع كند.
وي اظهار كرد: ازجمله عوارض شايعي كه اين داروها ايجاد مي كنند تب و لرز، درد عضله، درد مفاصل، تعريق زياد و دردهاي منتشر و واكنش هاي پوستي در محل تزريق است. همچنين ممكن است بيمار دچار ترس از تزريق شود كه در اثر مجموع اين عوارض بيمار ممكن است خسته شده و درمان هاي تزريقي را رها كند.عابديني خاطر نشان كرد: خوشبختانه هر روز داروهاي جديد خوراكي وارد بازار مي شوند كه عوارض كمتر و تاثير بيشتري نسبت به داروهاي تزريقي دارند.
وي در مورد تاثير مصرف ويتامين دي براي پيشگيري از ام اس گفت: بحث هاي زيادي در اين مورد مطرح است كه كمبود ويتامين دي مي تواند در بروز ام اس نقش داشته باشد و حتي در درمان اين بيماري از آن استفاده مي شود اما در مورد اينكه آيا تزريق روزانه ويتامين دي در پيشگيري از اين بيماري مي تواند موثر باشد، فرضياتي وجود دارد كه برخي آن را تاييد و برخي رد كرده اند.
عابديني با بيان اينكه نقش ويتامين دي در پيشگيري از اين بيماري در اين كنگره مورد بررسي قرار مي گيرد، افزود: در مورد تاثير و نقش تغذيه در ام اس و اينكه آيا رژيم غذايي در اين بيماري نقش اثرگذار دارد، نيز مباحثي در اين كنگره مطرح مي شود.
وي بيان كرد: به طور كلي در اين مورد نيز هيچ نظر قطعي مطرح نشده است اما توصيه مي شود كه از مصرف چربي هاي اشباع نشده پرهيز شود و روغن ماهي و روغن اي و مواد غذايي حاوي آنتي اكسيدان مانند گوجه فرنگي بيشتر مورد استفاده قرارگيرد.
دبير علمي كنگره ام اس در مورد مهمانان خارجي اين كنگره اظهار كرد: علاوه بر مهمانان داخلي حدود 15 مهمان نيز از كشورهاي آلمان، آمريكا و كانادا در اين كنگره حضور مي يابند.عابديني با بيان اينكه تعداد زيادي مقاله به اين كنگره ارسال شده است، افزود: علاقمندان به حضور در اين كنگره تا اول مهرماه فرصت دارند مقالات خود را به دبيرخانه اين كنگره ارسال كنند.
اين كنگره از بيست و يكم تا بيست و دوم آبان ماه در سالن پيامبر اعظم دانشگاه علوم پزشكي مازندران در ساري برگزار مي شود.ام اس يك بيماري خود ايمني است كه علت اصلي بروز و ظهور آن نامشخص است. علايم اوليه اين بيماري ممكن است به صورت علايم حركتي و يا به صورت علايم حسي باشد مانند مور مور شدن يا سوزن سوزن شدن سر انگشتان پا يا علايم بينايي باشد.دوزادهمين كنگره بين المللي ام اس با حضور جمعي از متخصصان داخلي و خارجي از 21 تا 22آبان ماه سال جاري در ساري برگزار مي شود
موضوعات مرتبط: مطالب پزشکی
همه عضلات بعد از فعالیت دچار افزایش حجم میشوند. این افزایش حجم میتواند در کوتاه مدت یا بلند مدت ایجاد شود. وقتی فردی مدت زیادی ورزش میکند عضلات وی بتدریج و در عرض چند ماه قوی و بزرگ میشوند. وی بدنی عضلانی پیدا میکند. این بزرگ شدن عضلات حتی در ساعاتی که فرد ورزش نمیکند هم باقی مانده و وجود دارند.
نوعی دیگری از افزایش حجم عضلات وجود دارد که موقتی و گذرا است. همه عضلات بعد از چند دقیقه فعالیت افزایش حجمی موقتی پیدا میکنند. این افزایش حجم معمولا بر اثر پرخونی است که در توده عضله ایجاد میشود.
عضله به این خون احتیاج داد تا بتواند کاری را که از او خواسته اند انجام دهد. این افزایش حجم معمولا در حدود بیست درصد بوده و در پایان فعالیت بدنی بتدریج از بین میرود. بیشتر شدن حجم عضلات ساق میتواند موجب بروز درد ساق پا در آنها بخصوص در قدام و جلوی ساق شود.
عضلات ساق در چهار دسته قرار گرفته اند که در اطراف هر دسته پرده محکم بافتی به نام فاشیا قرار گرفته است. مجموعه هر دسته عضلانی و پرده اطراف آن را یک کمپارتمان میگویند. ساق چهار کمپارتمان دارد. پرده اطراف کمپارتمان قابلیت انعطاف زیادی ندارد.
بنابراین با افزایش حجم عضلات فشار درون کمپارتمان افزایش میابد. این افزایش فشار میتواند موجب درد ساق پا (سندروم کمپارتمان) شود. اینکه چرا افزایش فشار درون کمپارتمان موجب بروز درد میشود به درستی شناخته شده نیست.
بعضی عقیده دارند افزایش فشار درون کمپارتمان موجب کاهش میزان کاهش اکسیژن بافتی و در نتیجه بروز درد میگردد. ممکن است خود افزایش فشار درون کمپارتمان موجب تحریک پایانه های درد در عضلات شود.
درد ساق پا بیشتر در جوانان دیده میشود و 95 درصد موارد در کمپارتمان های قدامی و یا خارجی ساق ایجاد میگردند.
در هر کسی که با شروع فعالیت بدنی شدید بخصوص دویدن دچار درد جلوی ساق میشود و این درد بعد از فعالیت از بین میرود باید به درد ساق پا (سندروم کمپارتمان) شک کرد. مصرف کراتین و داروهای هورمونی آنابولیک احتمال بروز این بیماری را افزایش میدهند.
مهمترین علامت سندروم کمپارتمان مزمن درد ساق است. درد ساق پا (سندروم کمپارتمان) با شدت یافتن فعالیت بدنی ایجاد شده و بیمار را مجبور به قطع فعالیت میکند. با قطع فعالیت بدنی درد از بین میرود. در 80-70 درصد موارد درد در هر دو ساق احساس میشود.
دیگر علائم آن شامل احساس گزگز و مورمور و یا بیحسی در پوست جلوی ساق و یا احساس ضعف در عضلات ساق است.
شکل معمول بیماری بصورت احساس سورش در جلوی ساق و احساس بیحسی در پشت پا است.
علائم درد ساق پا (سندروم کمپارتمان) معمولا بعد از 15 دقیقه از شروع دویدن ایجاد شده و پس از نیم ساعت از گذشت استراحت بهبود میابند.
در معاینه بیماران مبتلا عضلات جلوی ساق سفت و دردناک هستند و پایین آوردن مچ پا و انگشتان میتواند شدت درد را افزایش دهد. در نیمی از بیماران مشاهده میشود که قسمتی از عضلات جلوی ساق از طریق یک هرنی در فاشیای آن به سمت بیرون برجسته شده اند. ممکن است در معاینه بیمار مشاهده شود که قدرت عضلات جلو و بیرون ساق کاهش پیدا کرده اند.
تایید تشخیص با اندازه گیری فشار داخل کمپارتمان ساق است. بیماری های دیگری هم میتوانند موجب درد ساق پا (سندروم کمپارتمان) شوند که عبارتند از
• سندروم استرسی در سطح داخلی ساق (Medial Tibial Stress Syndrome (MTSS که به آن شین اسپلینت هم میگویند. این بیماری به علت التهاب پریوست ( پرده بافتی که بر روی استخوان کشیده شده است) در قسمت داخلی و پشتی استخوان درشت نی ایجاد شده و موجب درد در جلو ساق شده که با فعالیت زیاد و با استراحت کم میشود. در این بیماران فشار به لبه داخلی استخوان درشت نی موجب بروز درد ساق پا (سندروم کمپارتمان) میگردد.
• شکستگی استرسی ساق در استخوان های درشت نی و نازک نی هم میتواند موجب در ساق شود که با فعالیت زیاد و با استراحت کم میشود. در این بیماران فشار موضعی به محل شکستگی موجب افزایش درد شده و زدن ضربات آهسته با انگشت به استخوان موجب بروز درد میگردد. تایید تشخیص معمولا با استفاده از ام آر آی و یا اسکن رادیوایزوتوپ است
• گیر کردن عصب پرونئال در جلوی ساق میتواند موجب درد ساق شود. در این بیماران فشار به محل خروج عصب پرونئال در حین خروج از فاشیای جلوی ساق موجب بروز درد ساق پا میشود.
همچنین با بالا آوردن مچ پا و انگشتان در مقابل مقاومت موجب بروز درد جلوی ساق میشود.
ضربات آهسته انگشت به عصب هم موجب گزگز ساق و پشت پا میشود. تایید تشخیص این بیماری معمولا با استفاده از نوار عصبی است.
درمان درد ساق
درمان معمولا استفاده از عمل جراحی فاشیوتومی است. در عمل فاشیوتومی پرده فاشیایی جلوی کمپارتمان بریده و باز میشود تا فشار آن در حین ورزش و فعالیت بدنی افزایش پیدا نکند.
موضوعات مرتبط: مطالب پزشکی
دهان و دندان،وجود زخم در زبان خبر از چه بيماريهايي ميدهد ،وجود زخم در زبان خبر از چه بيماريهايي ميدهد و با مواجه با کدام نوع از اين زخمها بايد نگران شويم؟
فکر ميکردم حتما تصادف سختي داشته است. کنجکاو بودم ولي به خودم اجازه سوال نميدادم تا اينکه خودش گفت 2 سال قبل به سرطان زبان مبتلا شده و آن شکاف عميق در اثر جراحي به وجود آمده است. او با افسوس ادامه داد که اگر زخم ايجاد شده روي زبانم را جدي ميگرفتم و زود مراجعه ميکردم،چه بسا صورتم سالم ميماند. سرطان گرچه آرام و بيصدا ميآيد اما اگر در مراحل اوليه تشخيص داده شود، قابلدرمان است. درباره اين نوع سرطان و چگونگي پيدايش و راههاي درماني آن با دکتر ابراهيمرزمپا، فوقتخصص جراحي سروگردن و دانشيار دانشگاه علوم پزشکي تهران، گفتوگو کردهايم.
آيا سرطان زبان هم مانند ساير سرطانها بدون علامت است؟
به علت قرار گرفتن زبان در حفره دهاني و قابلديدبودن آن، تشخيص تغييرات مربوط به حفره دهان يا زبان بهوسيله خود بيمار امکانپذير است اما ايجاد هر تغييري به معناي ابتلا به سرطان نيست. شايعترين علامت سرطان زبان و حفره دهان، زخمهاي پايدار است. اينگونه زخمها معمولا درد ندارند مگر اينکه با عفونت همراه شوند. البته گاهي سرطان تهاجميتر است و ممکن است با خونريزي توام باشد اما آنچه هميشه پزشکان را به شک مياندازد، وجود هر زخم دهاني است که بيش از 2 هفته باقي بماند.
اگر فردي دچار چنين زخمي در حفره دهاني بود، بايد به کدام پزشک مراجعه کند و مراحل تشخيص چگونه است؟
تشخيص ضايعه هاي سرطاني در حفره دهان و زبان با متخصصان گوناگون از قبيل جراحان فک و صورت، متخصصان بيماريهاي دهان و دندان، جراحان عمومي و متخصصان گوش و حلق و بيني است. تشخيص چندان کار دشواري نيست و با نمونهبرداري (بيوپسي) امکانپذير است. نمونهبرداري روش تشخيصي ساده و سرپايي است که در آن پزشک ناحيه موردنظر را بيحس و از آن نمونه تهيه ميکند و به آزمايشگاه آسيبشناسي ميفرستد. در آزمايشگاه بافت را بررسي ميکند و تشخيص نهايي ميدهد. اگر سلولهاي سرطاني مشاهده شود، درمان بايد هر چه سريعتر آغاز شود و درمان سرطان حفره دهان و زبان برعهده جراحان سرطان يا جراحان گوش و حلق و بيني است.
اين نوع سرطان در چه سنيني بيشتر ديده ميشود و علت آن چيست؟
اين سرطان معمولا بعد از دهههاي 5 و 6 زندگي شيوع بيشتري دارد و علتها گوناگوناند اما کساني که مکانيسم دفاعي بدنشان ضعيف است مثل بيماران مبتلا به ايدز و افراد مبتلا به بيماريهاي مزمن کبدي، ريوي، کليوي و قلبي که سيستم دفاعي بدن ضعيفي دارند، بيشتر در معرض ابتلا به سرطانهاي حفره دهان و زبان هستند. از ديگر عوامل ميتوان به سيگار و الکل اشاره کرد. به طور کلي استعمال هر نوع ماده نيکوتيندار و ماده مخدر خطر ابتلا را بالا ميبرد. مخصوصا مادهاي به نام «ناس» که يک ماده گياهي اعتيادآور است و از برگ تنباکو گرفته ميشود و در بعضي کشورهاي دنيا مصرف آن رايج است.
عوامل ديگري هم وجود دارند که ميتوانند خطر ابتلا به سرطان را افزايش دهند؛ اين عوامل موضعي هستند و در طولانيمدت بافت مخاطي دهان و زبان را تحريک ميکنند مثل دندان مصنوعي يا دندان خراب و شکسته که مدتهاي طولاني باعث آزردگي بافت شود يا عادت به خوردن غذاهاي داغ.
آيا سرطانهاي مربوط به حفره دهان و زبان خطرناکاند؟
اگر اين بيماري در مراحل اوليه تشخيص داده نشوند، خطرناک است زيرا به سرعت از طريق لنف به ساير نقاط منتشر ميشود (20 درصد موارد). مشکل عمده اين است که انتشار سلولهاي بدخيم به نواحي مجاور يا دوردست دوطرفه و گاهي هم مخفي است و در معاينه هيچ نشانهاي از تورم غدد لنفاوي يا بافت سفت در اطراف گردن و زير فک ديده نميشود.
زخمهاي مشکوک بيشتر در کدام نقطه از حفره دهان يا زبان ديده ميشود؟ درمان آن چگونه است؟
ضايعات سرطاني در هر نقطه از دهان از قبيل زبان، کفدهان، سقف دهان، مخاط زيرگونهها و بالشتکهاي لپي ديده ميشود ولي ضايعات سرطاني روي زبان معمولا در قسمتهاي جلوتر و جانبي زبان شايعترند. قرارگيري ضايعات در دهان از نظر آينده درماني بسيار مهم است مثلا اگر زخمي روي حاشيه کناري و جلوي زبان باشد، درمان بسيار راحتتر خواهدبود و ممکن است قسمتي از ضايعه و بافت اطراف آن برداشته شود و اين موضوع در نحوه تکلم و بلع بيمار تاثير چنداني نميگذارد اما زخمهايي که در ناحيه انتهايي زبان هستند، درمان را به مراتب مشکلتر ميکنند زيرا جراح مجبور ميشود گاهي زبان را از انتها به طور کلي بردارد و در صورت آلودگي بافتهاي مجاور آنها نيز برداشته ميشوند. اين بيماران دچار مشکلات بلع و متعاقب آن آسپيراسيون (برگشت قطرههاي بزاق يا غذا به داخل مجراي ريه) هستند و ممکن است تا آخر عمر تراکئوستومي (بازکردن راهي در ناي بيمار) داشته باشند. هر چه بيماري در مراحل اوليهتر کشف شود، درمان موفقتر خواهد بود و بعد از جراحي معمولا شيميدرماني يا راديوتراپي نيزانجام ميشود.
موضوعات مرتبط: مطالب پزشکی
سیستم عصبی مرکزی شامل مغز، نخاع و اعصاب بینایی است. سیستم ایمنی بدن به طور معمول عوامل خارجی مانند باکتری ها و ویروس ها را مورد هدف قرار می دهد ولی در بیماری های خود ایمنی، به اشتباه بافت های نرمال از بین می روند. لوپوس و آرتریت روماتوئید نیز جزء بیماری های خود ایمنی محسوب می شوند.
در بیماری ام اس ، سیستم ایمنی به میلین حمله می کند. میلین به غلاف چربی اطراف سلول های عصبی گفته می شود. میلین آسیب دیده سبب بوجود آمدن تصلب بافت (sclerosis) می شود که نام بیماری نیز از همین واژه گرفته شده است.
زمانی که پوشش میلین یا بافت های عصبی آسیب می بینند، ارسال پیام های عصبی مختل می شود که عوارض مختلفی دارد.
● شایع ترین علایم بیماری عبارتند از :
• خستگی شدید
• تاری دید و دوبینی
• ضعف عضلانی و از دست دادن کنترل عضلات
• عدم تعادل
• بی حسی
• درد چشم
• خواب رفتن مداوم دست و پاست
در صورت پیشرفت بیماری، علایمی مانند اختلال در کنترل ادرار، گرفتگی عضلات (اسپاسم)، مشکلات جنسی، اختلال در بلع غذا، اختلال در صحبت کردن و مشکلات شناختی نیز مشاهده می شود.
● علل بروز ام اس
هنوز علت دقیق بروز ام اس مشخص نیست ولی محققان بر این باورند که عوامل ژنتیکی و محیطی و شیوه زندگی نقش مهمی در بروز این عارضه دارند.
تحقیقات نشان می دهد که استرس، ضعف سیستم ایمنی و کمبود ویتامین D، احتمال بروز این بیماری را تشدید می کند. تحقیقات نشان می دهد که ساکنین شمال آمریکا نسبت به جنوب آن بیشتر به ام اس مبتلا می شوند. آب و هوای جنوب آمریکا گرمتر است و این افراد بیشتر در معرض نور خورشید قرار دارند، بنابراین نور خورشید و ویتامین D دو عامل مهم در پیشگیری از این بیماری هستند.
برخی از تحقیقات نشان می دهد که توتون و تنباکو خطر ابتلا به این بیماری را افزایش می دهند ولی این میزان به اندازه ای نیست که بتوان سیگار را عامل بروز ام اس تلقی کرد.
همانطور که گفته شد، ژنتیک نقش مهمی در بروز این بیماری دارد، اگر یکی از دوقلو های همسان به این بیماری مبتلا شوند، احتمال بروز قل دیگر بین ۲۰ تا ۴۰ درصد است.
● انواع مختلف بیماری ام اس چیست؟
– ام اس پیشرونده مقدماتی
در این نوع، نشانه های بیماری به طور پیوسته از زمان تشخیص بیماری سیر صعودی دارند. حمله ها مشخص نیستند و هیچ علامت بهبودی وجود ندارد. حدود ۱۰ تا ۱۵ درصد از بیماران، به این نوع از بیماری مبتلا می شوند. معمولا بیماری ام اس در افرادی که این مرحله را تجربه می کنند، دیر و در حدود ۴۰ سالگی تشخیص داده می شود.
– نوع عودکننده – فروکش کننده
حدود ۹۰ درصد از بیماران، به این نوع مبتلا هستند. معمولا نشانه های اولیه بیماری در این افراد، در اوایل بیست سالگی دیده می شود. پس از آن در دوره های مختلف، بیماری عود می کند و در بین دوره ها، بیمار بهبودی نسبی دارد. معمولا بیمارانی که به این نوع از بیماری مبتلا هستند، وارد مرحله دیگری از بیماری به نام پیشرونده ثانویه می شوند.
– ام اس پیشرونده ثانویه
در این نوع، علایم بیماری به طور پیوسته سال ها وجود دارد و هیچ عود یا بهبودی حاصل نمی شود. معمولا این حالت ۱۰ تا ۲۰ سال پس از تشخیص بیماری اتفاق می افتد. این نوع از بیماری معمولا منجر به از کار افتادگی بیماران می شود.
– نوع پیشرونده عودکننده
این نوع از بیماری بسیار نادر است و در آن بیماری در دوره های مشخص عود می کند و از یک حمله تا حمله بعدی، نشانه های بیماری شدیدتر می شود. حدود ۵ درصد از افراد به این نوع از بیماری مبتلا هستند.
● راه های موثر برای حل مشکل حافظه در بیماران مبتلا به ام اس
ورزش های هوازی تنها روش برای رفع مشکلات حافظه در بیماران مبتلا به ام اس است
مطالعات اخیر محققان بنیاد کسلر واقع در ایالت نیوجرسی آمریکا نشان می دهد که مهمترین عامل نجات حافظه در بیماران مبتلا به ام اس، اروبیک (ورزش های هوازی) است.
محققان بنیاد کسلر با انجام مطالعه ای دریافتند که راه حل این مشکل انجام حرکات هوازی است. ورزش سبب افزایش حجم هیپوکامپ مغز که مهمترین بخش مغز است، می شود و مشکلات مربوط به حافظه را در بیماران مبتلا به ام اس رفع می کند.
ورزش های هوازی رایگان است و به راحتی در دسترس عموم قرار دارد، به علاوه هیچ عارضه جانبی در برندارد.
ورزش های هوازی موجب بهبود عملکردهای شناختی مغز و سرعت انتقال بیماران می شود.
روش های دیگری نیز برای حفظ حافظه در بیمارن مبتلا به ام اس وجود دارد. برخی از این روش ها عبارتند از :
– آگاهی از بیماری، احساسات بیماران مبتلا به ام اس مدام در حال تحریک است. با شروع حمله ام اس، بیمار بسیار نا امید شده و علایم افسردگی به سرعت افزایش پیدا می کند.
یکی از مهمترین روش های مقابله با این علایم، آگاهی و اشراف بر آن است. بیماران باید بدانند که تنها کسی که می تواند به آنان کمک کند خودشان هستند و باید بر اعصاب خود تسلط داشته باشند. دانستن این نکته که ام اس منجر به مرگ نمی شود و اکثر افراد مبتلا عمر طبیعی داند، بسیار کمک می کند.
– تحرک بیمار ، همانطور که گفته شد، تمرین مناسب و تحرک بیمار بسیاری از علایم بیماری از جمله خستگی مفرط و مشکلات مثانه را کاهش می دهد و باعث بهبود خلق و خو می شود. شنا، پیاده روی و دوچرخه سواری در بهبود علایم بیماری بسیار موثر است.
– استراحت و خواب کافی، در بهبود علایم بیماری نقش مهمی را ایفا می کنند. یوگا و مدیتیشن نیز به کرات در این بیماران توصیه شده است.
– کمک گرفتن از دیگران، خانواده و اطرافیان بیمار می توانند با قبول مسئولیت های گوناگون، تنش بیمار را کاهش دهند.
قبول مسئولیت توسط سایر افراد خانواده باعث می شود که بیمار زمان بیشتری را به استراحت اختصاص دهد و استرس کمتری داشته باشد.
– تمرکز روی یک موضع خاص، تمرکز روی فقط یک موضوع در روز و به پایان رساندن آن بسیار موثر است. اگر تمام کارهای روزانه در یک کار خلاصه شود و همان کار با موفقیت به پایان برسد، اعتماد به نفس فرد افزایش می یابد و این موضع در روند کنترلی بیمار موثر است.
– ملاقات با مددکار، روانشناس و فیزیوتراپ، ملاقات با این افراد و کمک گرفتن از آنان راه حل مناسبی را در امور مختلف دراختیار می گذارد و تحمل مشکلات را آسان می کند
– شرکت در مراسم اجتماعی و معاشرت با افراد شاد
-رژیم غذایی مناسب برای بیمارن ام اس
رژیم غذایی مناسب و اجتناب از استرس، احتمال بروز بیماری را کاهش می دهد. در این رژیم غذایی، غذای کم چرب و با فیبر بالا توصیه شده است. چربی های اشباع و روغن های حیوانی علایم بیماری را تشدید می کنند.
کافئین و الکل باعث تحریک مثانه و تشدید علایم ام اس می شود؛ بنابراین به بیماران توصیه شده است که از مصرف این نوشیدنی ها اجتناب کنند.
سیستم گوارش افراد مبتلا به ام اس در مقابل گلوتن بسیار حساس است؛ بنابراین به این افراد توصیه می شود که از مواد غذایی فاقد گلوتن استفاده کنند.
استفاده از میوه و سبزیجات تازه باعث می شود که مشکلات مربوط به یبوست در بیماران مبتلا به ام اس برطرف شود؛ از طرفی اضافه وزن باعث مشکلات حرکتی و عدم تعادل در این بیماران می شود.
موضوعات مرتبط: مطالب پزشکی
محققان اعتقاد دارند افرادی که در رژیم غذایی خود به مقدار کافی از غذاهای حاوی ویتامین D و کلسیم مانند شیر و پنیر و سایر لبنیات و همچنین جوانهها و کلم بروکلی استفاده میکنند، دچار کمترین میزان علایم این بیماری میشوند. از نظر این محققان، دلیل کاهش علایم نشانگان پیش از قاعدگی توسط مواد مزبور، افزایش سطح هورمونهای زنانه مثل استروژن و در عین حال کاهش پروژسترون است.
دکتر الیزابت جانسون، مدیر این تیم تحقیقاتی، درباره نتایجی که از این پژوهش به دست آمده، میگوید:
در این تحقیق، مشخص شد کسانی که دریافت روزانه کلسیم و ویتامین D آنها در حد ایدهآل و یا بالاتر از حد طبیعی است، کمتر از سایرین دچار علایم پیش از قاعدگی می شوند.
لابد میدانید که نشانگان پیش از قاعدگی یاپی.ام.اس یکی ازشایعترین بیماریهای زنانه دنیاست. در ایران البته آمار دقیقی از این بیماری در دست نیست اما آمارهای امریکا حاکی از آن است که ۴۰ تا ۶۰ درصد زنان این کشور (و طبیعتا چیزی نزدیک به همین درصد از خانمهای سایر کشورهای دنیا) بین سنین ۱۲ تا ۵۰ سالگی از این بیماری رنج میبرند.
اگرچه علایم این بیماری با افزایش سن، شدیدتر میشود اما برای دختران جوان و نوجوان نیز، این عارضه میتواند کاملا آزاردهنده و دردسرساز باشد.
این بیماری معمولا در حول و حوش روزهای قاعدگی اتفاق میافتد. علایمش کاملا متنوع و متغیر است اما برخی از شایعترین علایم و نشانههایش عبارتند از: دل درد، ناپایداری خلقی، تحریک پذیری، تنش عصبی، سردرد، افزایش اشتها، تپش قلب، ضعف، سرگیجه و غش، افزایش وزن، ورم دست و پا، تورم و حساسیت پستانها، میل شدید به شیرینیجات، احساس ورم و نفخ شکم، افسردگی، ضعف حافظه و بیخوابی.
دکتر الیزابت جانسون، مدیر تیم تحقیقاتی دانشگاه ماساچوست، خاطر نشان می کند که: <یافتههای ما حاکی از آن است که برای کمک به افرادی که به شدت از سندرم پیش از قاعدگی رنج می برند، میتوان از مکملهای دارویی این دو ماده ضروری ( یعنی کلسیم و ویتامین )D استفاده کرد و رژیم غذایی را در جهت تامین این منابع ضروری تغییر داد.>
جالب است که با آغاز دوره این بیماری و ورم ناشی از آن، احساس چاقی به مبتلایان دست میدهد و به همین دلیل، به رژیمهای موقت غذایی روی میآورند. اما با برطرف شدن این دوره، دوباره پرخوری شروع میشود و در عوض، برای کم کردن این اشتهای کاذب، میروند سراغ داروهای لاغری. این چرخه تغذیهای را در اغلب مبتلایان نشانگان پیش از قاعدگی میشود سراغ گرفت.
و جالبترین نکته در خصوص نشانگان پیش از قاعدگی، این است که رژیم غذایی اغلب مبتلایان به این بیماری شبیه همدیگر است. اکثرشان غذاهای آماده، غذاهای چرب، محصولات لبنی و مواد کافئین دار را زیادتر مصرف میکنند و کمتر به سراغ غذاهای طبیعی و سالم میروند؛ به همبرگر، سیبزمینی سرخ کرده، چیپس، نوشابههای کولادار، انواع بیسکوییت و شیرینیجات و بخصوص شکلات، ماکارونی و برنج شدیدا علاقهمندند و از طرفی برای حفظ تناسب اندامشان هم گهگاه بعضی از وعدههای غذاییشان را کاملا حذف میکنند و در عوض، هر از گاهی هم حسابی در خوردن زیاده روی میکنند.
موضوعات مرتبط: مطالب پزشکی
هر بیمار دیابتی که روزه میگیرد بهتر است گلوکومتر در اختیار داشته باشد و قبل از افطار، دو ساعت بعد از افطار و پیش از سحری، قند خون خود را اندازهگیری کند. در صورتی بیمار مبتلا به دیابت، گلوکومتر در دسترس ندارد، بهتر است آزمایشهای خود را تحت نظارت پزشک و در زمان تعیین شده انجام دهد. بررسی قند خون ناشتا در ماه رمضان باید قبل از افطار صورت گیرد که این امر بسیار کمککننده است.
بهتر است مبتلایان به دیابت، افطاری خود را با یک غذای ساده مشابه صبحانه آغاز کنند و شام را به فاصله یک تا دو ساعت بعد، صرف کنند. بیمار قبل از خوابیدن نیز میتواند غذای مختصری مانند عصرانه بخورد؛ سحری را هم حتما میل کند.
همچنین از آنجا که عدم مصرف مایعات طی روز میتواند به غلیظ شدن خون و بالاتر رفتن قند خون و عوارض دیگر منجر شود به ویژه در صورتی که معمولا قند خون شان بالا است، توصیه میشود حتما قرص خود را به موقع مصرف کنند و اگر فراموش کردند آن روز را روزه نگیرند. همچنین اگر مبتلایان دیابت برای خوردن سحری نتوانستند بیدار شوند، بهتر است از روزه گرفتن در آن روز منصرف شوند.
اگر میزان قند خون بیماران، پس از افطار بالای ۲۵۰ بود، باید شب، ۲۰ درصد غذای مصرفی را کم کنند و تا زمانی که قند خون شان همچنان بالاست رژیم غذایی شان را کنترل کنند. این بیماران میتوانند از مشاور تغذیه خود یا پزشکشان کمک بگیرند تا دچار مشکل نشوند. به هر حال متوجه باشند که اگر قند خون شان هنگام شب بالا باشد، نتایج مثبت روزه داری عاید آنان نخواهد شد.
اگر میزان قند خون بیماران، بعد از سحری بالای ۲۰۰ باشد، باید از مواد غذایی سحری خود ۲۰درصد کم کنند؛ اما اگر قند خون شان بالای ۳۵۰ بود، توصیه میشود که اصلا روزه نگیرند و حتما با پزشک خود مشورت کنند.
بیماران دیابتی به طور کلی قرصهای مصرفی صبح و ظهر را همزمان هنگام افطار و قرص شبانه را پیش از سحری مصرف کنند. البته اگر قند خون این بیماران تحت کنترل باشد، ممکن است تحت نظارت پزشک بتوانند تعداد قرصهایشان را کاهش دهند.
فعالیت بدنی مبتلایان دیابت باید در حد معمول باشد و استراحت زیاد به نفع آنها نیست. ضمن اینکه این افراد، امور نیازمند به فعالیت جسمی شدید را بهتر است بعد از ظهرها انجام ندهند تا از افت شدید قند خون پیشگیری کنند. ورزش سبک ۱۰ تا ۱۵ دقیقهای هنگام صبح احتمالا برایشان مناسب است اما ورزش هنگام بعد از ظهر و قبل از افطار مشکلسازخواهد شد؛ این بیماران باید در صورت امکان شبها چند ساعت بعد از افطار زمانی را به ورزش اختصاص دهند.
بهتر است که مبتلایان دیابت، آب کافی بنوشند تا در طول روز دچار کمبود آب بدن نشوند. توصیه میشود مبتلایان دیابت بعد از خوردن سحری و قبل از شروع روزه، حداقل یک تا دو لیوان آب بنوشند.
موضوعات مرتبط: مطالب پزشکی
کمبود منيزيم موجب بروز اختلالات عصبي، کمردرد، حملات ميگرني، ضعف عضلاني، کاهش اشتها، حالت تهوع، بي خوابي و نامنظم شدن ضربان قلب ميشود.به گزارش مهر، منيزيم يکي از ضروريترين املاح است که به جذب کلسيم کمک کرده و نقش مهمي در حفظ سلامت استخوانها و دندانها دارد، موجب استحکام استخوانها ميشود، براي تسکين اعصاب، سلامت قلب، عضله و کليه مفيد است و با استرس مقابله ميکند. موجب انرژي زايي در بدن ميشود؛ توقف حمله حاد آسم را به همراه دارد، مانع از تشکيل سنگ کليه ميشود.
طبق يک مطالعه در زناني با حداقل ميزان منيزيم پلاسماتيک، خطر سکته مغزي بيش از 50 درصد افزايش يافته است؛ برخي مطالعات نشان ميدهند ارتباط معکوسي بين منيزيم پلاسماتيک و عوامل خطر سکته مغزي مانند فشارخون بالا و ديابت وجود دارد؛ طبق گفته محققان اين مطالعه، زنان با سطح منيزيم پايينتر در معرض خطر ابتلا به سکته مغزي حاد هستند.
وقتي سکته مغزي رخ مي دهد که جريان خون به مغز قطع شده باشد؛ در سکته مغزي ايسکميک خون يا چربي لخته شده، موجب انسداد رگ و قطع جريان خون در مغز ميشود و انسداد شريان ميتواند داخل يا اطراف مغز رخ دهد؛ در فرانسه سومين علت مرگ سکته مغزي است و هر سال حدود 130 هزار نفر در اثر سکته مغزي ميميرند.
محققان اين مطالعه خون 459 نفر شرکت کننده که مبتلا به سکته مغزي ايسکميک و کمبود منيزيم بودند را مورد آزمايش قرار دادند، نيمي ديگر گروه کنترل بودند. طبق نتايج اين مطالعه زنان با غلظت منيزيم پلاسميک کمتر از 0.82 ميلي مول 57 درصد بيشتر در معرض خطر سکته مغزي بودند و افرادي که غلظت منيزيم بيشتر از 0.82 ميلي مول داشتند کمتر در معرض خطر سکته مغزي بودند.
اين مطالعات همچنين نشان دادند منيزيم اثر مفيدي بر روي مقاومت به انسولين، متابوليسم گلوکز و خطر ابتلا به ديابت نوع 2 دارد.
البته کمبود منيزيم يکي از دلايل سکته مغزي است؛ سکته مغزي دلايل متفاوتي دارد مانند سن، سابقه خانوادگي، فشار خون، سيگار، چاقي، اعتياد، تنگي شريانها، بيماريهاي قلبي.
آجيل مانند (بادام، بادام زميني، پسته، گردوي سياه، پنيرسويا)، غلات، گندم، آرد سويا از منابع خوب حاوي منيزيم هستند.
موضوعات مرتبط: مطالب پزشکی
مسموم شدن با این عنصر به میزان تجمع و انباشت و پخش آن بستگی دارد . فرم غبار و فرم گازی آن نسبت به مایع آن سمیت بیشتری دارد . ترکیبات دو ظرفیتی جیوه از ترکیبات یک ظرفیتی آن سمی ترند .
همچنین ترکیبات جیوه به شکل آلی سمی تر از فرم غیر آلی آن میباشد . جیوه بعنوان سم عمومی سلول عمل میکند یعنی با سولفو هیدرید پروتئین ها پیوند شیمیایی برقرار کرده و با آسیب به غشاء و کاهش میزان RNA سبب از کار افتادن سیستم های آنزیمی میشود .
کلیه ها و سیستم عصبی در برابر این ترکیبات بسیار آسیب پذیر ترند . سمیت جیوه و ترکیبات آن بستگی به میزان انحلال هر یک دارد که بر جذب سطحی و پخش آن در ارگانیسم های بدن تاثیر گذار است .
جیوه به شش ها آسیب حاد زده و به سیستم عصبی مرکزی آسیب مزمن وارد میسازد .
مسمومیت تنفسی حاد بسیار خطرناک است . کلرید جیوه (II ) یکی از سم های قوی با قابلیت خورندگی است . در صورت کاهش دما کلرید جیوه ( II ) به کلرید جیوه (I ) تبدیل میشود که حالت رسوب داشته و به کمک کربن فعال میتوان آنرا جذب نمود . در محیط های صنعتی مسمومیت با بخار جیوه کم و بیش وجود دارد .
جیوه در شکلهای مختلف :
-فرم فلزی جیوه :
در ترمومتر ، باطریها و بعضی از رنگ های پلاستیکی و لامپ های فلورسنت وجود دارد .
جیوه تنها فلزی است که در فرم عنصر در دمای اتاق مایع است و به راحتی تبخیر میشود ، و استنشاق آن سبب مسمومیت می گردد .
فرم فلزی در چربی محلول بوده ، پس از استنشاق به راحتی از طریق آلوئولها وارد جریان خون می شود .
- فرم غیر آلی جیوه :
در حشره کشها ، آفت کشها ، مواد ضد عفونی کننده و باطریهای خشک و غیره وجود دارد که بلع این نوع ظرف چند ساعت سبب ناراحتی های گوارشی و غیره خواهد شد .
- فرم آلی جیوه :
ترکیبات آلی جیوه در چربی محلول هستند ، برخی از آنها به راحتی تبخیر میشود و وارد فاز گازی میشود . این ترکیبات سبب مسمومیت و التهاب پوست میشوند ، و در چربی انحلال یافته و به سیستم عصبی مرکزی به شدت آسیب میرسانند .
ترکیبات پایدار آلکیل مرکوری برای سیستم عصبی و جنین سمی میباشند .
جیوه جهش زا بوده و سبب ناقص الخلقه شدن جنین می شود به ویژه اگر به صورت آلکیل مرکوری باشد .
ترکیبات جیوه در محیط به وسیله میکرو ارگانیسم های آب و خاک تبدیل به متیل مرکوری شده و میتواند وارد بدن ماهی و سایر آبزیبان شده و نهایتاً توسط انسان مصرف شود .
متیل مرکوری وارد شده از طریق گوارش خصوصاً به سیستم عصبی مرکزی و کلیه ها آسیب میرساند .
- جیوه بین آب و خاک و هوا در حال گردش میباشد . در محدوده مناطق معدنی بیش از سایر مناطق است . و میتوان گفت گازهای ناشی از باطله های معدنی و مواد معدنی کارشده یکی از راههای انتشار این فلز به هواست .
از نکات جالب توجه این است که جیوه تمایل زیادی به شرکت در اجزای گوگرد دار قارچ را دارد و به همین دلیل قارچ های غنی از جیوه را بدون در نظر گرفتن این مطلب که جیوه در خاک وجود دارد یا نه ، در همه جا میتوان یافت . و در جاهایی که آلودگی اتمسفر به این عنصر بالا باشد میزان جیوه قارچ به میزان چشمگیری افزایش می یابد .
همچنین جیوه فابلیت تبخیر از خاک را دارد و تا اندازه ای در گیاخاک و هوموس باقی میماند .
در اثر بسیاری از فرآیند های اشتعال جیوه وارد فاز گازی می شود که باید به نحوی آنرا از محیط زدود .
موضوعات مرتبط: مطالب پزشکی
، آلزایمر یا از دست دادن حافظه کوتاه مدت یک نوع اختلال عملکرد مغزی است که به تدریج توانایی های ذهنی بیمار تحلیل می رود.
اختلال حافظه معمولا به تدریج ایجاد شده و پیشرفت می کند. در ابتدا اختلال حافظه به وقایع و آموخته های اخیر محدود می شود ولی به تدریج خاطرات قدیمی هم آسیب می بینند.
بیمار پاسخ سئوالی را که چند لحظه قبل پرسیده است فراموش می کند و مجدداً همان سئوال را می پرسد. بیمار وسایلش را گم می کند و نمی داندکجا گذاشته است. در خرید و پرداخت پول دچار مشکل می شود و نمی تواند حساب دارائیش را نگه دارد. بتدریج در شناخت دوستان و آشنایان و نام بردن اسامی آنها نیز دچار مشکل می شود.
کم کم مشکل مسیر یابی پیدا شده و اگر تنها از منزل بیرون برود ممکن است گم شود. در موارد شدیدتر حتی در تشخیص اطاق خواب، آشپزخانه، دستشویی و حمام در منزل خودش هم مشکل پیدا می کند. بروز اختلال در حافظه و روند تفکر سبب آسیب عملکردهای اجتماعی و شخصی بیمار شده و در نتیجه ممکن است سبب افسردگی، عصبانیت و پرخاشگری بیمار شود.
علائم آلزایمر در سالمندان
علائم این بیماری با از دست دادن قدرت حفظ اطلاعات بخصوص حافظۀ موقت در دوران پیری آغاز شده وبه تدریج با از دست دادن قدرت تشخیص زمان، افسردگی، از دست دادن قدرت تکلم، گوشه گیری و سرانجام مرگ در اثر ناراحتی های تنفسی به پایان می رسد.
مرگ پس از پنج تا ده سال از بروز علائم اتفاق می افتد، اما بیماری حدود بیست سال قبل از ظهور علائم آغاز شده است غالبا این بیماری در افراد بالای 65 سال بروز می یابد. گرچه آلزایمر زودرس (با شیوع کمتر) ممکن است زودتر از این سن رخ دهد.
یکی از نشانه های اصلی بیماری آلزایمر، ناتوانی در تحکیم یک یادگیری (مثل یادآوری آدرس تازه) و دشواری در جهت یابی است. البته خاطرات رویدادهای دور معمولاً کمتر آسیب می بینند این بیماری همیشه به علت پیر شدن سلولها نیست.
سکته مغزی که باعث از دست رفتن بخشی از سلولهای مغز می شود، یا شوک عاطفی پس از دست دادن عزیزی، می توانند خطر ابتلا به آلزایمر را افزایش دهند.
تحقیقات نشان می دهد بیماری آلزایمر اول به دلایل ژنتیکی بروز میکند (شایعترین دلیل بیماری) و عوامل محیطی در وهله بعد قرار می گیرد بنابراین سن بالا سابقه
خانوادگی زن بودن و سندرم داون مهمترین عوامل خطر ساز برای آلزایمر هستند.
پیشگیری
داشتن زندگیهای فعال، شرکت در برنامه های جمعی، گوش کردن به اخبار و از همه مهمتر یاد گرفتن یک چیز جدید مثل یک زبان جدید، مغز را فعال نگاه می دارد.
برای تقویت حافظه نیاز به داروی خارجی و گران قیمت نیست، سالمندان برای پیشگیری از آلزایمر غذاهای امگا 3 بخورند این مواد به مقدار فراوان در ماهی تن و آزاد یافت می شود و بهتر است سه بار در هفته مصرف شود.
پیاده روی تند فعالیت مغزی را بهبود می بخشد و نوشیدن هر روز یک تا دو فنجان چای یا قهوه تاثیرات مثبتی بر فعالیت و کارکرد ذهنی می گذارد.
سیگار را ترک کنید زیرا تعدادی افرادی که به آلزایمر دچار می شوند در میان سیگاری ها بیشتر است.
درمان
در حال حاضر درمان بیماری آلزایمر بیشتر شامل درمانی های علامتی، درمان اختلال رفتاری و داروهای کاهنده سیر پیشرفت بیماری است.
درمانهای دارویی:
گرچه هنوز درمانی برای بیماری آلزایمر وجود ندارد اما با استفاده از داروها می توان سیر پیشرفت بیماری را کم کرد و از شدت اختلال حافظه و مشکلات رفتاری بیمار کاست.
داروهای مورد تایید برای بیماری آلزایمر شامل موارد زیر است.
داروهای آرامبخش و ضد جنون: اگر با روش های غیر دارویی نتوان رفتارهای آزاردهنده، بی قراری و پرخاشگری بیمار را کمتر کرد می توان از داروهای جدید ضد جنون مانند اولانزاپین، کوتیاپین و ریسپریدون استفاده کرد. گاهی اوقات افسردگی سبب پرخاشگری بیمار است که با استفاده از داروهای ضد افسردگی مثل فلوکستین می توان آن را درمان کرد.
درمانهای غیر دارویی:
با استفاده از درمانهای غیر دارویی می توان از پرخاشگری بیمار کم کرد. مثلاً از تغییر محیط زندگی و جابجا کردن وسایل وی باید اجتناب کرد. گاهی اوقات حضور افراد بیگانه و ناآشنا سبب ترس و بی قراری وی می شود.
ماساژ بیمار و معطر کردن محیط و موزیک آرام در برخی بیماران سبب کاهش بیقراری می شود.
“این قافله عمر عجب می گذرد” و با سرعت هر چه تمام تر به دوران سالمندی می رسد. دوره ای که ساکنان آن حقایق را در خشت خام می بینند و حدیث دنیا گذرگاه است نه محل قرار را به خوبی می فهمند و حس می کنند، دوره ای که ما نیز روزی در آن توقف خواهیم داشت .
موضوعات مرتبط: مطالب پزشکی
سرطان معده( gastric cancer)نوعی سرطان است و شایعترین فرم آن،آدنوکارسینوم یا سرطان غددی در معده است.
سایر فرمهای کمتر شایع سرطان معده، شامل لنفوما (سرطان درگیر کنندهٔ سیستم لنفاوی) و سارکوما (سرطان بافت همبند مانند عضله، چربی یا عروق خونی) است.سرطان معده سالیانه باعث مرگ حدود یک میلیون نفر در سرتاسر جهان میشود.
اهمیت بیماری
این بیماری باعث مرگ افراد بسیاری در سرتاسر جهان میشود و شیوع این بیماری در مردان دوبرابر زنان است و چهارمین سرطان شایع در جهان محسوب میگردد.
این سرطان در افرادی با گروه خونی A شایعتر است.
پسماندهای سلولهای جنینی در مری و یک سوم فوقانی معده عاملی برای ابتلا به سرطان معده است.
بقایای سلولهای جنینی قابلیت سرطانی شدن را دارند که با بررسی ها و تست های تشخیصی معمول، رادیوگرافی و سی. تی. اسکن قابل شناسایی نیستند.
سرطان معده در مردان پس از سرطان ریه شایعترین سرطان است علائم و نشانه های اولیه سرطان معده مشابه ناراحتیهای گوارشی است به طوریکه افراد سعی دارند با پرهیز غذایی و درمان خودسرانه بهبود پیدا کنند. کاهش وزن و بیاشتهایی علامت مهمی در تشخیص سرطان معده است.
در مراحل اولیه ناراحتیهای گوارشی چون تهوع، بی اشتهایی، کاهش وزن، درد ملایم و متناوب و در مراحل پیشرفته وجود خون در مدفوع و مدفوع سیاه رنگ(ملنا) و در مراحل پیشرفته تر استفراغ خونی بروز می کند.
افزایش اسید معده، استعمال دخانیات، مصرف غذاهای نمک سود شده و دودی، افزایش مصرف غذاهای سرخ کردنی همگی از عوامل پرخطر برای ابتلاء به سرطان معده هستند. آندوسکوپی و رادیوگرافی معده از راههای تشخیص سرطان معده هستند.
در زخمهای معده احتمال سرطانی شدن وجود دارد از این رو چنانچه زخم معده ای پس از 3 ماه دارو درمانی به درمان پاسخ ندهد اندیکاسیونی برای جراحی معده است.
افراد با کوچکترین علامت در تغییر وضعیت مزاج، دفع، بی اشتهایی، تهوع و کاهش وزن باید برای بررسیهای بیشتر به پزشک متخصص مراجعه کنند.
سرطان معده و علائم آن
درد در ناحیه شکم (قسمت فوقانی، میانی شکم و اپی گاستریک) و احساس توده در شکم ( که از علایم دیررس و پیشرفته این بیماری می باشد)، احساس خستگی و ضعف و بی حالی که می تواند این علایم ثانویه ی کم خونی باشد.
همچنین بی اشتهایی، به ویژه بی اشتهایی به غذاهای گوشتی و کاهش وزن که گاهی با اتساع شکم و آسیت (جمع شدن آب در شکم) همراه می شود. ممکن است همراه با توده باشد که دراین صورت می تواند باعث انسداد روده گردد.
گاهی نیز بیماران با علایم متاستاتیک به پزشک مراجعه می کنند مانند درگیری غدد لنفاوی ناحیه گردن که باعث بزرگی در این ناحیه می شود و یا علایم دیگر متاستاز مانند زردی و برآمدگی شکم که نشانه درگیری کبد است.
نشانههاي بيماري
از علائم شايع سرطان معده ميتوان به كاهش اشتها، كاهش وزن، كمخوني، درد معده، علائم مبهم سوءهاضمه مانند آروغ زدن، استفراغ خوني، احساس پري معده حتي پس از خوردن مقادير اندك غذا، مدفوع سياه، تهوع و استفراغ، درد بالاي شكم، سوزش سردل و علائم شبيه به زخم معده اشاره كرد.
درمان
در مراحل ابتدايي، جراحي و برداشتن تومور اوليه ميتواند موثر باشد. زماني كه سرطان گسترش يافته باشد ميتوان براي جلوگيري از خونريزيهاي طولاني و انسداد معده از روش جراحي استفاده كرد. شيميدرماني نيز ممكن است در افرادي كه سرطان در آنها گسترش يافته باشد، استفاده شود و موثر باشد.
استفاده از راديوتراپي بخصوص همراه با شيميدرماني ممكن است برحسب صلاحديد پزشك استفاده شود. با وجود اين كه شانس معالجه اين بيماري در مراحل پيشرفته كم است بايد توجه داشت كه هيچ كس نميتواند ميزان بهبودي و پاسخ هر فرد را به درمان به طور دقيق پيشبيني كند چراكه نوع سرطان و نحوه پاسخ بدن به درمان هر فرد به فرد ديگر ميتواند متفاوت باشد. در اين بين حالات روحي و رواني مناسب ميتواند در درمان بسيار موثر باشد.
پيشگيري
- از كشيدن سيگار خودداري كنيد
- رژيمهاي غذايي شامل غذاهاي دودي، گوشتي و نمك اندود را كمتر مصرف كنيد
- به علائم سوءهاضمه كه بيش از چند روز طول بكشند، توجه كنيد
- رژيم غذايي مغذي و متعادل را استفاده كنيد
- در صورت لزوم آزمايشهاي سالانه غربالگري را كه توسط پزشك توصيه شده انجام دهيد
- استفاده از ماهي و سبزيجات تازه محتوي ويتامينA و C را كه احتمال ابتلا به سرطان معده را كاهش ميدهند فراموش نكنيد
-گوشت قرمز را به اندازه مصرف كنيد. استفاده از گوشت قرمز بيش از 13 بار در هفته احتمال سرطان معده را 2 برابر ميكند بخصوص اگر گوشت به صورت كبابي، پخته شود
-مصرف نمك وغذاهاي سرخ كرده را بسيار محدود كنيد و براي پخت غذا از روشهايي نظير بخارپز كردن و پخت در ماكروويو استفاده كنيد
- از مواد غذايي حاوي آنتياكسيدان نظير كلم بروكلي، هويج و گوجه فرنگي استفاده كنيد
- مصرف پياز و سير، خطر سرطان معده را كاهش ميدهد.
عوامل سرطان ساز معده کدام است؟
مصرف زیاد و طولانی مدت غذاهای کنسرو شده، غذاهای دودی، غذاهایی که مواد نگهدارنده دارند و نیز غذاهای مانده از عوامل زمینه ساز سرطان معده هستند. پس از مصرف غذاهای بیرون و آماده تا حد ممکن پرهیز کنید.
سرطان معده بیشتر در چه افرادی دیده می شود و آیا ژنتیک نیز تأثیر دارد؟
سرطان معده بیشتر در افراد میانسال و مسن دیده می شود و در آقایان بیشتر از خانم ها دیده می شود.
سابقه عفونت های هلیکو باکتر پیلوری می تواند علت مهمی در ابتلا این بیماری باشد و همچنین زمینه ژنتیک نیز می تواند سبب ایجاد سرطان در افراد جوان و میانسال باشد.
این سرطان ممکن است همراه سرطان هایی مانند سرطان کلیه، مغز و پوست نیز دیده شود.
موضوعات مرتبط: مطالب پزشکی
مثانه توسط عضلات نگهدارنده در مکان مناسبی قرار می گیرد و اگر به هر دلیلی عضلات نگهدارنده آن توانایی خود را از دست بدهند، مثانه از مکان خود جابه جا شده و مشکلاتی برای فرد پدید می آورد. نام این بیماری افتادگی مثانه است.
مثانه عضوی کیسه مانند است که درون لگن قرار گرفته و وظیفه آن نگهداری ادراری است که از کلیه ها و از طریق لوله حالب به درون آن تراوش می شود.
این عضو توخالی توسط عضلات نگهدارنده در مکان مناسبی قرار می گیرد و اگر به هر دلیلی این عضلات نگهدارنده آن توانایی خود را از دست بدهند، مثانه از مکان خود جابه جا شده و مشکلاتی برای فرد پدید می آورد.
نام این بیماری افتادگی مثانه است، اما چرا مثانه دچار افتادگی می شود و علائم این بیماران چیست و مهم تر این که چگونه می توان این بیماری را درمان کرد.
برای پاسخ به پرسش های گفته شده با دکتر حسین کرمی، فوق تخصص کلیه و مجاری ادراری و عضو هیات علمی دانشگاه علوم پزشکی شهید بهشتی در این باره گفت وگو کردیم.
افتادگی مثانه چه مشکلاتی برای بیمار به وجود می آورد؟
مثانه هر فرد سلول های هوشمندی دارد. وقتی مثانه به حجم خاصی از پرشدگی رسید، این سلول ها به طور خودکار فعال شده و به مغز اطلاع می دهند و درک دفع ادراری را فعال می کنند. سپس مرکز کنترل ادرار دستور دفع ادرار را صادر می کند.
البته مثانه سلول های دیگری به نام سلول های پمپاژ نیز دارد و این سلول ها به طور خودکار منقبض شده و گردن مثانه را باز کرده و ادرار تخلیه می شود.
نکته مهم این که مثانه هر فرد اسفنکتری دارد که همیشه بسته است و هنگام پر شدن مثانه، از بیرون آمدن ادرار جلوگیری می کند. در طول زمان پر بودن، دریچه بسته می ماند تا وقتی که مغز دستور تخلیه بدهد، ولی وقتی مثانه جابه جا می شود، این عملکرد به هم می خورد و یکی از مهم ترین مشکلات این بیماران این است که دیگر نمی توانند ادرار خود را نگه دارند.
این بیماری بیشتر مختص خانم هاست. در حالت طبیعی قسمت قدامی دیواره واژن در زنان موجب حفظ مثانه در جایگاه خودش می شود. وقتی این دیواره تحت فشار قرار می گیرد، عضلات کش آمده و شل می شوند و نقش حمایتی شان از مثانه از بین می رود.
یکی از مهم ترین علل، زایمان های متعدد طبیعی است که باعث می شود مثانه به داخل واژن بیفتد. در زایمان های دوقلو و زایمان های سخت این احتمال بالا می رود، اما این تنها علت نیست.
زنان یائسه نیز در معرض این اختلال قرار دارند، زیرا هورمون استروژن در بدن باعث می شود عضلات قوام و استحکام خوبی داشته باشند. با قطع استروژن، عضلات همه نقاط بدن از جمله قسمت قدامی واژن شل شده و افتادگی مثانه در زنان یائسه دیده می شود.
علت دیگر ژنتیکی است. برخی افراد به طور ژنتیکی دچار یائسگی زودرس می شوند یا تعدادی نیز به طور مادرزادی عضلات کف لگنشان شل است.
زور زدن و یبوست مزمن هم فشار زیادی به عضلات وارد می کند. افراد مبتلا به آسم یا کسانی که دچار سرفه های مزمنهستند نیز ممکن است دچار افتادگی مثانه شوند.
برداشتن اجسام سنگین هم فشار زیادی به لگن وارد می کند و افرادی که مشاغل سخت و سنگین دارند بیشتر به این بیماری مبتلا می شوند.

این بیماری بیشتر مختص خانم هاست، یعنی آقایان به آن مبتلا نمی شوند؟
در مردان نیز این بیماری دیده می شود، ولی بسیار نادر است، چون مثانه مردان نسبت به زنان کمی داخل تر قرار گرفته است.
البته به ندرت و در برخی بیماری های زمینه ای به نام پرومبلی، افتادگی مثانه در جنس مرد دیده می شود. از مشخصات این بیماری شل بودن همه عضلات بدن است که کف لگن نیز جزو آن است.
لطفا به درجات این بیماری هم اشاره کنید؟
در افتادگی مثانه، مثانه به داخل واژن هل داده می شود و از نظر شدت به چهار درجه تقسیم می شود. در نوع اول، هنگام معاینه کمی از مثانه داخل واژن لمس می شود.
در افتادگی متوسط که همان نوع دوم است، قسمت بیشتری از مثانه وارد واژن می شود و تقریبا نصف آن را اشغال می کند.
در افتادگی درجه سه، مثانه تا پایین واژن لمس می شود.
ولی در افتادگی درجه چهار، مثانه کاملا از دهانه واژن بیرون زده و گاه خود بیمار آن را به داخل می برد و با یک زور زدن ساده به حالت قبل برمی گردد.
هر چه نوع افتادگی شدیدتر باشد، احتمال بروز عفونت های واژن نیز بالاتر می رود.
بیمار چه علامتی دارد؟
اولین علامت، احساس فشاری است که فرد در ناحیه واژن خود حس می کند و هنگامی که به آن دست می زند مانند یک توپ گرد و کوچک است. این افراد هنگام مقاربت نیز احساس ناراحتی و درد می کنند.
از علامت های بسیار شایع نیز بی اختیاری ادراری است و فرد با یک عطسه، سرفه یا خنده به طور ناگهانی ادرار دفع می کند.
یکی دیگر از علامت ها، عفونت های ادراری عودکننده است؛ زیرا مثانه کاملا تخلیه نمی شود و ادرار باقیمانده باعث تجمع باکتری و عفونت می شود.
چه توصیه هایی برای بیماران دارید؟
ابتدا بهتر است به همه خانم ها در این زمینه اطلاعات کافی بدهیم. همه زنان پیش از ازدواج و قبل از این که زایمان کنند، باید ورزش عضلات کف لگن را انجام دهند تا عضلاتشان قوی شود. این ورزش، کگل نام دارد که ورزش بسیار ساده و بدون هزینه ای است و هر فرد می تواند هنگام انجام کارهای روزمره، در محل کار یا حتی هنگام خواب این ورزش را انجام دهد.
به این صورت که عضلات کف لگن را منقبض کرده و هر بار به مدت 5 ثانیه در همان حالت نگه دارند. این ورزش باید حداقل 15 تا 20 بار در روز تکرار شود.
چه کسانی باید جراحی کنند و آیا بعد از عمل به طور کامل بهبود می یابند؟
در افتادگی مثانه از نوع متوسط به بعد، جراحی ضرورت می یابد. البته جراحی امروزه با لاپاروسکوپی انجام می شود، یعنی بدون این که شکم بیمار باز شود، عضلات به بالا کشیده می شود.
موضوعات مرتبط: مطالب پزشکی
تشنج در کودکان به چند دسته طبقهبندی میشود که از میان آنها تب و تشنج از همه شایعتر و خوشخیمتر است و معمولا در سنین شش ماه تا پنج سال رخ میدهد.

هنگام تشنج ابتدا اندام کودک حالت کشیده و سفت میشود، چشمها رو به بالا میرود و سفیدی چشم نمایان میشود.
ترشحات کف آلود ممکن است از دهان خارج شده و فک بیمار قفل شود، سپس اندام ها دچار لرزش و حرکات پرشی می شوند.
بیمار ممکن است دچار بی اختیاری ادرار شود. مدت این تشنج کمتر از 15 دقیقه است، ولی گاهی طولانی می شود و به اقدامات مهمی نیاز دارد.
حدود دو تا پنج درصد کودکانی که از نظر سیستم عصبی سالم هستند، دست کم برای یک بار تب و تشنج را تجربه می کنند.
یک تشنج ساده که کمتر از 15 دقیقه طول بکشد و در یک روز، دو بار تکرار نشود، خطر مرگ و میر ندارد، ولی اگر تشنج مکرر و طولانی مدت شود، این خطر دو برابر می شود که آن هم احتمالا به علت بیماری های زمینه ای همراه است.
همچنین تشنج ساده تاثیری در اختلالات رفتاری، آموزشی و عملکرد یا توانایی های بیمار ندارد. 30 درصد افرادی که یک بار تب و تشنج را تجربه می کنند باز هم دچار حمله دیگر خواهند شد.
در خیلی موارد، سابقه خانوادگی تب و تشنج مثبت است و نقش ژنتیک در این بیماری پررنگ است.
عواملی که باعث عود بیماری می شوند، عبارتند از: وجود اختلال تکامل عصبی، سن زیر یک سال، تشنج به دنبال تبی که کمتر از 24 ساعت طول کشیده باشد، تشنج با درجه تب پایین یعنی 38 تا 39 درجه، سابقه خانوادگی تشنج، تشنج مقاوم و جنسیت پسر.
اگر بیماری هیچ یک از عوامل خطر مذکور را نداشته باشد، باز هم حدود 12 درصد خطر عود تشنج با تب های بعدی وجود دارد.
اقدامات اولیه
والدین هنگام تشنج کودک با حفظ خونسردی خود، باید کودک را به پهلو خوابانده تا ترشحات دهان و محتویات معده وارد ریه نشود و مراقب باشند تا زبان بیمار لای دندان ها گیر نیفتد و دچار گاز گرفتگی نشود.
گرفتن اندام ها به منظور متوقف کردن تشنج امری بیهوده و اشتباه است و بهتر است در اسرع وقت بیمار را به یک مرکز فوریت های پزشکی انتقال داد.
اقدامات درمانی و تشخیصی
در مرکز درمانی مراقبت از راه هوایی و کنترل تشنج با استفاده از داروهای سرکوب کننده مغزی گام به گام صورت می گیرد و شرح حالی از سابقه بیمار به انجام اقدامات مناسب بعدی کمک می کند.
معمولا تظاهرات ثانویه، تب بیمار به صورت عفونت گوش، اسهال خونی و عفونت های تنفسی بروز می کند که به طور اختصاصی باید درمان شود.
اگر اختلال تاخیر تکامل عصبی، تشنج مقاوم و مکرر یا سابقه صرع در بستگان وجود داشته باشد، بهتر است کودک مورد تصویربرداری مغزی و نوار مغز قرار بگیرد تا اختلالات ساختاری و صرعی که ممکن است با یک تب و تشنج آغاز شود، تشخیص داده شود.
در صورت وجود نداشتن عوامل خطر، معمولا به انجام اقدامات تشخیصی مذکور و حتی درمان دارویی اختصاصی نیازی نیست.
حتی در غیاب علل ثانویه می توان از انجام آزمایشات خون و اندازه گیری الکترولیت ها خودداری کرد.
اگر در آزمایشات بیمار، کم خونی مشاهده شود، بهتر است درمان با آهن شروع شود، زیرا هنگام کم خونی، عود حملات تشنج بیشتر است.
موضوعات مرتبط: مطالب پزشکی
در طی چند هفته اول پس از تولد، پوسته ریزی سر نوزاد بسیار شایع است که یکی به علت ریزش لایهای از پوست می باشد که در دوران جنینی وجود داشته و دیگری به علت رشد سریع سلولهای پوستی است.

ریزش پوست سر در نوزادان بسیار شایع و قابل لمس میباشد.
اگر با دقت به سر نوزاد نگاه کنید متوجه می شوید که پوست سر نوزاد با بقیه فرق دارد. پوسته ریزیهایی که اغلب در تمام سر و یا قسمتی از سر ایجاد میشود، معمولا تا سن سه ماهگی برطرف میشود.
گاهی ممکن است این پوسته ریزیها با دیگر مشکلات پوستی مانند اگزما اشتباه گرفته شود، اما تفاوتی که این حالت با اگزما دارد این است که در اگزما، فرد دچار خارش میشود و ناراحتیهای پوستی برای او ایجاد میشود، اما در پوسته ریزی سر نوزاد، خارشی ایجاد نمیشود.
اگرچه والدین این نوزادان نگران می شوند، اما میتوان با یک سری راهکارهای خانگی، پوسته ریزی سر نوزاد را تا حدی کاهش داد.
البته اگر به تازگی صاحب نوزادی شدهاید، قبل از هر اقدامی لازم است به متخصص اطفال مراجعه کنید و در خصوص پوسته ریزی سر نوزاد خود با او صحبت کنید.
1- در روزهای اول پس از تولد معمولا یک روز در میان نوزاد را به حمام میبرند. میتوانید در حین حمام کردن نوزاد خود، سر او را توسط انگشتان خود و یا لیف نرم به آرامی بمالید. لازم به ذکر است که برای این کار باید ناخنهای دست شما کوتاه باشند تا سر نوزاد آسیبی نبیند.
پس از ماساژ دادن سر میتوانید از شامپوی مخصوص کودکان، برای شستن سر او استفاده کنید تا پوسته ریزیهای سر نوزاد کاهش پیدا کند.
پس از برطرف شدن مقدار زیادی از پوسته ها، در دفعات بعدی سعی کنید تا استفاده از شامپو را برای نوزادان به دو بار در هفته کاهش دهید.
اگر در حین شانه زدن، با قرمز شدن پوست سر نوزاد مواجه شدید، بلافاصله این کار را متوقف کنید. لازم به ذکر است که پوست نوزادان، حساس و لطیف میباشد و باید به آرامی و با حوصله این کار انجام بگیرد تا پوست سر او تحریک نشود.
3- توصیه میشود حدود 15 دقیقه قبل از استحمام، سر نوزاد را به روغن زیتون آغشته کنید تا پوسته های سر نوزاد، به راحتی و با آسیب کمتری جدا شوند.
تذکر 1: اگر پوسته ریزی سر نوزاد همراه با خروج مایعاتی از آن باشد، حتما با پزشک متخصص اطفال مشورت کنید، زیرا ممکن است مایعات خارج شده نشانه عفونت باشد و نیاز به درمان پزشکی داشته باشد.
تذکر 2: اگر والدین احساس کنند که پوسته ریزی سر نوزاد همراه با خارش و یا درد میباشد، باید بلافاصله پزشک اطفال را در جریان قرار دهند.
تذکر 3: اگر پوسته ریزی در مناطقی از سر ایجاد شود که مو ندارد و بدشکل است، حتما راهکارهای گفته شده را انجام دهید تا پوسته ریزیهای سر نوزاد کاهش پیدا کند.
تذکر 4: پس از آغشته کردن سر نوزاد به روغن زیتون، انگشتان خود را دایره وار و به آرامی روی سر نوزاد حرکت دهید و این کار را تا چند روز ادامه دهید تا پوسته های سر نوزاد کمتر شود.

چند نکته برای جلوگیری از خشک شدن پوست نوزادان
1- هرگز از صابون معمولی برای حمام کردن نوزادان استفاده نکنید، زیرا منجر به خشک شدن پوست و آسیب رساندن به آن میشود. بلکه از شامپو و صابون مخصوص کودکان استفاده کنید.
2- پس از حمام کردن نوزاد، بلافاصله بدن او را کاملا با حوله تمیز خشک کنید.
3- پس از خشک کردن پوست نوزادان پس از حمام، سعی کنید تمام بدن و صورت نوزاد را با روغن بچه و یا وازلین طبی چرب کنید.
4- برای جلوگیری از ایجاد حساسیت پوستی در نوزادان، لباسهای نوزاد را جدا از لباس های سایر افراد خانواده بشویید. همچنین سعی کنید از صابون مخصوص لباس بچه (پودر آن هم موجود است) استفاده کنید و در صورت بروز هر گونه قرمزی و خارش در پوست نوزاد، مواد شوینده لباس او را عوض کنید.
5- اگر پوست نوزادتان خیلی خشک است، میتوانید از دستگاه بخور در اتاق خانه استفاده کنید و یا قابلمهای از آب را روی حرارت قرار دهید تا هوای خانه از خشکی خارج شود.
6- پوست نوزادان حساس میباشد. بنابراین لباسهای نخی مرغوب و نسبتا گشاد برای آنها انتخاب کنید.
حتی در فصول سرد سال سعی کنید لباسهایی که با پوست کودک در تماس است (لباس زیر) از جنس نخی مرغوب باشد ولباس گرم بافتنی و یا پشمی را روی آن بپوشانید.
7- تقریبا هر 4 تا 6 ساعت یکبار، پوشک نوزاد خود را عوض کنید تا پای او دچار التهاب و سوختگی نشود. البته در صورت ادرار کردن زیاد و یا مدفوع کردن، بلافاصله پوشک او را عوض کنید.
موضوعات مرتبط: مطالب پزشکی
در بیماری آشالازی دریچه تحتانی مری، یعنی پیوستگاه مری به معده به اندازه کافی شل نمیشود. مشکل بعدی این است که مری حرکت طبیعی خود را از دست میدهد. برای اینکه لقمه غذا از رمی بگذرد و وارد مری شما بشود، مری باید بتواند لقمه را با حرکاتی موسوم به حرکات دودی از بالا به پایین براند. در این بیماری این حرکات دودی از بین میروند.
آشالازى مردان را بیشتر از زنان گرفتار مىکند و ممکن است در هر سنى بروز کند. سنینى که بیشترى شیوع را دارند بین ۳۰ تا ۶۰ سال هستند.
• علل:
علت ایجاد این بیماری شناخته شده نیست.بیماران مبتلا به آشالازی دو مشکل در ناحیه مری دارند:
اول اینکه دو سوم تحتانی مری قادر نیست غذای موجود در مری را به سمت معده هدایت کند.
دوم اینکه اسفنگتر تحتانی مری که در حالت عادی مانع برگشت غذای داخل معده به مری می گردد و باید هنگام عبور غذا شل باشد,قادر به شل شدن نیست و به همین دلیل غذا نمی تواند به معده وارد شود و پشت اسفنگتر باقی می ماند.به این ترتیب حجم زیادی از غذا و مایعات در ناحیه تحتانی مری انباشته می گردد و آنرا متسع میکند.
• علائم :
مهمترین علامت این بیماری بلع مشکل است که در مورد جامدات و یا مایعات وجود دارد. از علائم دیگر این بیماری میتوان به درد سینه ,برگشت غذای خورده شده به دهان,سوزش سردل,سخت آروغ زدن ,احساس پری و سنگینی در ناحیه گلو ,سکسکه و کاهش وزن اشاره کرد.
• تشخیص:
معمولا شک به آشالازی از روی علائمی که بیمار ذکر میکند ,ایجاد می شود اما برای تشخیص نهائی نیاز به بررسی و آزمایش می باشد.
عکس قفسه سینه- یک عکس ساده قفسه سینه می تواند تغییر شکل مری و عدم وجود هوا در معده را نشان دهد.این دو علامت در عکس آشالازی را مطرح میکنند.
بلع باریم – تست بلع باریم به عنوان آزمون غربالگری آشالازی به کار میرود.باریم در عکس ,دهانه خروجی مری و اسفنگتر تحتانی مری را نشان میدهد.در آشالازی, بلع باریم ,عدم وجود انقباض را درمری بعد از بلع نشان میدهد.
• نحوه آمادگی جهت انجام اقدامات اولیه:
در بیماران آشالازی مدت زمان لازم جهت تخلیه مری بیشتر از افراد عادی میباشد لذا لازم است قبل از هر اقدام درمانی همراه با ناشتایی کامل در شب قبل از مراجعه، ۴۸ ساعت قبل از مراجعه هم رژیم غذایی نرم (مایعات و سوپ…) داشته باشند که در این صورت روند درمانی ساده تر و کوتاهتر خواهد بود
• مانومتری :
توسط مانومتری فشار داخل مری و اسفنگتر تحتانی آن اندازه گیری می شود. این تست زمانی قابل انجام است که بیمار حداقل به مدت ۸ ساعت چیزی نخورده باشد و در حال حاضر کاملا بیدار باشد.
مانومتری اغلب جهت تایید تشخیص آشالازی به کار میرود.در بیمار آشالازی سه وضعیت غیر طبیعی در مانومتری دیده میشود:فشار بالا در ناحیه اسفنگتر تحتانی در زمان استراحت,عدم شل شدن اسفنگتر بعد از بلع و عدم وجود امواج پریستالتیک در قسمت تحتانی مری.دو مورد آخر مهمتر هستند و تشخیص را مسجل میکنند.
• اندوسکوپی:
اندوسکوپی امکان دیدن داخل مری,اسفنگتر تحتانی و معده را به طور مستقیم فراهم می کند.این کار به کسانی پیشنهاد میشود که مشکوک به آشالازی هستند و خصوصا برای افتراق بیماریهایی که آشالازی را تقلید میکنند مفید است.
• تشخیص های افتراقی
الف- بیماری را باید از سایر بیماریهایی مری که در آنها نیز اختلال حرکتی وجود دارد، افتراق داد، مثل:
- اسپاسم منتشر مری
- مری فندق شکن
- دریچه تحتانی مری پرفشار
- بیماری شاگاس
- اسکلرودرما و سایر بیماری های روماتولوژیک
ب- بیماری را باید از سایر بیماریهای مری مه مشکل ساختمانی مشابه ایجاد میکنند، افتراق داد:
- تنگی های ناشی از زخم های گوارشی
- حلقه ها و پرده های مری
- کارسینوما (سرطان)
- تومورهای خوش خیم
- تنگی ناشی از داروها
- دیورتیکول مری
• درمان:
برای درمان آشالازی راههای مختلفی وجود دارد اگرچه همه این درمانها قادر به تخفیف دادن علائم هستند اما متاسفانه هیچکدام از آنها قادر به درمان کامل بیماری نیستند.
دو روش درمانی اول(دارو درمانی و تزریق سم بتولونیم ) با کاهش دادن فشار اسفنگتر تحتانی مری عمل میکنند اما دو روش دیگر ( بالون زدن و جراحی )از طریق تضعیف فیبرهای عضلانی اسفنگتر تحتانی مری عمل میکنند.
• دارو درمانی:
نیتراتها و بلوک کننده های کانال کلسیم دو دسته دارو ئی هستند که اثر شل کنندگی روی عضلات اسفنگتر تحتانی مری دارند.این قرصها زیر زبانی هستند و ۱۰ الی ۳۰ دقیقه قبل از غذا مصرف میشوند.
• بالون زدن(هوا زدن) :
با بالون زدن به طور مکانیکی عضلات منقبض شده اسفنگتر مری کشیده میشود.این روش درمانی در دو سوم بیماران مبتلا به آشالازی علائم بیماری را کاهش میدهد .البته بیش از نصف بیماران مجبور میشوند که برای بهبود بیماری بیش ازیکبار این کار را انجام دهند.
• میزان موفقیت در این روش:
کسانی که یکبار بالون زده اند ,۶۰% تا یکسال بس از بالون زدن و ۲۵% تا ۵ سال پس از بالون زدن بی علامت خواهند بود.
• جراحی (میوتومی) :
منظور از میوتومی این است که در ناحیه اسفنگتر تحتانی یک فیبر عضلانی را مستقیما ببریم.در گذشته برای این کار باید جدار قفسه سینه و شکم را باز میکردند اما امروزه این کار توسط یک لاپاروسکوپ و با یک برش بسیار کوچک فابل انجام است.
• میزان موفقیت در این روش:
جراحی علائم را در ۷۰ الی ۹۰ % بیماران از بین میبرد.این بهبود در ۸۵% بیماران به مدت ۱۰ سال و در ۶۵% آنها به مدت ۲۰ سال پس از جراحی باقی میماند.بنابراین بهبود بیماری پس از جراحی نسبت به بقیه درمانها ماندگارتر است اما به طور کلی جراحی با عوارض جانبی بیشتری همراه است و تهاجمی تر و گران تر از بقیه درمانها است.
• تزریق سم بوتولونیم :
این روش جدیدترین روش درمانی آشالازی است.سم بوتولونیم به طور موقت سلولهای عصبی را که فرمان انقباض به اسفنگتر تحتانی مری میدهد فلج میکند.به نظر میرسد که این روش در بیمارانی که بالای ۵۰ سال دارند مناسب است.البته از تزریق این سم میتوان به عنوان یک روش تشخیصی در کسانی که مشکوک به آشالازی هستند نیز استفاده کرد.
• میزان موفقیت در این روش:
یکبار تزریق بوتولونیم میتواند در ۶۵ الی ۹۰ درصد بیماران در کوتاه مدت (سه ماه تا یکسال)بهبود ایجاد کند.در موارد عود میتوان از تزریق مجدد استفاده کرد.
• عوارض آشالازی
- زخم های مخاطی ناشی از آزردگی غذای باقی مانده(خونریزی ناشی از زخم پپتیک واقعی در آشالازی نادر است.)
- پنومونیت،تراکئوبرونشیت و به ندرت خفگی در اثر آسپیراسیون محتویات رگورژیتاسیون مری
سوءتغذیه خفیف تا متوسط ولی ممکن است در اثر بی توجهی شدید شود.
- کارسینوم سلول سنگفرشی (SCC) در ۳-۵ درصد موارد،که این ضایعه در ناحیه گشادکننده مری معمولاً پس از سال ها بعد از تظاهرات اولیه روی می دهد.
پیش آگهی و عوارض و سیر بالینی
- خطر سرطان مری در بیماران مبتلا به طور قابل ملاحظه ای بیشتر است(۱۵ تا۳۰ برابر).
- میزان بروز سوراخ شدگی مری پس از گشاد کردن به روش پنوماتیک ۵-۳ درصد است.
- عوارض پس از جراحی عبارتند از: ریفلاکس علامتدار(۱۰% طی یک سال)، اختلال بلع(۱۰%) و مرگ ومیر ناشی از میوتومی باز(کمتر از۲%).
• ریسک سرطان مری:
بیماران مبتلا به آشالازی نسبت به افراد سالم ریسک بیشتری برای ابتلا به سرطان مری دارند خصوصا اگر تنگی مری در آنها به طور مناسب کاهش نیافته باشد.
به همین دلیل پزشکان اندوسکوپی را به عنوان یک روش غربالگری برای تشخیص زودهنگام سرطان مری به این بیماران توصیه میکنند
موضوعات مرتبط: مطالب پزشکی
اسپاسم مری اشاره به انقباضات عضلانی ناهماهنگ در لوله (مری) است که منجر به از گلو به معده می باشد. انقباضات رخ می دهد بارها و بارها و غیر طبیعی قدرتمند هستند.
نتیجه آن یک شکست را به طور موثر در سوق دادن غذا به معده بعد از خوردن است.
علت دقیق اسپاسم مری ناشناخته است، با این حال، عوامل خطر عبارتند از: سوزش مری اسید شسته که از معده (رفلکس ازوفاژیت)، انسداد مری، استرس عاطفی، و یا شرایط دیگر که ممکن است به عملکرد طبیعی تاثیر می گذارد سیستم عصبی (به عنوان مثال، دیابت، اسکلروز چندگانه، اسکلروز آمیوتروفیک جانبی). اسپاسم مری نیز ممکن است منجر به ناتوانی عضلات در پایین مری به استراحت (آشالازی) مربوط باشد.
اختلالات حرکتى اولیه در مرى با عملکرد عضلانى غیرطبیعى در مرى که غالباً با درد متناوب قفسهٔ سینه همراه است مشخص مىشوند. اگرچه این اختلالات بخشى از یک طیف هستند.
بهطور کلى مىتوان آنها را بهصورت زیر تقسیمبندى کرد: آشالازی، که در قسمت قبل توضیح داده شد؛ مرى فندقشکن، سندرومى با امواج پردامنهٔ پریستالتیک که در نیمى از بیماران مبتلا به اختلالات حرکتى دیده مىشود؛ اسپاسم منتشر مری، که مشخصهٔ آن انقباضات غیر پریستالتیک است، و پرفشارى اسفنکتر تحتانى مری، که شیوع کمترى دارد.
در حدود ۳۵% از مبتلایان به اختلالات حرکتى اولیه، در مانومتری، مشخصات بیش از یکى از این ضایعات یافت مىشود. علت این اختلالات مشخص نیست، هرچند که استرس مىتواند یافتههاى مانومترى مشابهى در افراد سالم ایجاد کند.
ایسکمى مرى نیز از جمله علل فرضى است. تا یکسوم از بیمارانى که مرى فندقشکن دارند دچار ریفلاکس غیرطبیعى معده به مرى هستند و بهخوبى به درمان طبى پاسخ مىدهند.
• ریسک
اسپاسم مری می تواند در افراد در هر سنی رخ دهد، اما بیشتر در کسانی که بیش از ۵۰٫ این وضعیت رخ می دهد به طور مساوی در مردان و زنان است.
• تاریخچه
افراد درد در قفسه سینه یا شکم بالا است که می تواند پرتو افکندن به پشت، گردن، فک، و / یا اسلحه. اشکال در بلع (دیسفاژی)، به خصوص با مواد جامد، نیز ممکن است رخ دهد. خوردن غذاهای بسیار داغ یا بسیار سرد و یا نوشیدن نوشابه های گازدار ممکن است این نشانه ها را آغاز کند. افراد معمولا علائم متناوب است که به طور کلی در طول زمان بدتر نمی شود.
• اصول تشخیص اسپاسم منتشر مری
- دیسفاژی گهگیر:
(به صورت اینترمیتنت است) که علامت اصلی بیماران است که معمولاً دیسفاژی تومورال متفاوت است و اغلب نسبت به جامدات و مایعات می باشد.این حالت همراه یا بدون درد قفسه سینه است.
- درد قفسه سینه ( chest pain ):
که معمولاً در هنگام استراحت رخ می دهد ولی ممکن است همزمان با بلع یا در شرایط فشار عاطفی و روحی اتفاق می افتد. درد در ناحیه پشت استخوان جناغ احساس می شود و ممکن است به پشت، دو طرف قفسه سینه، بازوها یا کناره های فک انتشار یابد.
- گاهی درد قفسه سینه همراه با دیسفاژی اتفاق می افتد که در حین خوردن وعده ی غذایی احساس می شود.
- اسپاسم منتشر مری بر خلاف بیماری آشالازی، بیماری تنه مری می باشد.
نکته: کاهش وزن در بیماران دچار اسپاسم منتشر مری ناشایع است.
• تشخیص افتراقى
علائم ناشى از این اختلالات حرکتى باید از علائم ناشى از بیمارى قلبی، تودههاى مدیاستن، تومورهاى خوشخیم و بدخیم مرى و اسکلرودرمى افتراق داده شوند.
• عوارض
فتق هیاتال و دیورتیکول اپىفرنیک ممکن است از عوارض ثانویهٔ انقباضات شدید و ناهماهنگ مرى باشند. ممکن است رگورژیتاسیون و آسپیراسیون رخ دهد، که احتمالاً منجر به عفونتهاى مکرر و پنومونى مىشود. با این وجود، بهطور کلى این بیمارى خفیف است و عوارض جدى بهدنبال ندارد.
• درمان
در بسیارى از بیماران اطمینان دادن و درمان علامتى کفایت مىکند. هیدرالازین، نیتراتهاى طولانى اثر و داروهاى آنتىکولینرژیک ممکن است تا حدودى علائم را برطرف کنند.
ممکن است بیمار به یک رژیم غذائى سبک که در پنج یا شش وعدهٔ کوچک طى روز مصرف مىشود نیاز داشته باشد، بهخصوص در صورتىکه دیسفاژى مهمترین علامت باشد. بوژیناژ با دیلاتورهاى هموزن جیوه در اسپاسم منتشر یا مرى فندقشکن، کارآئى ندارد.
بیمارانى که دچار درد شدید و دیسفاژى هستند و به درمان پاسخ نمىدهند. باید از اسفنکتر گاستروازوفاژیال تا قوس آئورت و یا تا هر نقطهاى که در مانومترى قبل از عمل افزایش فشار نشان داده شده است، میوتومى انجام شود. این عمل را مىتوان با توراکوسکوپى یا توراکوتومى انجام داد. توراکوسکوپى براى بیمار بسیار راحتتر است و نتایج حاصل از آن نیز عالى است.
روش توراکوتومى باز باید در بیمارانى انجام شود که امکان جراحى با توراکوستومى (مثلاً، بهدلیل توراکوتومى قبلی) براى آنها وجود ندارد. با حفظ اسفنکتر تحتانى مرى مىتوان از بروز اوزفاژیت، که مهمترین عارضهٔ بعد از عمل است جلوگیرى کرد.
عمل جراحى در ۹۰% از موارد موفقیتآمیز است. در صورتىکه بعد از جراحى درد مداوم و دیسفاژى برطرف نشود. مىتوان بیمار را تحت عمل ازوفاگکتومى کامل (برداشتن کامل مری) و ازوفاگوگاستروستومى گردنى قرار داد.
• یافتههاى بالینى
• معاینه فیزیکی
یافته های فیزیکی معمولا طبیعی است.
• نشانهها و علائم
شایعترین علامت، درد متناوب قفسهٔ سینه است که از ناراحتى خفیف تا درد اسپاسمودیک شدیدى که به درد بیمارى شریان کرونر شباهت دارد تغییر مىکند. اکثر بیماران از دیسفاژى شکایت دارند ولى کاهش وزن ناشایع است.
• تست ها
تست های تشخیصی ممکن است شامل مطالعات تحرک مری (مانومتری)، مطالعات اشعه X با استفاده از باریم به عنوان ماده حاجب (esophagram)، و یک روش است که در آن فیبر نوری لوله مشاهده شده است از طریق مری است که اجازه می دهد تا معاینه چشمی از تصویب داخل مری (آندوسکوپی).
• بررسىهاى تصویربردارى
ازوفاگوگرام در ۶۰% از بیماران غیرطبیعى است. در فلوئوروسکوپی، اسپاسمهاى منطقهای، نواحى تنگی، و پریستالسیس ناهماهنگ و نامنظم بهصورت ‘مرى مارپیچ’ یا ‘فنری’ دیده مىشود. غالباً یک فتق هیاتال کوچک نیز دیده مىشود؛ دیورتیکول اپىفرنیک شیوع کمترى دارد.
• مانومترى
مانومترى کلید تشخیصى این اختلالات است. در بیماران مبتلا به اسپاسم منتشر مری، عمل بلع بهجاى ایجاد امواج پریستالتیک طبیعی، انقباضات غیر پریستالتیک (همزمان) و تکرارى ایجاد مىکند. بعضى از بیماران، همچنین، امواج غیر پریستالتیک بسیار قوى دارند. (۱۴۰ تا ۲۰۰ میلىمتر جیوه).
در حدود ۳۰% از بیماران، اسفنکتر تحتانى مرى در پاسخ به بلع منبسط نمىشود. در مرى فندقشکن پریستالسیس با دامنهٔ بالا (حدود ۲۰۰ میلىمتر جیوه) اختلال اصلى است. اگرچه فشار بالا است، انبساط اسفنکتر با بلع طبیعى است.
تست تحریکى بههنگام مانومترى کمککننده است. شایعترین داروئى که مورد استفاده قرار مىگیرد ادروفونیوم آنتىکولین استراز (تنسیلون) است، که مىتواند انقباضات شدیدى در مرى ایجاد کند. شروع درد شبیه به علامت خود بهخودى به معنى مثبت بودن تست است. بهجاى ادروفونیوم مىتوان از بتانکول و ارگونوین استفاده کرد.
موضوعات مرتبط: مطالب پزشکی
 |
به گزارش سلامت نيوز به نقل از روزنامه آرمان ؛ اگرچه تستهاي توصيه شده براي تامين سلامت زنان بسيار گسترده است، اما اين هفت آزمايش چارچوب سلامتي زنان را بررسي خواهد کرد. البته اين آزمايشها براي زنان سالم است. طبيعتا خانم مبتلا به يک بيماري خاص لازم است علاوه بر تستهاي زير، روند درمان بيماري خود و آزمايشهاي مربوطه را به دستور پزشک در پيش بگيرد
ماموگرافي سينه
سرطان سينه از شايعترين سرطانها در زنان است. احتمال ابتلاي زنان به سرطان سينه، يک زن از هر هفت زن است. تشخيص زودتر اين بيماري، درمان آن را تسهيل کرده و مرگهاي ناشي از آن را کاهش خواهد داد. ماموگرافي سينه ميتواند حدود 75 درصد سرطانهاي سينه را حداقل يک سال قبل از اين که فرد از بيماري خود مطلع شود، تشخيص دهد. البته گاهي نيز پيش ميآيد که ماموگرافي برخي از سرطانها را تشخيص ندهد و نتيجه غلط به پزشک ارائه دهد. پس اگر احساس ميکنيد توده اي در سينه خودتان داريد و با اين حال ماموگرافي در سال گذشته هيچ تشخيص خاصي براي شما نداشته، لازم است پيگيريهاي لازم را به عمل آوريد.
آزمايشهاي ناحيه لگن
طي آزمايش پاپ اسمير، پزشک نمونه اي از سلولهاي ديواره واژن را برداشته و براي پيدا کردن علائم خطر سرطان دهانه رحم، آن را بررسي ميکند. غربالگري به اين منظور لازم است حداقل سه سال بعد از ازدواج براي هر خانم انجام شود. بهتر است تکرار اين تست ساليانه يا حداکثر دو سال يکبار باشد. در زنان 30 ساله و بالاتر، اگر جواب سه تست پيدرپي بدون مشکل باشد، تکرار تستها ميتواند هر دو سال يکبار در نظر گرفته شود و در زنان 70 سال و بالاتر نيز اگر حداقل در سه تست پي درپي هيچ مشکلي ديده نشود، تکرار تستها ميتواند هر 10 سال يکبار در نظر گرفته شود. اما زناني که به علل مختلفي غير از ابتلا به سرطان واژن، رحم و تخمدانهاي آنها به کلي برداشته شده است، نيازي به انجام اين تستها نخواهند داشت.
آزمايش بيماريهاي جنسي
اين تستها زماني بيشتر اهميت پيدا ميکنند که روش جلوگيري از بارداري براي زوجين، روش طبيعي و غير استريل باشد. ابتلا به بسياري از بيماريهاي منتقله از طريق رابطه جنسي ميتواند منجر به نازايي در آينده شود. سيفليس، هرپس، هپاتيت و ايدز ميتواند ازجمله اين بيماريها باشد.
تست ديابت
در ديابت نوع دو فشار خون افزايش مييابد، زيرا مقاومت بدن به انسولين، کارايي آن را در بدن کاهش داده و تنظيم فيزيولوژيک بدن به هم ميخورد. چاقي نيز مشکل شايع در ديابت نوع دو است که ميتواند هم به عنوان علت ديابت و هم عارضه آن در نظر گرفته شود. بسياري از زنان در دوران ميانسالي و سالمندي به ديابت مبتلا خواهند شد. اما امروزه شيوع مبتلايان جوان نيز در حال افزايش است. بارداري وضعيتي است که ميتواند مادر را براي اين بيماري مستعد کند. نژاد، سن، چاقي، نداشتن فعاليت بدني، برنامه غذايي، سابقه خانوادگي و ... در ابتلا به ديابت و پيشرفت آن در جوامع حائز اهميت هستند. زنان مبتلا به ديابت بارداري، مشکلات تخمداني نظير کيست تخمدان، فشار خون بالا، کلسترول و چربي خون بالا و اختلال متابوليسم قند خون در معرض خطر بيشتري براي ابتلا به ديابت بعد از زايمان قرار دارند. توصيه بر آن است که خانمهاي سالم، تست قند خون ناشتا را حداقل هر سه سال يک بار انجام دهند، مخصوصا در زنان 45 ساله و بالاتر، زيرا اوج ابتلا به ديابت در زنان 45 سالگي است. قطعا اگر شما فردي هستيد که ساير عوامل خطر ديابت نظير چاقي، چربي خون ، فشار خون و ... را داريد، لازم است آزمايش قند خون را با فاصله کمتري انجام دهيد.
غربالگري بيماريهاي قلب
چاقي، فشار خون بالا، رژيم غذايي پرچرب و ديابت زمينه ابتلا به بيماريهاي قلبي عروقي را فراهم ميآورند. مساله آن است که زنان معمولا علائم حمله قلبي را نميشناسند و آن را با مشکلاتي نظير سوءهاضمه، تنگي نفس و درد عضلات اشتباه ميگيرند. سازمان سلامت توصيه ميکند که تمام بالغين 18 ساله و بالاتر تست فشار خون را انجام دهند. اگر اين فشار خون براي شما کمتر از 120 روي 80 بود، لازم است تست فشار خون را حداقل دو سال يک بار انجام دهيد. در غير اين صورت، يعني اگر فشار خونتان از اين مقدار بالاتر بود و شما ساير عوامل خطر نامبرده را داريد، لازم است فشار خونتان به طور مکرر بررسي شود.
تست سنجش تراکم استخوان
زنان نسبت به مردان براي از دست دادن توده استخواني و ابتلا به پوکي استخوان بسيار مستعد ترند. در سنين نزديک به يائسگي، اين تخريب و از دست دادن توده استخواني تسريع ميشود و پوکي استخوان نتيجه اين فرايند است. پوکي استخوان هم در نهايت استخوانها را مستعد شکستن خواهد کرد. توصيه بر آن است که زنان 65 ساله و بالاتر، تست سنجش تراکم استخوان را به طور روتين انجام دهند. اما اگر شما فردي مستعد پوکي استخوان هستيد، مثلا کم وزن هستيد يا سيگار ميکشيد، لازم است اين غربالگريها را از سن 60 سالگي و هر سال انجام دهيد.
تست تشخيص سرطان کولون
لازم است زنان 50 سال به بالا اگر در خطر متوسط به ابتلا هستند، تستهاي تشخيص سرطان روده بزرگ (کولون) و رکتوم (مقعد) را انجام دهند. داشتن سابقه خانوادگي براي سرطان کولون و رکتوم يا سابقه شخصي در ابتلا به بيماري کوليت زخمي، يک فرد را واجد شرايط براي نيازمندي به تستهاي مکرر از سنين پايينتر ميکند. امروزه روشهاي متعددي براي اين منظور وجود دارد. کولونوسکوپي، باريم انما و انواع اسکنها ازجمله اين روشها هستند که هر کدام در شرايط خاصي به کار خواهند آمد.
موضوعات مرتبط: مطالب پزشکی
 |
سندرم پاهاي بي قرار در هر سني ممکن است بروز کند، ولي معمولا با بالا رفتن سن، احتمال ابتلا به آن افزايش مي يابد. از مشخص ترين ويژگي هاي اين عارضه، اختلال خواب است که به خواب آلودگي در طول روز مي انجامد.
پاها چگونه بي قرار مي شود
افراد معمولا علائم سندرم پاهاي بي قرار را احساسي غيرطبيعي و ناخوشايند در ران ها و پاها مي دانند که گاهي در بازوها نيز ايجاد مي شود. حالت مور مور شدن، احساس کشيدگي در عضلات پاها يا دست ها، تکانه هاي ضرباني در ماهيچه ها، خارش، درد، احساس کشش و سوزش ازجمله علائم اين بيماري است. کساني که از اين مشکل رنج مي برند، آن را از گرفتگي ماهيچه اي و بي حسي متمايز کرده، تمايل زيادي به حرکت دادن عضو پيدا مي کنند. البته شدت اين بيماري متفاوت است و اغلب در گذر زمان از بين مي رود. يکي از ويژگي هاي سندرم پاهاي بي قرار اين است که اين احساس غالبا بعد از نشستن يا دراز کشيدن طولاني مدت مانند نشستن در اتومبيل، هواپيما يا روي صندلي آغاز مي شود، ولي معمولا با حرکت دادن پاها يا راه رفتن از بين مي رود.
شما هم اگر با اين عارضه دست به گريبانيد، ميتوانيد با انجام برخي کارهاي ساده از قبيل کشيدن پاها، قدم زدن، راه رفتن يا ورزش دادن عضو مورد نظر از اين احساس آزاردهنده خلاص شويد. گاهي افراد در طول خواب دچار پرش پا مي شوند که کاملا غيرارادي است و بسياري از اين حملات شب ها و در زمان خواب رخ مي دهد. افرادي که به سندرم پاهاي بي قرار مبتلا هستند، بيشتر مستعد پرش هاي عضلاني هستند به طوري که از پنج نفري که مبتلا به سندرم پاهاي بيقرار هستند، چهار نفر پرش پاها را هنگام خواب تجربه ميکنند. با توجه به اين که علت اصلي بروز سندرم پاهاي بي قرار بدرستي شناسايي نشده، برخي حالات را ميتوان از جمله دلايل ايجاد اين سندرم دانست:
بارداري با تغييرات هورموني ايجاد شده ممکن است به طور موقت علائم و نشانه هاي سندرم پاهاي بي قرار را تشديد کند. برخي زنان براي نخستين بار در دوران بارداري و بويژه طي سه ماهه اول اين عارضه را تجربه مي کنند.
چاقي، سيگار کشيدن، بيماري هاي اعصاب و برخي مشکلات مغز و اعصاب مرتبط با کم کاري تيروئيد و مسموميت با فلزات سنگين و ساير بيماري هاي هورموني مانند ديابت و نارسايي کليوي که با کمبود ويتامينها و مواد معدني ارتباط دارد، از ديگر عوامل مستعدکننده محسوب مي شود. کم خوني و فقر آهن هم از دلايل ايجاد يا تشديد اين سندرم به شمار مي رود. حتي بدون وجود کم خوني، فقر آهن ناشي از خونريزي معده و رودهاي، قاعدگي با خونريزي زياد يا نياز به تزريق خون مداوم ممکن است بيماري را تشديد کند.
علاوه بر اين، مصرف کافئين، نيکوتين، الکل، مسدود کننده هاي هيستاميني و شماري از داروهاي ضدافسردگي نيز با ايجاد سندرم پاهاي بي قرار مرتبط است.
از سوي ديگر، اين سندرم جنبه وراثت دارد و در هر سني ممکن است بروز کند. مشکلات خفيف ايجاد شده در گردش خون پاها مانند عروق واريسي نيز مي تواند باعث بي قراري پاها شود. محققان معتقدند برخي بيماريها و اختلالات مانند پارکينسون، فيبروميالژيا، ناراحتيهاي عضلاني، مشکلات مفصلي، اختلالات گردش خون و برخي مشکلات عصبي محيطي ايجاد شده بر اثر ديابت، علائمي مشابه سندرم پاهاي بي قرار ايجاد ميکنند که گاه تشخيص بيماري را مختل مي کند.
داروهاي بيماري پارکينسون
اين داروها با تاثير بر ماده شيميايي دوپامين مغز، ميزان حرکت پاها را کاهش مي دهد. پزشکان همچنين داروهاي پارکينسون را به صورت ترکيبي مورد استفاده قرار مي دهند.
داروهاي صرع: برخي داروهاي خاص که براي درمان بيماري صرع به کار مي رود نيز مي تواند باعث بهبود علائم سندرم پاهاي بي قرار شود.
اوپيودها: داروهاي مسکن قادرند علائم بيماري را تسکين دهند، ولي مصرف آنها در مقادير بالا اعتياد آور است. برخي از اين داروها مانند کودئين، اوکسي کودون يا ترکيباتي از استامينوفن نيز مي تواند در بهبود علائم موثر باشد.
داروهاي خواب آور و شل کننده هاي عضلاني: اين داروها به خواب راحت در طول شب کمک مي کند، ولي احساس بي قراري پاها را از بين نمي برد، بلکه فقط علائم را کاهش مي دهد.
محققان معتقدند همواره ترکيبي از اين داروها در درمان بيماري موثر است. بيشتر داروهايي که براي درمان سندرم پاهاي بي قرار مورد استفاده قرار ميگيرد، براي زنان باردار مناسب نيست و در عوض، پزشکان روش هاي خود درماني را براي کاهش علائم بيماري در اين افراد توصيه مي کنند. چنانچه اين علائم تداوم داشته باشد، از داروهاي مسکن استفاده مي شود، اما از سوي ديگر، برخي داروها مانند داروهاي ضد افسردگي و ضد تهوع مي تواند علائم سندرم پاهاي بي قرار را تشديد کند. پزشکان توصيه مي کنند افرادي که در معرض ابتلا به اين بيماري قرار دارند، تا حد امکان از مصرف چنين داروهايي خودداري کنند.
اعمال تغييرات ساده در سبک زندگي نقش مهمي در کاهش علائم سندرم پاهاي بي قرار دارد. اين گامها تا حد زيادي از فعاليت و بي قراري پاها جلوگيري مي کند. استفاده از داروهاي مسکن مانند ايبوپروفن، حمام آب گرم و ماساژ پاها و عضلات بدن، قراردادن بسته هاي يخ يا کمپرس گرم، به کار بردن روش هاي آرامبخش و استرس زدايي مانند يوگا، ورزش منظم، نخوردن نوشيدني هاي حاوي کافئين از قبيل قهوه، چاي و نوشابه و نيز قطع مصرف مشروبات الکلي و سيگار به کاهش علائم سندرم و بهبود شرايط بيماران کمک زيادي مي کند.
از ديگر درمان ها مي توان به تحريک عصبي الکتريکي، مکمل هاي منيزيم و طب سوزني اشاره کرد.
از آنجا که عوامل زمينه اي اصلي ترين دلايل ايجاد سندرم پاهاي بي قرار هستند، پزشک با انجام آزمايش خون از کمبود احتمالي آهن يا ساير مواد معدني اطمينان حاصل مي کند و با تجويز قرص هاي مکمل آهن، فوليک اسيد، ويتامين B و منيزيم، سندرم را درمان مي کند.
محققان توصيه مي کنند اگر از اين سندرم رنج ميبريد، توصيه هايي را رعايت کنيد تا بهتر بتوانيد با اين بيماري کنار بياييد.
زماني که علائم بيماري آغاز مي شود، هرگز جابه جا شدن و راه رفتن را به تاخير نيندازيد و هر چه سريعتر ماهيچه هاي خود را حرکت دهيد تا علائم بهبود يابد. اگر شرايط کاري شما نيز به گونه اي است که مجبوريد ساعت ها نشسته به فعاليت ادامه دهيد، شرايطي فراهم آوريد تا در فواصل مختلف بتوانيد بايستيد يا کمي راه برويد. در اين ميان، ماساژ و کشيدن ماهيچه ها و انجام برخي حرکات کششي در طول روز کمک زيادي به بهبود علائم مي کند.
موضوعات مرتبط: مطالب پزشکی
 |
به گزارش سلامت نيوز به نقل از روزنامه خراسان؛ زايمان در آب، موضوعي است که خانم هاي باردار درباره آن سوالات زيادي دارند. اين روش در واقع به دنيا آوردن نوزاد در وان يا يک استخر آب گرم است. در کشورهاي غربي اين روش خيلي طرفدار پيدا کرده است و در بيمارستان هاي زيادي انجام مي شود اما در کشور ما، بيمارستان هاي معدودي اين نوع زايمان را انجام مي دهند. اين زايمان مزاياي خود را دارد و قبل از هر گونه تصميم گيري بايد وضعيت جسمي زن باردار کنترل شود. به عنوان مثال، فرد مبتلا به ديابت، فشار خون، بيماري قلبي و... ممکن است نتواند به طور طبيعي در آب زايمان کند. پس از بررسي کامل وضعيت جسمي زائو، پزشک مي تواند اين نوع زايمان را به بيمار پيشنهاد کند. وي ادامه داد: در اتاق زايمان يک وان با طول يک و 20 يا يک و 50 با ارتفاع حدود 75 سانتي متر با آب گرم حدود 37 تا 38 درجه پر مي شود.هنگام قرار گرفتن بيمار در آب، نظر وي را درباره دماي آب مي پرسند تا به خواسته او دماي آب تنظيم شود. همانند زايمان طبيعي به زن باردار آموزش زايمان در آب داده مي شود. اين کار يا از طريق شرکت در کلاس يا اطلاع رساني پزشک به زوجين، انجام مي شود تا آمادگي کامل پيدا کنند. اين متخصص زايمان ادامه داد: برخي از خانم ها ترجيح مي دهند با شروع دردهاي زايماني وارد آب شوند زيرا آب يک حالت بي وزني ايجاد مي کند و درد را کاهش مي دهد.
به طور کلي احساس درد در حالت زايمان فيزيولوژيکي طبيعي و در محيط خشک، فقط به لگن وارد مي شود. درحالي که در آب اين درد به تمام قسمت هاي بدن پراکنده مي شود و در نتيجه زائو درد کمتري را تجربه مي کند. مزاياي ديگر اين روش اين است که هنگامي که زائو، نوزاد را به دنيا مي آورد به داروي کمتري نياز دارد زيرا استروئيد موجود اين داروها برعکس عمل مي کند اما در زايمان در آب اين گونه نخواهد بود. وي افزود: از طرفي ميزان برش هايي که براي خروج جنين انجام مي دهيم در زايمان در آب کمتر است زيرا تمام عضلات لگن براي خروج جنين فشار وارد مي کند و خروج جنين به آب راحت تر انجام مي شود. از آن جا که در اين روش زايمان بچه در آب به دنيا مي آيد، اين ايراد وجود دارد که آب زيادي وارد ريه نوزاد مي شود اما در صورت حضور کادر مجرب، آب وارد دهان نوزاد نمي شود. انتقادي که گروه اطفال و نوزادان وارد مي کند اين است که چه لزومي دارد که ما سلامت نوزاد را به خطر بيندازيم. اما اکثر آمارهاي کشورهاي اروپايي، استراليا و آمريکا نشان مي دهد که هيچ گونه خطري براي نوزاد وجود ندارد، به شرطي که مادر باردار مناسب انتخاب شده باشد. انتقاد ديگري که به اين روش وارد شده، موضوع عفونت هاست اما اگر دقت شود و همه وسايل ضروري در دسترس باشد هيچ مشکلي پيش نخواهد آمد. اگر در صورت آلودگي آب با خون يا مدفوع نوزاد يا مادر، بلافاصله آب تعويض شود و براي هر مرحله استخر ضدعفوني شود، مشکل عفونت وجود ندارد. پزشکان ساير کشورها معتقدند که اگر زايمان با همراهي همسر بيمار باشد، مي تواند يک زايمان بسيار خاطره انگيز و آرامش بخش باشد.
در روش زايمان به صورت کانگورويي که هم به صورت طبيعي و هم در آب انجام مي شود، نوزاد بلافاصله روي پوست مادر قرار مي گيرد؛ اين روش نيز خيلي طرفدار دارد و آمار سزارين را پايين مي آورد. در سزارين مصرف مسکن ها زمان شيردهي را به تاخير مي اندازد. اين در حالي است که با روش زايمان در آب مادر اعتماد به نفس پيدا مي کند، به سرعت از جا بلند مي شود و شيردهي را آغاز مي کند. به همين دليل است که بايد روش زايمان در آب در کشور ترويج شود. اين روش علاوه بر فوايدي که دارد، کم هزينه نيز است. وي افزود: در صورت داشتن اضافه وزن، لازم است مادر براي اين نوع زايمان وزن خود را پايين بياورد. زيرا عوارض چاقي مانند فشار خون، ديابت و... زايمان در آب را ناممکن مي کند. بنابراين در تمامي دوران بارداري بايد وزن زائو کنترل شود. همچنين در روز قبل از زايمان بايد روده ها تخليه شود. کيسه آب مادر نيز نبايد پاره شده باشد در غير اين صورت زايمان در آب انجام نمي گيرد.
اگر تصميم داريد روش زايمان در آب را انتخاب کنيد بهتر است مزيت ها و احتمالا ضررهاي آن را نيز بدانيد.
زايمان در آب براي زناني که مشکلات بارداري ، عفونت يا خون ريزي شديد ندارند، مفيد است.
مادر نبايد تبخال داشته باشد زيرا عفونت به راحتي از آب به نوزاد منتقل مي شود.
زمان بارداري بايد کامل طي شده باشد يا اينکه پس از 37 هفته زايمان انجام شود.
موضوعات مرتبط: مطالب پزشکی
پای دیابتی به هر گونه آسیب و پاتولوژی که نتیجه مستقیم دیابت و یا عوارض دراز مدت (و یا مزمن) دیابت در پای بیمار است گفته میشود.
حضور آسیبهای دیابتی مختلف در پا٬ سندرم پای دیابتی نامیده می شود. اتیولوژی زخمهای دیابتی شامل موارد بسیاری است.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
خشم، شادی و غم بخش های جدایی ناپذیر انسانند. احساسات انسان همان قدر که ناشی از محیط اطراف است به درون آن ها نیز برمی گردد.
گرچه افراد بسیاری بر این باناورند که افسردگی تنها از عوامل بیرونی ناشی می شود و متاثر از وضعیت های ناگوار است؛ علم جدید نشان می دهد که در موارد زیادی تنها تغییرات اعصاب مرکزی و آسیب های وارد بر آن، بدون ارتباط با اتفاقات بیرونی، باعث بروز علائم افسردگی شده اند.
افسردگی احساس فراگیری است که باعث ایجاد رنج و ناتوانی زیادی می شود و بیماری شایعی است که از سالیان پیش مورد توجه پزشکان بوده است و علائم و نشانه های آن را به خوبی می شناسند و خوشبختانه درمان های موثری نیز برای آن وجود دارد.
علایم و نشانه¬های افسردگی :
خلق افسرده :
مهمترین ویژگی افسردگی احساس غم و اندوهی است که فرد در اکثر ساعات آن را حس می کند و حداقل به مدت دو هفته به طول می انجامد. این غم و اندوه با احساس غمگینی مختصری که به صورت کوتاه مدت و در اثر اتفاقات ناخوشایند روزانه رخ می دهد، متفاوت است.
کاهش حس لذت بردن :
عدم و یا کاهش لذت بردن از فعالیت هایی که فرد قبلاً از انجام آنها احساس خوشایندی داشته است. مثلاً فرد ورزشکاری که دیگر از انجام حرکات ورزشی لذت نمی برد.
احساس پوچی و بی ارزشی : فرد خود را آدمی بی ارزش و سربار خانواده و جامعه می بیند و حس زیادی بودن به وی دست می¬دهد.
احساس گناه :
فرد به صورت نامتناسبی حس گناه دارد و بر این باور است که همه کارهای وی سبب آزار و اذیت دیگران است.
احساس بلاتصمیمی :
فرد دیگر در مورد مسایل روزمره زندگی خود مثل سابق توانایی تصمیم گیری و مدیریت ندارد.
احساس ناامیدی :
فرد مبتلا آینده خود را تباه شده می بیند و هیچ آینده خوبی برای خود و اطرافیانش متصور نیست.
احساس درماندگی :
فرد مبتلا هیچ راه حلی جهت برون رفت از مشکلات و وضعیت نامناسب فعلی نمی بیند و مثل کسی است که تمامی درها به روی او بسته شده است.
آرزوی مرگ :
فرد آرزوی مرگ دارد و دیگر علاقه ای به ادامه زندگی ندارد و در بعضی مواقع به علت شدت افسردگی حتی افکار خودکشی و یا اقدام به خودکشی دارد.
خستگی زودرس و کاهش انرژی :
فرد مبتلا همیشه حس می کند که توان و انرژی وی کم شده است و در طی انجام فعالیت های معمول زندگی زود خسته می شود.
تغییرات اشتهاء :
اغلب فرد دچار کاهش اشتها می¬شود اما در بعضی مواقع افزایش اشتهاء نیز دیده می شود. به طور کلی کاهش یا افزایش غیرعادی اشتها می¬تواند همراه با تغییرات وزن باشد.
تغییرات الگوی خواب:
فرد اغلب دیر به خواب می رود. در طی خواب مکرراً بیدار می شود و از خواب خود لذت نمی برد. البته بعضی مواقع افزایش خواب و خواب آلودگی نیز می تواند علامتی از افسردگی باشد.
کاهش تمرکز و حافظه :
فرد مبتلا در انجام کارهایی مثل مطالعه ، خیاطی و آشپزی و … تمرکز لازم را ندارد و حس می¬کند که فراموشکار شده است.
کندی روانی حرکتی : فرد هم در اعمال و حرکات و هم در سرعت فکر و تصمیم گیری دچار کندی می شود. به طوری که این کندی توسط اطرافیان بیمار قابل ملاحظه است.
برای مبارزه با افسردگی اقدامات زیر بسیار کمک¬کننده است :
رفتارهای خود را تغییر دهید : وقتی افسرده هستیم، انجام فعالیت های روزمره برای ما طاقت فرسا است. با این حال، سازماندهی و برنامه ریزی برای آنها به روشی که بتوان آنها را گام به گام به مرحلۀ اجرا درآورد، بسیار مفید خواهد بود.
تجزیه مشکلات به اجزای کوچک تر :
فرض کنید مجبورید به خرید بروید، سعی کنید قبل از شروع به خرید، به تمام چیزهایی که می خواهید بخرید، فکر نکنید. در مقابل اولین کاری که باید بکنید این است که سری به آشپزخانه بزنید و فهرستی از چیزهای مورد نیاز تهیه کنید. وقتی این کار را انجام دادید می توانید با کمک آن در فروشگاه هرچه را که نوشته¬اید به راحتی تهیه کنید.
برنامه ریزی برای فعالیت های مثبت :
فعالیت های ساده ای که انجام آنها باعث خوشحالی شما می شود. به عنوان مثال، اگر دوست دارید به پارک بروید در آنجا کتاب بخوانید، یا به دیدن دوست خود بروید، یا قدم بزنید و برای انجام این فعالیت ها برنامه ریزی کنید.
سازش با ملالت :
بعضی از افسردگی ها ناشی از ملالت و خستگی هستند. زندگی برای بعضی از افراد افسرده، خسته کننده و تکراری شده است. در این خصوص می¬شود فکر کرد که چه فعالیت هایی را مایلید انجام دهید تا از این ملالت خارج شوید. مثلاً یک زن خانه دار می تواند طوری برنامه ریزی کند که بیشتر بیرون بروند و تماس و معاشرت بیشتری با دیگران پیدا کنند.
افزایش فعالیت جسمانی : فعالیت های جسمانی به ویژه در زمان خشم یا ناکامی مفید هستند.
منحرف کردن افکار :
گروهی از افراد غیرافسرده تصمیم می¬گیرند تجربه زیر را انجام دهند. از آنها خواسته می¬شود هر شب به افکار و تخیلات جنسی بپردازند. فکر می¬کنید برای بدن و احساس آنها چه اتفاقی خواهد افتاد؟ در این صورت، آنها متوجه خواهند شد که وقتی به تخیلات جنسی می پردازند، بدنشان در نتیجه ترشح هورمون های خاصی در مغز از نظر جنسی برانگیخته می شود تا آنها را برای انجام اعمال جنسی آماده کند. افکار افسردگی زا نیز می توانند نوعی برانگیختگی بدنی ایجاد کنند و مواد شیمیایی ترشح شده در مغز را تحت تأثیر قرار دهند.
حال همان افراد غیرافسرده می توانند با گرفتن دوش آب سرد یا منحرف کردن افکار خود به موضوعات دیگر، به کنترل افکار جنسی خود بپردازند و از برانگیختگی بیشتر جلوگیری کنند. به همین قیاس می¬توان این روش را برای افسردگی نیز به کار گرفت.
ایجاد کردن فضای شخصی :
گاهی ما احساس می کنیم همه وقتمان صرف برطرف کردن نیازهای دیگران می شود و به همین دلیل فرصتی برای رسیدگی به خودمان نداریم. در این صورت بیش از حد برانگیخته می شویم و دوست داریم از موقعیت فرار کنیم.
اگر می خواهید فرصتی برای خود داشته باشید، سعی کنید با اعضای خانواده و کسانی که به شما نزدیکتر هستند صحبت کنید. آنها را در جریان بگذارید. به آنها بگویید که این امر به معنای رد کردن آنها نیست و این برای شما یک انتخاب مثبت است تا بتوانید فرصت بیشتری برای رسیدگی به خود و نیازهایتان داشته باشید.
شناختن محدودیت های خود : سعی کنید این نکته را بفهمید که شما چه در نقش والدین باشید که با تربیت فرزندان سرو کار دارید و چه کسی که در محیط کار سعی می کند به وظایف خود عمل کند، در میزان فعالیتی که می¬توانید انجام بدهید، محدودیت دارید.
مدارا کردن با مشکلات خواب : خواب در افراد مختلف متفاوت است. هرگز از اینکه نمی¬توانید به اندازه کافی بخوابید، نگران نباشید. مشکلات خواب انواع مختلف دارد. بعضی از افراد نمی¬توانند زود به خواب بروند، بعضی از افراد صبح خیلی زود از خواب بیدار می شوند، بعضی ها هم یکی دو ساعت بعد از به خواب رفتن بیدار می¬شوند، بعضی از افراد نیز خواب سبکی دارند.
خواب نیز همانند رفتارهای دیگر نیاز به تنظیم و اداره کردن دارد. خوردن یک لیوان شیر قبل از رفتن به رختخواب می تواند در نحوه خواب شما موثر و مفید باشد. مطمئن شوید که رختخوابتان راحت است و هوا در اتاق جریان دارد. حتماً برنامه ریزی کنید.
هیچ وقت تا دیروقت کار نکنید، زیرا فکرتان مشغول کارهایی می شود که انجام می دهید و به همین دلیل نمی¬توانید به راحتی بخوابید. در برنامه ریزی برای خوابیدن، نیم تا یک ساعت قبل از خواب، سعی کنید راحت و آرام باشید. برای این کار می توانید به موسیقی آرام بخش گوش کنید یا به تمرین آرمیدگی بپردازید.
اگر امکان دارد قبل از خواب کتاب بخوانید. در طول روز ورزش های سبکی انجام دهید. از مصرف نوشیدنی های محرک خصوصا در ساعات نزدیک به خواب، اجتناب کنید. اگر خوابتان نمی برد هرگز در رختخواب نمانید و در مشکلات خود غرق نشوید.
مدارا با بدن خود: یاد بگیرید که با بدن خود با مدارا و احترام رفتار کنید. به جسم خود یاد بدهید چگونه آرام باشد و آن را تمرین دهید و خوب به تغذیه¬اش بپردازید. گاهی افسردگی ناشی از بعضی شرایط جسمانی است.
بعضی از این شرایط جسمانی عبارتند از: نقص در کارکرد غده تیروئید، کم¬خونی، کمبود ویتامین ها (مثلاً ب 12)، مشکلات هورمونی، سکته، عوارض استفاده از بعضی از داروها.
داروهای ضدافسردگی: بسیاری از مردم نگرانند تا مبادا به داروهای ضدافسردگی اعتیاد پیدا کنند، ولی باید بگوییم این داروها اعتیادآور نیستند.
عوارض جانبی و ناراحت کننده استفاده از این داروها، به واسطه اثرات سودمندی که ممکن است بر خلق و خوی شما بر جای بگذارند، متعادل و خنثی می شوند.
رژیم غذایی سالمی داشته باشید : افراد افسرده، رژیم غذایی ضعیفی دارند. سعی کنید رژیم غذایی سالم و متعادلی داشته باشید و از میوه¬های تازه، سبزیجات و درصد بالایی از کربوهیدرات¬ها (از قبیل ماکارونی، نان و سیب¬زمینی)، در برنامه غذایی خود استفاده کنید؛ زیرا این غذاها انرژی خود را به آهستگی آزاد می¬کنند و ممکن است باعث افزایش برخی مواد شیمیایی در مغز شوند که در هنگام افسردگی کاهش یافته¬اند.
ورزش کنید : شواهد زیادی وجود دارند که نشان می¬دهند ورزش می¬تواند برای درمان افسردگی¬های خفیف تا متوسط، بسیار مفید و سودمند باشد، زیرا باعث افزایش تولید برخی مواد شیمیایی در مغز می¬شود.
از میزان الکل مصرفی خود بکاهید : مصرف الکل می¬تواند باعث ایجاد افسردگی شود، بنابراین بهتر است از میزان الکل مصرفی خود بکاهید، به ویژه اگر هدفتان از خوردن مشروبات الکلی کنترل خلق و خو باشد.
محرک و سایر داروها : اگر از محرک¬ها استفاده می¬کنید، سعی کنید آن را کنار بگذارید، حتی اگر قهوه باشد، که یک ماده محرک خفیف است.
مسکن¬ها : استفاده از مسکن هرچند وقت یک¬بار مفید است. با این حال، اگر به مدت طولانی از داروهای مسکن استفاده می¬کنید، باید به فکر ترک آنها باشید
موضوعات مرتبط: مطالب پزشکی
 |
اگر چند روزي اين وضع ادامه پيدا کند هم شستن چشمها با آب سرد و چاي، استفاده از قطرههاي چشم يا استراحت کردن راهحلهايي است که امتحانشان خواهد کرد؛ راهحلهايي که بعضي وقتها نتيجه مي دهد و مشکلش رفع مي شود و گاهي هم هيچ فايدهاي ندارد.
برعکس اين گروه، کساني هم هستند که به محض مشاهده چشمهاي قرمز نگران مي شوند و فقط به بيماريهاي خطرناک و جدي چشم فکر مي کنند. براي همين هم طبيعي است که در اين مواقع بلافاصله به پزشک مراجعه کنند و از او کمک بگيرند. چشم پزشکان اما نه روش گروه اول را تائيد مي کنند و نه نگراني گروه دوم را درست مي دانند. از نظر آنها قرمز شدن چشم بيماري نيست و فقط مي تواند نشانه بيماريهاي مختلف باشد. بنابراين ميتوانيم بگوييم قرمز شدن چشمها هم مشکلي مانند سردرد است و همان طور که سردرد ميتواند به علل مختلف ايجاد شود، قرمزي چشمها هم مي تواند دلايل متفاوتي داشته باشد که براساس تشخيص هر يک از آنها، درمانهاي خاصي هم وجود دارد.
نشانه اي از بيماريهاي ساده تا خطرناک
حالا که قرمزي چشمها خودش به تنهايي بيماري محسوب نمي شود، ممکن است اين سوال پيش بيايد که اين وضع نشانه اي از بيماريهاي جدي چشم است يا مشکلات خفيف و کم اهميت هم مي تواند باعث قرمز شدن چشمها شود؟
دکتر محمدرضا جعفري نسب در گفت وگو با جام جم به اين پرسش چنين پاسخ مي دهد: بيماريهاي مختلفي مي تواند با قرمز شدن چشمها نمايان شود. به عبارت ديگر، قرمزي چشمها نشانه بيماريهايي است که مي تواند بسيار ساده و کم خطر باشد يا جدي و خطرناک. بعضي از اين بيماريها حتي به طور خود به خود بهبود مي يابد و مشکل فرد برطرف مي شود و برخي ديگر مي تواند سلامت چشم و بينايي او را هم تهديد کند. بنابراين طيف گستردهاي از بيماريهاي چشمي وجود دارد که ميتواند به قرمز شدن چشمها منجر شود و به همين دليل تشخيص اين موارد را بايد به چشم پزشکان سپرد.
البته اين موضوع هم نبايد افراد را نگران کند زيرا علائم همراه با قرمزي چشمها مي تواند نشان دهنده خطرناک بودن يا بي خطر بودن مشکل چشمها شود. اين چشم پزشک با بيان اين مطلب، توضيح مي دهد: علائمي که همراه با قرمزي چشمها نمايان مي شود مي تواند اهميت و ميزان خطر را تا حدي مشخص کند. به طوري که اگر فردي با اين مشکل روبه رو شود اما هيچ علامت ديگري همراه با قرمزي چشمهايش وجود نداشته باشد، معمولا ناشي از وضع خطرناکي هم نيست.
گاهي فرد متوجه قرمز شدن چشمهايش هم نميشود و تا زماني که در آينه نبيند يا کسي به او نگويد، اين موضوع را احساس نمي کند. همين وضع نشان مي دهد که به احتمال زياد يکي از مويرگهاي ظريف چشم پاره شده که بدون هيچ عارضهاي هم برطرف ميشود.
به گفته وي، اين قرمز شدنها مي تواند به دليل پارگي مويرگهاي سطحي چشم بر اثر ضربه ملايمي که به چشمها وارد شده، اتفاق بيفتد. بنابراين ماليدن چشم، عطسه يا سرفه کردن و مواردي از اين دست مي تواند موجب قرمز شدن چشمها شود، بخصوص در افراد مسن و کساني که سابقه فشار خون دارند اين شرايط وجود دارد. چنين وضعي هم پس از گذشت چند روز خود به خود بهبود مي يابد و جاي نگراني ندارد.
اما در صورتي که علائمي همراه قرمز شدن چشمها وجود داشته باشد، اهميت موضوع هم بيشتر از قبل مي شود و مسلما به پيگيري بيشتري نياز دارد. دانشيار دانشگاه علوم پزشکي شهيد بهشتي با اشاره به اين موضوع، يادآور مي شود: در صورتي که قرمز شدن چشم با درد، سوزش، ترشح، تاري و کاهش ديد همراه باشد به رسيدگي و توجه بيشتري نياز دارد.
در مواردي که قرمزي چشم همراه با درد خفيف و ترشح نمايان مي شود ولي ديد بيمار خوب است و تغييري در آن ايجاد نشده، معمولا حساسيتها که موجب ملتهب و گشاد شدن عروق مي شود، عامل اصلي ايجادکننده اين مشکل است که به گفته دکتر جعفرينسب در اين موارد معمولا خارش و سوزش چشم هم در کنار قرمز شدن وجود دارد.
کساني که دچار بيماريهاي مختلف ميکروبي يا ويروسي مي شوند هم ممکن است اين مشکلات را تجربه کنند و اين افراد هم مانند کساني هستند که دچار حساسيت شده اند، با اين تفاوت که اين گروه خارش چشم کمتري دارند ولي ترشحات چشمشان بيشتر است.
به گفته اين چشم پزشک، چنين مواردي ميتواند نشانه عفونتهاي سطحي چشم باشد و اگر ويروس چنين مشکلي را ايجاد کند، معمولا خود به خود هم خوب مي شود و به درمان خاصي نياز ندارد اما در عفونتهاي ميکروبي که ترشحات، قرمزي و التهاب پلک هم بيشتر است، بايد با مراجعه به پزشک، به موقع مشکل را درمان کرد.
راه درمان
دکتر جعفرينسب، مي گويد: در صورت قرمز شدن چشمها به هيچ عنوان نبايد خودسرانه از داروها و روشهاي درماني مختلف استفاده کنيد و بخصوص زماني که علائم ديگري هم همراه با قرمز شدن وجود داشته باشد، فقط بايد به پزشک مراجعه و براساس نظر او اقدام کنيد.
در مواردي که قرمزي چشمها به تنهايي اتفاق مي افتد هم توصيه مي شود خودسرانه اقدام درماني خاصي انجام ندهيد، زيرا به گفته اين چشم پزشک در صورتي که مشکل خاصي وجود نداشته باشد، قرمزي هم خود به خود برطرف مي شود و به درمان نياز ندارد، اما اگر کسي مي خواهد درماني را شروع کند، حتما بايد براساس نظر چشم پزشک اقدام شود.
وي مي افزايد: قرمز شدن چشمها به علل مختلفي ايجاد مي شود و با توجه به اين موضوع اگر خودسرانه روش درماني انتخاب شود، ممکن است به جاي بهبود مشکل، وضع تشديد شود و عوارض ديگري هم براي بيمار ايجاد کند.
موضوعات مرتبط: مطالب پزشکی
 |
ماهي ساردين
نکته مهمي که در رابطه با ماهي سـاردين وجود دارد اينکه اين ماهي يکي از سالـمترين انواع ماهيهاست که علاوه بر کلسيم فراوان، داراي ميزان بسيار زيادي از امگا3 و ويتامين D است. پيشـنهاد ما به شما اين است که اين ماهي را به سـالاد يوناني اضافه کرده يا آن را به تنهايي و بدون هيچ افزودنياي ميل کنيد و از طعم خوشايند آن لذت ببريد.
لوبيا سفيد
اين دانه کرم رنگ و سبک، از آن دسته حبوباتي است که منبع بسيار کاملي از کلسيم و آهن است. پيشنهاد ميکنيم آن را به يک بشقاب ماکاروني اضافه و همراه با سبزيجات تازه سرو کنيد يا پوست آنها را بگيريد و به شکل پوره درآوريد يا از آن براي خودتان يک « هوموس لوبيا سفيد » درست کرده و ميل کنيد.
کلم پيچ
اين گياه فوقالعاده، غني از کلسيم و آنتياکسيدان است و به عنوان پايهاي براي هر سالاد، يک مکمل بينظير است. ميتوان آن را به صورت نوارهاي باريک خرد کرده و با قطعاتي از زردآلو و آوکادو مخلوط کنيد و از خوردن اين سالاد خوشطعم و رنگ در فصل تابستان لذت ببريد.
لوبيا چشم بلبلي
ثابت شده دانههاي اين گياه، فقط منحصر به يک گروه از مواد معدني نيست، بلکه اين لوبياي زيبا سرشار از کلسيم، پتاسيم، فولاتها و حتي بيشتر از اين موارد است که خوردن آن کنار برخي از وعدههاي غذايي بسيار مفيد است، پس بياييد براي يکبار هم که شده تصميم بگيريد ساندويچهاي مملو از سس مايونز و پر چربي را از رژيم غذاييتان حذف کنيد و بهجاي آنها از اين نوع مواد غذايي مفيد و پرمنفعت براي تهيه ساندويچهايتان استفاده کنيد.
شير سويا
طعم شير گاو را دوست نداريد؟ به آن آلرژي داريد و نميتوانيد به صورت روزانه از آن ميل کنيد؟ نگران نباشيد! ما براي شما يک پيشنهاد بهتر داريم و آن «شير سويا» است که به ظاهر شبيه شير است، ولي در اصل مثل يک شير طبيعي نيست و ميتوان آن را به عنوان يک شير گياهي معرفي کرد زيرا آن را طي عملياتي از دانه سويا ميگيرند و به همين دليل مثل شير گاو چربي و لاکتوز ندارد. بنابراين بهترين انتخاب براي کساني است که دچار عدم تحمل لاکتوز هستند و همچنين آنهايي که طعم چربي شير طبيعي را دوست ندارند.
شلغم
اين گياه، شامل يک پياز در زير زمين و برگهاي سبزي است که از زير خاک بيرون آمده و از همين بابت معدني از کلسيم، آنتياکسيدانها و فولاتها به شمار ميآيد. خوردن آن در بهبود خلق و خو هم تاثير بسزايي دارد. شما ميتوانيد آن را هم به صورت آبپز و هم به روش تنوري طبخ کرده و در کنار بشقاب غذا سرو کنيد يا آن را با ادويههاي معطر، طعمدار کرده يا به صورت ترشمزه از آن ميل کنيد.
کنجد
اين دانههاي بسيار کوچک و بيادعا، حتي بيشتر از يک ساندويچ همبرگر بزرگ خاصيت دارند! کنجد به تنهايي ميتواند به کاهش فشارخون و کاهش التهابات مختلف در بدن کمک کند و حتي گاهي سدي برابر سرطانهاي خاص باشد. اين دانههاي ريز و خوشمزه را درون سالادهايتان بريزيد و هنگام خوردن از صداي خردشدن آنها در زير دندانهايتان لذت ببريد.
بادام
اگر تا به حال از ميان آجيلها هيچ وقت سراغ بادام نميرفتيد و مشتتان را با اين دانه مفيد پر نميکرديد، از اين لحظه بدانيد که آنها از مغذيترين دانههاي آجيل هستند که به غير از کلسيم، حاوي پتاسيم، ويتامين E و آهن نيز هستند. ميتوانيد آن را آسياب کنيد يا به صورت خلالي روي سالاد بريزيد يا از آن براي خودتان کره بادامي درست کنيد. فقط مواظب اندازه مصرف روزانهتان باشيد، چون بادام سرشار از کالري است.
پرتقال
درنظر اول رنگ نارنجي و بوي خوش آن باعث شادابي ما ميشود. در وعده صبحانه آب پرتقال گزينه مناسبي براي همراهي با کيک يا تخممرغ به حساب ميآيد. بهترين کار اين است که هر روز براي خودتان آب پرتقال تازه بگيريد و از خوردن يک ليوان مملو از کلسيم و ويتامين C لذت ببريد و براي يک روز پرانرژي آماده شويد. البته اگر براي ناهار هم ماهي قزلآلا تدارک ديدهايد ميتوانيد کمي از آن را نگه داريد و روي ماهي بريزيد تا طعم لذيذ و جديدي را امتحان کنيد.
کورن فلکس
در حال حاضر بسياري از غلات و دانهها که امروزه به شکل بستهبنديهاي پرک شده و غني از ويتامينها فراوري شدهاند، از جمله صبحانههاي مورد علاقه بچهها و بزرگترها هستند، حداقل به اين دليل که خيلي فوري ميتوان آن را آماده و به عنوان يک صبحانه کامل مصرف کرد. گرچه اين روش سريع صبحانه خوردن خيلي مايه مباهات نيست ولي اين غلات غني شده امروزي از نظر فوايد، به نوعي نقش همان نانهاي جوي دوسر قديم که سرسفره مادربزرگهايمان بود را ايفا ميکنند که از جمله مزاياي آن فيبر و کلسيم زياد است. فقط يادتان باشد که ترجيحا نوع بدون قند آن را انتخاب کنيد.
دانه سويا
اين دانه پرخاصيت به دليل پروتئين زياد و نيز طعم و بافت شبهگوشتي آن، بهترين گزينه براي گياهخواران و مناسب آنهايي است که به هر دليلي نميتوانند گوشت بخورند. در واقع اين ماده غذايي از دانههاي سوياي خشکي تهيه شده که آنها را آسياب کرده و بعد ميجوشانند.
اين يک روش عالي براي اضافه کردن مقدار زيادي پروتئين و البته کلسيم به هر نوع غذاست که چربي کم آن نيز براي کساني که کلسترول بالا دارند، بسيار مناسب است. به شما پيشنهاد ميکنيم همين امروز آن را تهيه و براي شام امشب همه خانواده را با طعم جديدي از گوشت غافلگير کنيد.
انجير خشک
اين ميوه خشک، يک منبع کامل از آنتياکسيدان، فيـبر و کلسيم است که به همين دليل يک درمان مناسـب براي انواع بيماريهاي گوارشي محسوب ميشود. شما ميتوانيد از آن به عنوان يک ميان وعده سبک استفاده کنيد يا آن را به يک مرباي خوشمزه تبديل و براي صبحانه يا عصرانه ميل کنيد.
موضوعات مرتبط: مطالب پزشکی
 |
اين بيماري به 120نوع تقسيم ميشود. بنابراين آنقدر فراواني و تنوع دارد که 25درصد از افراد جامعه به يکي از انواع آن مبتلا باشند. درباره اين بيماري با دکتر معزي متخصص فيزيوتراپي و عضو هيأت علمي دانشگاه علوم پزشکي ايران گفتوگو کردهايم:
وجه اشتراک بيماريهاي زيرمجموعه رماتيسم چه چيزي است؟
اين بيماريها باعث اختلال در سيستم حرکتي بدن ميشوند يعني مفاصل، عضلات، ليگامانها و تاندونها را درگير ميکنند. اين بيماريها حالت منتشري دارند و ميتوانند ساير اعضاي بدن را گرفتار کنند. از ديگر ويژگيهاي مشترک اين بيماريها مزمن بودن آنهاست که در دورههاي مختلف عود ميکند. اين ويژگي باعث ميشود افراد هزينه زيادي در سالهاي ابتلا پرداخت کنند.
از ميان 120نوع بيماري کدام بيشتر شايعاند؟
شايعترين آنها آرتروز است که به نام اوستو آرتريت است که کمابيش با افزايش سن خود را بيشتر نشان ميدهد. در اين بيماري در حالت اوليه غضروف مفصلي گرفتار ميشود. درد تورم و خشکي مفصلي نشانههاي آن است. مفاصلي که متحمل وزن بدن هستند مانند مفاصل زانو، ستون فقرات کمري و گردني بيشتر مبتلا ميشوند. بيماري شايع ديگر آرتيتروماتوئيد است. برخي از انواع آن در جوانان بروز پيدا ميکند.
در اين بيماري نيز بافتهاي مفصلي گرفتار ميشود و ممکن است در تعداد زيادي از مفاصل خود را نشان دهد. بيماريهاي ديگري که زيرمجموعه رماتيسم است، بيماريهايي هستند که علاوه بر تظاهرات مفصلي برخي بافتهاي ديگر مثل پوست و عضلات را نيز درگير ميکنند. از انواع آن لوپوس، پسوريازيس و درماتوميوزيت است. اسپونديليت آنکيلوزان بيماري ديگري است که مردان جوان بيشتر به آن مبتلا ميشوند. بيماري پوکي استخوان، فيبروميالژيا، تاندونيت و کپسوليت از ديگر بيماريهاي زير مجموعه رماتيسم است.
با اين حساب علل مختلفي در بروز اين مجموعه از بيماريها دخيل هستند؟
اين بيماري طيف وسيعي دارد ولي هيچ کدام مسري نيست. علت اکثر اين بيماريهاي رماتيسمي هنوز بهطور دقيق معلوم نيست. برخي از محققان معتقدند که علل بروز آنها نقص در سيستم ايمني بدن است که عليه بدن واکنش نشان ميدهد و باعث ايجاد حالتهاي التهاب و آسيبديدگي ميشود. مسائل ژنتيک، جنسيت، فشارهاي عصبي، فشارهاي رواني و استرسها از عوامل زمينهساز در بروز انواع بيماريهاي رماتيسمي است
خيلي از مردم بين زندگي کردن در مناطق مرطوب و ابتلا به انواع رماتيسمهاي مفصلي ارتباط برقرار ميکنند. آيا اين ارتباط معنادار است؟
اين بيماريها هيچگونه ارتباطي با زندگي کردن در مناطق مرطوب ندارد و اين تصور اشتباهي است.
شايعترين علامت بيماري رماتيسم چيست؟
شايعترين آنها درد است. با توجه به اينکه کدام مفصل درگير شود تورم مفصلي ايجاد ميشود و آن مفصل محدوديت حرکتي پيدا ميکند. البته در برخي از بيماران سفتي و خشکي مفصل باعث ميشود تا نتوانند در همان دامنه حرکتي نيز عضله و مفصل را تکان دهند. کساني که درد دارند احساس خستگي و ضعف عضلاني در ميان آنها شايعتر است.با توضيحاتي که داديد به اين نتيجه ميتوان رسيد که نحوه ابتلا به اين بيماريها نيز متنوع است و مشخص نيست افراد به چه دليلي گرفتار رماتيسم ميشوند.
در موارد محدودي از اين بيماري عامل ايجادکننده مشخص است. بهطور مثال نقش ژنتيک در بروز آرتيت روماتوئيد و بيماري بهجت و مشخصا بهدست آمده است يا در مورد بيماري روماتيسم قلبي که ناشي از عفونتهاي استرپتوکوکي و گلو دردهاست. عفونتهاي چرکي همچنين ميتواند علاوه بر قلب ساير اعضا مانند مفاصل را درگير کند بنابراين پيشگيري با آنتيبيوتيک براي کودکان ضروري است.
وي ادامه داد: در ادامه در يک گروه اين حفرهها با پودر مرونيت و در گروهي ديگر با پودر هيدروکسي آپاتيت پر شد. گروه آخر هم بدون اينکه حفره با مادهاي پر شود، بعنوان گروه کنترل انتخاب شد. سپس با گذشت زمان 2 و 8 هفته مطالعات هيستولوژيکي روي اين گروهها صورت گرفت و به مقايسه نتايج به دست آمده پرداخته شد.
محقق طرح تصريح کرد: نتايج نشان داد که استخوان سازي و رگزايي مرونيت در محدوده گستردهتر و با سرعت بيشتري در مقايسه با گروههاي ديگر ايجاد شد؛ چراکه فعاليت استئوبلاستها روي مرونيت نانوساختار در مقايسه با هيدروکسي آپاتيت ميکروني افزايش قابل ملاحظهاي داشت. بنابراين با انجام بررسيهاي تکميلي ميتوان به کاربرد اين ماده بعنوان جايگزين مناسب استخوان با قابليت رگزايي و افزايش فعاليت سلولي اميدوار بود.
به گفته حافظي، وي و همکارانش در ادامه اين طرح به دنبال ساخت داربستهايي از کامپوزيتهاي اين ماده به همراه پليمرهاي زيست سازگار هستند.
نتايج اين کار تحقيقاتي که توسط دکتر مسعود حافظي و دکتر علي رضا طالبي، عضو هيأت علمي دانشگاه علوم پزشکي شهيد صدوقي يزد و ساير همکارانشان صورت گرفته، در مجله Ceramics International منتشر شده است.
موضوعات مرتبط: مطالب پزشکی
جدول1. ضايعات دهاني. | |||
| ضايعه | تظاهرات باليني | درمان | ملاحظات |
| گلوسيت رومبوييد مياني | پلاک لوزيشکل با سطح صاف، براق، اريتماتو و داراي حاشيه مشخص؛ معمولا بدون علامت است اما ممکن است احساس سوزش يا خارش وجود داشته باشد؛ در خط وسط در سطح دورسال ديده ميشود | داروهاي ضدقارچ موضعي | اغلب با عفونت کانديدايي همراهي دارد |
| گلوسيت آتروفيک | داراي سطح صاف و براق با زمينه قرمز يا صورتي | درمان کمبودهاي تغذيهاي يا ساير اختلالات زمينهاي | ناشي از بيماري زمينهاي، داروها يا کمبودهاي تغذيهاي (مانند آهن، اسيد فوليک، ويتامين B12، ريبوفلاوين و نياسين) |
| زبان شقاقدار | شيارهاي عميق روي زبان، در صورت وجود التهاب يا گير کردن مواد غذايي ممکن است بوي بد و تغيير رنگ ايجاد شود | معمولا نياز به درمان ندارد، مسواک زدن ملايم در صورت وجود التهاب علامتدار توصيه ميشود | همراهي با نشانگان داون، پسوريازيس، نشانگان شوگرن، نشانگان ملکرسونـ روزنتال و زبان جغرافيايي |
| زبان جغرافيايي | پچهاي بدون پوشش روي سطح دورسال زبان که به وسيله يک حاشيه مضرس برآمده و با تغيير رنگ مختصر احاطه شده است | نيازي به درمان وجود ندارد اما ژلهاي استروييدي موضعي يا دهانشويه آنتيهيستامين ميتواند حساسيت زبان را کاهش دهد | همراهي با زبان شقاقدار، همراهي معکوس با سيگار کشيدن |
| زبان مويي | هيپرتروفي پاپيهاي نخيشکل، تغيير رنگ زبان (سفيد، قهوهاي روشن، سياه) | نيازي به درمان وجود ندارد اما مسواک زدن ملايم يا خراشاندن سطح زبان ميتواند مفيد باشد | همراهي با مصرف دخانيات، بهداشت دهاني ضعيف و مصرف آنتيبيوتيک |
| لکوپلاکي مويي دهان | ضايعات سفيد موييشکل روي لبه جانبي زبان | داروهاي ضدويروس | سوار شدن عفونت ويروس اپشتاينـ بار، همراهي با نقص ايمني و عفونت HIV |
| ليکن پلان | به صورت الگوي مشبک سفيد توريمانند روي سطح دورسال زبان يا زخمهاي اريتماتوي کمعمق پراکنده تظاهر مييابد | در صورت بدون علامت بودن نيازي به درمان ندارد، براي ضايعات زخمي علامتدار ميتوان از استروييدهاي موضعي استفاده کرد | مدنظر داشتن ارزيابي و درمان عفونت کانديدايي همزمان، براي تشخيص قطعي ليکن پلان نياز به بيوپسي وجود دارد |
| لينهآ آلبا | خط سفيد ظريف ناشي از ضخيم شدن اپيتليوم روي لبههاي جانبي زبان | نيازي به درمان ندارد | به علت وارد آمدن تروماي ناشي از جويدن به لبههاي جانبي زبان ايجاد ميشود |
| لکوپلاکي | پچ يا پلاک سفيد چسبنده | تحت نظر گرفتن دقيق، بيوپسي براي رد کردن بدخيمي | همراهي قوي با مصرف سيگار، با اين حال در صورت بروز در افراد غيرسيگاري پتانسيل بدخيمي بيشتري دارد |
| کارسينوم سلول سنگفرشي (SCC) | پچ يا پلاک ضخيم سفيد يا قرمز؛ ممکن است به صورت ندولار يا زخمي ظاهر شود؛ معمولا در قسمتهاي جانبي زبان | اکسيزيون جراحي، پرتودرماني | همراهي با مصرف سيگار و الکل و سن بالا |
| پاپيلوم | ضايعه منفرد مجزا و پايهدار با برآمدگيهاي انگشتيشکل | اکسيزيون جراحي يا تخريب با ليزر | همراهي با عفونت ويروس پاپيلوم انساني نوع 6 يا 11 |
| زبان سوزان | درد روزانه که در طي روز شديدتر ميشود، زبان ظاهر طبيعي دارد | اسيد آلفا ـ ليپوييک، کلونازپام، درمان شناختي ـ رفتاري، درمان اختلالات زمينهاي | اختلالات سيستميک يا موضعي زمينهاي (مانند کمبودهاي تغذيهاي، اختلالات غدد درونريز، کاهش ترشح بزاق، عفونت، واکنش آلرژيک) بايد رد شوند |
| زبان بنددار (آنکيلوگلوسي) | کوتاهي فرنولوم باعث محدوديت در بيرون آوردن زبان ميشود، اختلال در تغذيه با شير مادر | قطع فرونولوم به وسيله جراحي در شيرخواراني که دچار اختلال در تغذيه با شير مادر هستند | همراهي با اشکال در تغذيه با شير مادر از جمله درد نوک سينه |
| ماکروگلوسي | بزرگي زبان همراه با کنگرهکنگره شدن لبههاي جانبي زبان | درمان اختلالات زمينهاي | همراهي با اختلالات زمينهاي مختلف |
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
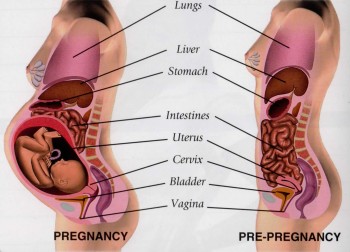
دکتر میشل هکاخا نویسنده کتاب 411 روز انتظار در بخش پاسخ های روشن و مشاوره هوشمند برای بارداری شما می نویسد : اتفاقات بسیاری در بدن یک زن باردار رخ میدهد، و اغلب غیر منتظره هستند که عبارتند از: رشد مو در ناحیه شکم، آروغ زدن، یبوست، افزایش ترشحات مهبلی، بواسیر و غیره.
او می گوید:”اینها چیزی نیستند که یک زن معمولا در مورد آن صحبت کند، بنابراین هیچ جای تعجب نیست که مطرح کردن این موضوعات کمی خجالت آور باشد، من همیشه شوخی میکنم که نصف روز من اطراف پاسخ دادن به پرسشهای مراجعینم می چرخد، از قبیل: “این اتفاق واقعا برایم عجیب و غریب است ، یا از این حالت خجالت میکشم. ” خجالتی نباشید! متخصص زنان و زایمان شما به دانستن آنچه که برای شما اتفاق میافتد نیاز دارد تا مطمئن شود که بارداری شما در مسیر طبیعی قرار دارد. دکتر کیم هوور، دانشیار گروه زنان و زایمان در دانشگاه آلاباما در بیرمنگام می گوید “در اکثر دوران بارداری، وجود این نشانه ها طبیعی هستند، همچنین دانستن این موضوع نیز برای زنان مهم است، زیرا به آنها اجازه میدهد تا از طبیعی بودن گاز، نفخ، بی اختیاری ادرار، علائم کشش و آروغ زدن اطمینان حاصل کنند.” در اینجا 7 علامت وجود دارد که موجب خجالت میشود، نشانه هایی که بسیاری از زنان باردار تجربه میکنند، در عین حال که کاملا طبیعی هستند، همینطور به روشهائی اشاره میشود که می توانید با انجام آن، این علائم را به حداقل برسانید. 1- گاز بیش از حد در شکم اگرچه نمی توانید این مشکل را برطرف کنید، اما می توانید با ورزش و تغییرات در رژیم غذایی تمایل خود را نسبت به کاهش تولید گاز نشان دهید. هکاخا می گوید: “ورزش به افزایش تحرک دستگاه گوارش کمک می کند و اجازه می دهد تا غذا حرکت سریع تری داشته باشد، هرچه غذا زمان کمتری را در روده سپری کند گاز کمتری تولید می شود. ممکن است بعضی از غذاها گاز بیشتری تولید کنند، به طوری که بهترین حالت، اجتناب کامل از آنها است، مانند: نوشابه های گازدار، لوبیا، کلم بروکلی، گل کلم، و میوه های خشک شده است. ” فراورده های لبنی نیز می تواند موجب ناراحتی دستگاه گوارش و نفخ شکم در دوران بارداری شود، دکتر سنجا کینه استاد بخش زنان و زایمان در دانشگاه مرکز پزشکی نبراسکا می گوید: “بسیاری از زنان هر روز در طی بارداری شروع به خوردن شیر می کنند به تصور اینکه برای آنها مفید است، اما دستگاه گوارش آنها نمی تواند شیر را مانند دیگر افراد تحمل کند.” 2- بی اختیاری ادرار احتمالا داستان هائی در مورد عطسه زنان باردار و ادرار کردن ناگهانی آنها در میان دوستان و یا همکاران خود را شنیده اید. اغلب زنان بارداری که استرس بی اختیاری ادرار را تجربه کرده اند، با اینحال بازهم این اتفاق می تواند موجب خجالت زدگی شود مانند چکیدن غیر ارادی ادرار به دلیل سرفه، عطسه، یا خنده آنهم فقط چند قطره. بسیاری از پزشکان توصیه می کنند که زنان در چند ماه آخر بارداری برای جلوگیری از رد شدن ادرار از لباس زیر خود، زمانی که احتمال استرس بی اختیاری ادرار بیشتر می شود، شورت های دارای آستر بپوشند. دفعات منظم حمام کردن نیز می تواند کمک کند. هکاخا می گوید : در مدتی که جنین رشد می کند و رحم بزرگ می شود، با قسمت راست و بالائی مثانه تماس پیدا می کند. هر دوساعت برای خالی کردن مثانه خود اقدام کنید، حتی اگر احساس می کنید که نیاز به تخلیه ندارید، این کار احتمال چکیدن ادرار را کمتر میکند. 3- موهای صورت. 4- بو برخی از زنان در دوران بارداری دچار یک حس قوی بویایی می شوند. بسیاری از بوی شدید غذا ها از قبیل مرغ یا غذاهای دریایی تنفر پیدا می کنند. درصد کمتری از زنان شروع به بوئیدن بوی تن خود می کنند که این کار می تواند باعث خجالت آنها شود. 5- هموروئید هکاخا می گوید” هنگامی که یک زن باردار می شود، هموروئید مانند قماری است که باخت در آن حتمی است، زیرا اغلب آنها با یبوست مواجه هستند و برای دفع کردن زور می زنند و همه ما می دانیم که یبوست یکی از شایعترین شکایات در حاملگی است.” 6- آکنه به دلیل هورمونهای اضافی مقطعی در سیستم بدنتان به خصوص در سه ماهه اول، جوش و شیوع بیماری های بد منظر، متداول هستند، بعضی از داروهای آکنه، مانند رتین در دوران بارداری خارج از محدوده مصرف هستند، اما درمان های دیگر مجاز است. 7- مسائل جنسی افزایش وزن و تغییرات فیزیکی دیگر، باعث می شود احساس کنید که برای همسرتان غیرجذاب هستید. اجازه ندهید که این اتفاق منجر به مشکلات جنسی و برقراری ارتباط شود. کینه می گوید: “برخی از افراد باردار در مورد اینکه از لحاظ فیزیکی جذابیت جنسی داشته باشند خجالت می کشند. ترشحات آنها تغییر کرده و استعداد تورم فرج خواهند داشت. آنها احساس بسیار ناخوشایندی دارند و احساس نمی کنند که جذاب هستند.” اگر برای مطرح کردن این موضوع با همسر خود مشکل دارید، در نظر داشته باشید که او را برای مشورت با متخصص زنان و زایمان دعوت کنید، به خصوص اگر قبلا مسائل جنسی خود را با دکتر مطرح کرده بوده اید. کینه می گوید:”داشتن یک مشاور بهداشتی بیانگر این است که همه این چیزها مسائل عادی هستند که می توان از آتها کمک گرفت.”
عملا هر زن باردار در شکم خود افزایش گاز پیدا میکند. این مسئله به دلیل افزایش هورمون در دوران بارداری است که می تواند باعث ضعیف شدن دستگاه گوارش شود.
ممکن است قادر به نگه داری خودتان نباشید، چرا که مثل سابق نمی توانید ماهیچه های خود را در دوران بارداری کنترل کنید.
میشل اسمیت، نویسنده کتاب اسرار تابو در بارداری در بخش راهنمای زندگی با شکمی که باردار است می گوید، “اکثر اوقات می دانید که نفخ شما در حال تخلیه است و می توانید آن را تا زمانی که اوضاع فراهم شود نگه دارید، اما هنگامی که حامله هستید، فکر می کنید که آه خدای من، اگر من واقعا در مقابل اطرافیانم خطائی کنم، چگونه می توانم دوباره با آنها روبرو شوم؟”
اگر قادر به تحمل لاکتوز نیستید، می توانید شیر بدون لاکتوز و یا دیگر غذاهای غنی از کلسیم را امتحان کنید.
در طی حاملگی، هورمون ها، مسئول رشد مو در نواحی ناخواسته است.
هکاخا می گوید “اغلب زنان باردار تشنه شنیدن این موضوع هستند که به زودی نفر اول زیبائی مو خواهند شد، اما زمانی که صحبت از رشد مو در سینه ها، شکم، و صورت شود، هیجان به زودی به وحشت میشود.”
اپیلاسیون یا بند انداختن، امن ترین روش برای رفع موهای زائد در دوران بارداری هستند.
هوور می گوید ” لیزر درمانی همیشه یک روش درمان سرپایی برای زیبائی به حساب می آید که از لحاظ پزشکی تجویز نمی شود، بسیاری از متخصصان پوست و جراحان پلاستیک ، تا پس از حاملگی به این موضوع نمی پردازند، در طول دوران بارداری، درمان با لیزر بر روی صورت می تواند روی رنگدانه های پوست تاثیر بگذارد و ممکن است باعث زخم شود.”
هوور می گوید: “گاهی اوقات ممکن است از طریق واژینال بو داشته باشید، به ویژه در اواخر بارداری، این امر می تواند به این دلیل باشد که در آن ایام ترشحات موکوس بیشتری دارید. برخی از افراد نگران بو و دستمال مرطوبی هستند که هر کجا می روند، همراه آنان است، اما هیچ کس دیگری نمی تواند به وجود این بو پی ببرد، زیرا بوی شما بیشتر نشده است بلکه حس بویائی شما قویتر شده است.”
به دکتر خود در مورد هرگونه بوهای جدید و قابل توجه در واژن برای رد احتمال وجود عفونت قارچی که می تواند به راحتی با داروهای ضد قارچ در دوران بارداری درمان شود، اطلاع دهید.
اگر از هرزنی که به تازه گی مادر شده در مورد بواسیر سئوال کنید، احتمالا باید داستان ناراحت کننده ای برای گفتن داشته باشد، البته اگر در مورد آن بگوید.
خطر ابتلا به هموروئید را با اجتناب از یبوست کاهش دهید. آب کافی، مواد فیبردار بیشتر و از ملین هایی که داروخانه ها بدون نسخه پزشک می فروشند استفاده کنید.
اسمیت می گوید: ” در مورد مصرف مکملهای فیبردار، با پزشک خود مشورت کنید، برای خوردن آنها بینی خود را بگیرید و با بلعیدن شدید، جلوی تهوع خود را بگیرید.”
هکاخا می گوید: اگر هموروئید پیشرفت کرد، پد های آغشته به مواد گیاهی مخصوصی بنام ویچ هازل و کرم های ضد التهابی می توانند کمک کننده باشند، آنها در دوران بارداری بی خطر هستند.
هکاخا می گوید ” اکثر مواد شستشوی آکنه ها بی ضرر هستند، زیرا این داروها برای مدت زمان طولانی روی پوست نمی نشینند، اما قبل از استفاده از هر داروی آکنه، از پزشک خود سئوال کنید، به میزان کمی از داروهای موضعی آکنه استفاده کنید، آنهم فقط در مناطق آسیب دیده. داروهای حاوی سالیسیلیک اسید، بنزوئیل پراکسید، و اسید آزالائیک، برای استفاده در مقادیر کم بی ضرر هستند.”
موضوعات مرتبط: مطالب پزشکی
در کشورهای پیشرفته سرطان پروستات شایعترین سرطان پس از سرطان پوست و مرگ آورترین سرطان در مردان پس از سرطان ریه است. این محققین اعتقاد دارند این واکسن میتواند با تحریک سیستم ایمنی به فعالیت بیش از حد ، به طور موثری تومورهای سرطانی را خاموش کند. بعد از اینکه دانشمندان پروتئینی را کشف کردند که رشد تومورها را در 90 درصد موارد متوقف میکند، بشریت یک گام دیگر به تولید واکسنی برای جلوگیری از سرطان پروستات و نجات جان هزاران نفر در جهان نزدیکتر شده است. سرطان پروستات متداولترین سرطان در مردان است. تنها در کشور انگلستان، در هر سال بیشتر از 40 هزار مورد ابتلای جدید به این بیماری تشخیص داده میشود که 10 هزار مورد از آن به مرگ میانجامد. دانشمندان اعتقاد دارند که این روش در 90 درصد تومورها جواب میدهد. بنابراین اگر چنین واکسنی تولید شود، میتواند به طور بالقوه جان هزاران نفر را نجات دهد. دکتر استفانی مک آردل، سرپرست این تحقیق در دانشگاه ناتینگهام میگوید: «تولید واکسنهای سرطانی که بتوانند بر قابلیت فرار سلولهای سرطانی از سیستم ایمنی بدن غلبه کنند، برای توسعه روشهای درمان تومورهای بدخیم و پیشرونده سرطانی ضروری است. چنین واکسنی شامل شاخصههایی خواهد بود که با حفاظت ضد تومور سازگار هستند؛ توان آغاز یک حمله سیستم ایمنی علیه سلولهای سرطانی پروستات و حفاظت در برابر تومورهای پروستاتی که ایجاد شدهاند را دارند. تنها واکسنی که در حال حاضر برای سرطان پروستات وجود دارد، از خون خود مبتلا به سرطان استفاده میکند. این واکسن طوری تنظیم میشود که قبل از تزریق مجدد به بدن سلولهای سرطانی را تشخیص دهد. اما پژوهشگران دریافتند که این واکسن تنها چهار ماه به زندگی فرد میافزاید. دانشمندان می گویند که واکسن جدید هزینه تولید کمتری به نسبت نمونه قبلی خواهد داشت و با فرمول نسبتا سادهای به بیماران داده میشود. گرچه این کشف تا به حال تنها در آزمایشگاه تولید شده و بر روی موشها آزمایش شده است؛ دانشمندان امید دارند که به زودی در ازمایشهای بالینی مورد استفاده واقع شود. دکتر آیان فریم، مدیر این تحقیق در مرکز سرطان پروستات در انگلستان میگوید: انتخابهای قابل دسترس درمانی بسیار کمی برای مردانی که سرطان پروستات پیشرفته دارند، وجود دارد و ما باید بتوانیم فرصت بیشتری را برای درمان در اختیار این افراد بگذاریم. در صورت موفقیت این روش، میتواند آغازگر نسل تازهای از درمان با سیستم ایمنی شود. هرچند این روش در موشها به خوبی پاسخ داده، هنوز خیلی زود است که بگوییم این تحقیق را میتوان به انسانها نیز تعمیم داد. از همین رو، ما نیاز به بررسی بیشتر داریم تا ببینیم که آیا این روش درمانی برای مردان مبتلا به سرطان پروستات مفید است یا خیر. تنها در انگلستان، هر ساعت یک مرد از سرطان پروستات میمیرد، بنابراین ما باید بیشتر تحقیق کنیم و درمانهای بهتری برای آن بیابیم و یک بار برای همیشه بر این بیماری غلبه کنیم.
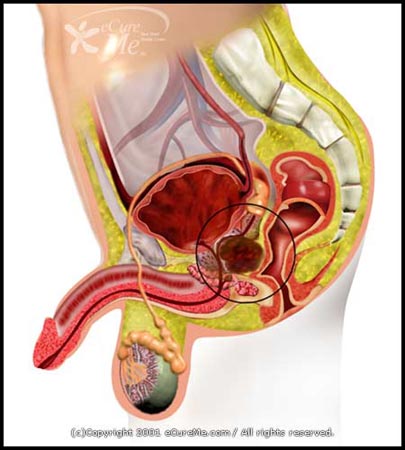
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
 |
پس چاقي عبارت است از افزايش وزن همراه با تجمع چربي در تواحي مختلف بدن (بيشتر در نواحي شکم) بدون درد و ناصافي که در مردان و زنان به صورت يکسان بروز مي کند و معمولا با رعايت رژيم غذايي قابل درمان است.
بطور کلي، سلوليت اتفاقات فيزيولوژيکي در بافت چربي زير پوست (هيپودرم)، به ويژه در خانم ها است که به دليل کاهش يا قطع جريان خون در بافت هيپودرم رخ داده و به صورت ناهموار (پوست پرتقالي) در نواحي مختلف بدن از جمله ران، باسن و پهلوها، ظاهر مي شود.
در واقع سلوليت عبارت است ازتجمع چربي، بعضا بدون افزايش وزن، در نواحي خاصي از بدن به همراه تغييرات بافت همبند و ظاهر ناهموار(پوست پرتقالي) که بيشتر در زنان بروز مي کند و تنها با رژيم درماني برطرف نمي گردد.
در حقيقت سلوليت، علاوه بر چربي، شامل تجمعي از مواد زائد، مولکول هاي آب، مواد معدني و غيره به همراه تغيير اسيديته و دما در محيط بافت مبتلا به سلوليت است. سلوليت در مراحل اوليه محدود و بي خطر است ولي در مراحل پيشرفته با اختلال گردش خون و ايجاد نواحي متورم، سفت و دردناک همراه بوده و مي تواند منجر به ايجاد شرايط غير قابل برگشت گردد.
در چاقي نوع دوم، که در قسمت چاقي توضيح داده شد، مقدار چربي هاي ذخيره شده در سلول هاي چربي به قدري زياد ميشود که سلول هاي چربي باد کرده و به مويرگ هاي اطراف خود فشار آورده و موجب کاهش و بعضا توقف جريان خون در لابلاي بافت هاي چربي (هيپودرم) مي شوند.
با توجه به مطالب بالا، مي توان گفت سلوليت در واقع همان نوع دوم چاقي است که مطالعات بافت شناسي قرن بيستم آن را از نوع اول تفکيک و به نام سلوليت مطرح کردند زيرا به محض اينکه چربيهاي ذخيره شده موجب کاهش يا توقف جريان خون در لابلاي بافت هاي چربي شوند، سلوليت نيز شروع مي شود.
به بياني ديگر اگر ميزان چاقي فرد از نوع اول بيشتراست يعني فرد دچار سلوليت است ونياز به درمان هايي بيش از رژيم درماني و ورزش دارد.
يادآوري اين نکته نيز ضروري است که هرچند چاقي نوع اول که مقدار چربي هاي ذخيره شده در سلول هاي چربي به قدري است که خون بصورت کاملا طبيعي در لابلاي بافت هاي چربي جريان دارد، با کاهش مصرف قند قابل درمان است و اگر با ورزش همراه شود تناسب اندام را نيز به دنبال خواهد داشت. اما متاسفانه 99 درصد موارد چاقي (به ويژه در زنان)، چاقي نوع دوم يا در واقع درجاتي از سلوليت است.
موضوعات مرتبط: مطالب پزشکی
يکي از بيماريهاي شايعي که گريبانگير بسياري از مردم است و اغلب افراد در سنين مختلف از آن رنج ميبرند انواع سر درد هاست.يک متخصص مغز و اعصاب در گفتگو با خبرنگار وب دا در بوشهر گفت: هرچند خيلي از سردردها عوامل خوشخيم دارند اما نبايد آنها را دست کم گرفت زيرا عوامل خطرناک هم در انواع سردردها مشاهده ميشود. دکتر نعمتي با تشريح انواع سردردها گفت: سردردها به دو نوع تقسيم ميشوند سردردهاي حاد و سردردهاي مزمن که هرکدام از اين نوع سردردها علايم و درمان مربوط به خود را دارند.
وي در توضيح سردردهاي حاد بيان داشت: اين نوع سردردها در افرادي که سابقه سردرد ندارند بايد بررسي بيشتري صورت گيرد و عوامل خطر از نظر خوشخيم و يا بدخيم بودن مورد ارزيابي قرار گيرد.
عضو هيأت علمي دانشگاه علوم پزشکي بوشهر اظهار داشت: بعضي از سردردها به طور ناگهاني پديد ميآيند که به آن سردردهاي رعدآسا گفته ميشود و ممکن است عوامل خطرناکي مانند خونريزي مغزي، تروميوز سينوس وريدي يا انسداد سينوسهاي وريدي به وسيله لخته خون موجب بروز اين نوع از سردرد شود. اين نوع سردردها شديد است و ممکن است بيمار دچار ضعف شديد، فلج، کاهش سطح هوشياري حتي کما و گاهي موجب مرگ بيمار نيز شود. خانمهايي که قرص ضدبارداري مصرف ميکنند به ويژه در ماه مبارک رمضان که آب بدن کاهش مييابد ممکن است دچار اين نوع سردردها شوند که توصيه ميشود در اين ماه از قرص ضدبارداري استفاده نشود.
از ديگر عوامل بروز سردردهاي ناگهاني يا رعدآسا افزايش فشارخون و پارگي عروق گردني است. در اين مواقع بيمار بايد هرچه سريعتر به پزشک متخصص مغز و اعصاب مراجعه کند.
دکتر نعمتي به نوع ديگر سردردها اشاره کرد و گفت: بيماراني که سردرد مزمن دارند و هر روز پيشرفت سردرد آنها بيشتر ميشود بايد به پزشک متخصصي مراجعه کنند زيرا امکان تومور مغزي به ويژه در افراد مسن و بالاي 55 سال وجود دارد.
وي همچنين به کساني که سابقه ضعف ايمني بدن دارند يا داروهاي شيميايي مصرف ميکنند و يا بيماريهاي عفوني دارند و افرادي که بيماري مادرزادي مانند هموفيلي دارند و يا کساني که از داروهايي که خونشان را رقيق ميکند استفاده ميکنند، توصيه کرد در صورت سردرد شديد حتما به پزشک مراجعه کنند. در هنگام مراجعه، بيمار بايد سوابق بيماري و داروهايي که مصرف ميکند را به طور کامل به اطلاع پزشک برساند زيرا اين اطلاعات براي تشخيص نوع بيماري براي پزشک بسيار مهم است.
اگر علايمي مانند تب همراه با سردرد باشد نياز به بررسي بيشتري است زيرا احتمال ابتلا به مننژيت (عفونت لايههاي مغز) وجود دارد و تأخير در درمان ميتواند باعث عوارض جدي بعدي و حتي مرگ شود، هرچند عوامل خوشخيم مانند سينوزيت ميتواند عامل سردرد باشد. ممکن است بيماري دچار تشنج، عدم تعادل، اختلال حافظه و شناختي، خواب آلودگي و اختلال بينايي همراه با سردرد شود که همه اينها ممکن است عوامل خطري باشد که احتمال سکته مغزي و يا خونريزي در مغز را افزايش ميدهد.
موضوعات مرتبط: مطالب پزشکی
پژوهشگرانی که به تحقیق روی اثرات این قرصها پرداختهاند، می گویند ثابت شده است که این داروها برای افراد سالم فایده ای ندارد و حتی یکی از آنها هشدار میدهد که مصرف آنها ممکن است ضرر هم داشته باشد، چون نگرانیهای بیموردی را در ارتباط با بیماریهایی مطرح میکنند که قابل درمان نیستند.
دانشمندان هشدار میدهند که دست کم در کشورهای توسعه یافته شهروندان به خوبی تغذیه میشوند و به ندرت ممکن است نیاز به هیچ ویتامین تکمیلی داشته باشند. با این وجود، بیشترین مصرف این قرصها در همین کشورها است، آمارها نشان می دهد که یک سوم مردم بریتانیا قرصهای مکمل ویتامین مصرف میکنند.
این دانشمندان اعلام کردند که از شواهد چنین برمیآید که دادن مکملهای غذایی به افراد بالغ که تغذیه مناسبی دارند ، هیچ فایدهای ندارد و حتی ممکن است آسیب رسان هم باشند.
محققین اعلام کردند بر اساس نتایج برخی از جامعترین پژوهشهای صورت گرفته در جهان ، در مجموع حدود نیم میلیون نفر مکملهای ویتامینه مصرف می کنند .
یکی از این پژوهشها، نتایج 24 آزمایش قبلی با شرکت 450 هزار نفر را بررسی کرده و دریافته که مصرف قرصهای ویتامین، هیچ اثر مثبتی در کاهش نرخ مرگ و میر ندارد.
دومین آزمایش، در یک بازه 12 ساله و روی 6 هزار مرد سالمند انجام شده بود و نتیجه آن هم این بود که خوردن این قرصها هیچ اثر مثبتی بر کاهش سرعت زوال عقل در سالمندان مستعد ندارد.
سومین مورد هم تحقیقی روی 1700 مرد و زن مبتلا به بیماریهای قلبی بود که دانشمندان آن تحقیق هم هیچ اثر اثر مثبتی را در کسانی که از مکملهای ویتامین استفاده کرده بودند، مشاهده نکردند.
نتایج این پژوهشها نتیجه می گیرد که باید از استفاده از اکثر این مکملها اجتناب شود. آنها نوشتهاند که نباید از این ویتامینها برای پیشگیری از بیماریهای مزمن استفاده کرد .
از هر سه نفر تقریبا یک نفر از مکملهای غذایی استفاده میکند. محبوبترین مکمل در انگلستان مولتیویتامینها است و در رتبه دوم هم ویتامین C قرار دارد.
دکتر ” ادگار میلر ” از دانشگاه علوم پزشکی جانز هاپکینز در بالتیمور مریلند، میگوید: برخی از افراد عنوان میکنند که رژیم غذایی آنان مشکلات تغذیهای زیادی دارد ؛ ولی واقعیت این است که آنان بیش از حد معمول تغذیه می شوند و رژیم غذایی آنان هم مشکلی از نظر کمبود برخی ویتامینها و مواد معدنی ندارد.
هفته گذشته نیز محققین موسسه بین المللقی پژوهشهای پیشگیرانه در لیون، اعلام کردند که کاهش سطح ویتامین D در حقیقت معلول بیماری است نه علت آن. اگر این کشف به تایید برسد، میتوان گفت که پولهای بسیاری تاکنون بیهوده هدر رفته است.
سازمان بهداشت انگلیس می گوید که هر ساله 80 میلیون پوند بودجه برای تامین ویتامین D که بیماران دچار بیماریهای مزمن مانند سرطان، پارکینسون و دیابت اختصاص میدهد.
با اینحال پزشکان بر این باورند که ویتامین D در جلوگیری از ابتلا به بیماریهای اسکلتی نقش دارد و میزان دریافت کلسیم و استخوان سازی را در بدن بالا میبرد.
موضوعات مرتبط: مطالب پزشکی
 |
به هر حال علت اصلي انواع اگزما پاسخ غيرطبيعي سيستم ايمني بدن است و به همين دليل شايع ترين داروي مورد استفاده در درمان آن انواع کورتون است که عوارض جانبي دارد و حتما بايد با نظر پزشک متخصص و براي يک دوره درماني کوتاه مدت استفاده شود.
استرس از مواردي است که باعث شعله ور شدن و تشديد اگزما مي شود. هر روشي که بتواند به کاهش استرس و افزايش آرامش شما کمک کند، مي تواند از عود اگزما جلوگيري کرده، از شدت آن بکاهد.
صابون ها و انواع پاک کننده ها بويژه مايع ظرفشويي، پودر رختشويي و مواد ضدعفوني کننده نيز مي تواند بيماري را بسيار تشديد کند بنابراين توصيه مي شود تا حد امکان از صابون هاي خاص مانند صابون گليسيرين يا صابون چاي سبز يا صابون هاي طبيعي که کمتر حاوي مواد محرکه است استفاده شود.
همچنين از تماس با مواد شوينده بايد پرهيز يا از دستکش استفاده شود. به اين منظور بهتر است از يک دستکش نخي استفاده و روي آن دستکش پلاستيکي ظرفشويي پوشيده شود زيرا تماس هر گونه الياف مصنوعي و نايلوني با پوست علائم بيماري را تشديد مي کند.
پوشيدن لباس نخي و گشاد و راحت و نپوشيدن لباس هايي با الياف مصنوعي، (بويژه لباس زير) توصيه مي شود.
به افرادي که از مشکل اگزما يا خشکي پوست رنج مي برند استحمام روزانه توصيه نمي شود، همچنين توصيه مي شود مصرف صابون و شوينده ها را کاهش دهند و گاه، فقط با آب بدون صابون استحمام کنند، زياد در حمام نمانند و بلافاصله پس از استحمام از لوسيون ها يا مواد مرطوب کننده استفاده کنند.
برخي غذاها مانند غذاهاي تند و محرک، پياز و نيز ماهي و غذاهاي دريايي مي تواند مشکل را تشديد کند. در عوض مصرف بيشتر سبزيجات و نوشيدن بيشتر آب مفيد است. گرماي بيش از حد و خشکي پوست، بيماري را تشديد مي کند. براين اساس، توصيه مي شود براي کاهش خشکي هوا و افزايش رطوبت بويژه در ماه هاي پاييز و زمستان از دستگاه هاي بخور در منزل استفاده شود.
آلوئه ورا از گياهان موثر در کاهش علائم اگزما است. اين گياه مرطوب کننده و نرم کننده بسيار خوبي است.
روغن بادام شيرين نيز مي تواند به عنوان نرم کننده خوب در نواحي خارش دار و خشک بدن استفاده شود. کالاندولا و روغن نارگيل را نيز مي توان به صورت موضعي استفاده کرد.
کمپرس موضع خارش دار و ملتهب با خيار نيز روش مفيدي براي کاهش التهاب و ساير علائم است. نوشيدن دم کرده مخلوط شير خشت، زنجبيل، شيرين بيان و بابونه و نيز استحمام با عصاره يا دم کرده بابونه در کاهش علائم مفيد است.
گشنيز، عناب، بابا آدم، سير، انار و سرکه از مواد غذايي مفيد در کاهش التهاب هاي پوستي است. زردچوبه به عنوان يک ضد التهاب قوي گياهي مي تواند کمک شاياني به کاهش التهاب پوستي اگزما بکند، اما نبايد در مصرف آن زياده روي کرد و بهتر است زمان حاملگي و در کساني که سنگ کيسه صفرا دارند، استفاده نشود.
بيماري اگزما با دوره هاي عود و فروکش همراه است، روش هاي ذکر شده مي تواند از عود يا شدت بيماري بکاهد و در بسياري موارد جايگزين کورتون ها باشد.
موضوعات مرتبط: مطالب پزشکی
سیستم گردش خون متشکل از قلب ، عروق خونی و خون است . این سیستم یک شبکه بسته است که خون را به تمامی نقاط بدن منتقل می کند. این
 سیستم
، خون ، اکسیژن ، مواد غذایی و دیگر عناصر شیمیایی ضروری را به سلولهای
بافتی می رساند و دی اکسید کربن و سایر محصولات زائدناشی از متابولیسم
سلولها را خارج می سازد.
سیستم
، خون ، اکسیژن ، مواد غذایی و دیگر عناصر شیمیایی ضروری را به سلولهای
بافتی می رساند و دی اکسید کربن و سایر محصولات زائدناشی از متابولیسم
سلولها را خارج می سازد.آناتومی :
قلب : قلب یک پمپ بسیار با کفایت ، عضوی عضلانی و دارای چند حفره است که در قفسه سینه و بین دو ریه قرار دارد. قلب ا ز نظر اندازه و شکل مشابه یک مشت بسته است. تقریباً دوسوم قلب در سمت چپ نسبت به خط میانی بدن قرار دارد ، پائین ترین نقطه قلب ، درست روی دیافراگم قرار دارد.
ورید یا سیاهرگ : ورید رگی است که خون بدون اکسیژن را از اعضای بدن به سمت قلب می آورد. ورید ریوی تنها وریدی است که خون اکسیژن دار را به قلب می آورد.
شریان یا سرخرگ : شریان ، خون را از قلب خارج می کند. همه شریانها به جز شریان ریوی حاوی خون اکسیژن دار هستند.
مویرگ : رگهای کوچکی هستند که ارتباط دهنده وریدها و شریانها هستند. مویرگها دارای دیواره ای هستند که اجازه تبادل گاز ، مواد غذایی و مواد زائد را در سطح سلولی می دهد.
قلب چهار حفره دارد. حفره های فوقانی که دهلیز نامیده می شوند خون را از ورید ها می گیرند. دهلیز راست خون فاقد اکسیژن را از وریدهای بدن می گیرد، دهلیز چپ نیز خون اکسیژن دار را از وریدهای ریوی از شش ها دریافت می کند.
موضوعات مرتبط: مطالب پزشکی
ادامه مطلب
 |
با ما سري به حجره عطاريها بزنيد و به رسم مردمان گذشته از گياهان دارويي و مواد طبيعي براي درمان و پيشگيري از ابتلا به بيماريهاي دهان و دندان استفاده كنيد .
با چوب مسواك هزينه جرمگيري دندان را پسانداز كنيد
اگر به تازگي براي جرمگيري به مطب دندانپزشكي مراجعه كرده باشيد، ميدانيد كه هزينه يك جرمگيري ساده رقمي حدود 50 تا 100 هزار تومان براي شما تمام ميشود در حالي كه به سادگي ميتوانيد با صرف هزينه بسيار اندكي از نزديكترين عطاري به منزلتان اصيلترين و موثرترين مسواك چوبي را تهيه كنيد. البته اين به آن معنا نيست كه سه نوبت مسواك زدن روزانه را فراموش كنيد. چوب مسواك از شاخههاي درختي به نام مسواك تهيه ميشود كه نه تنها در جنوب ايران بلكه در كشورهاي مصر و هند نيز به وفور يافت ميشود. چوب اين درخت علاوه بر آنكه اثر ضدميكروبي دارد ميتواند با كمك فلورايدي كه در ساقههايش وجود دارد بسياري از ميكروارگانيسمهاي غيرهوازي را كه موجب پوسيدگي دندان ميشود بردارد و يك جرمگير بسيار عالي محسوب ميشود.
استفاده از چوب مسواك به صورت مستمر و طولاني يكي از بهترين روشهاست كه شما را براي هميشه از جرمگيري دندان نجات دهد. در برخي از منابع طب سنتي به اين نكته اشاره شده كه غرغره كردن جوشانده چوب مسواك نيز ميتواند در تقويت و ضدعفوني كردن دهان به ويژه لثهها موثر باشد. تنها مراقب باشيد از چوب مسواك هر شب به آرامي براي جرمگيري و پاكسازي دندانها استفاده كنيد.
جفت بلوط براي آنها كه نگران سستي دندان هايشان هستند
به هر عطاري كه سر بزنيد و جفت بلوط بخواهيد پوستههاي نازك و قهوهاي رنگي را به شما نشان ميدهد كه خاصيت قابض بودن آنها بسيار معروف است. اين پوستههاي نازك كه مانند ورقهاي مينياتوري هستند همان پوستي است كه ميان پوست سخت بلوط و مغز آن قرار ميگيرد.
حتي خودتان ميتوانيد در فرصتهايي كه براي گشتوگذار به جنگل ميرويد بلوط جمع كنيد و جفت بلوط را جدا كنيد. غرغره دهان با جوشانده جفت بلوط اثرات بسيار معجزهآسايي در پيشگيري از سستي لثهها و لق شدن دندانها دارد.
اين جوشانده به دليل خاصيت قابضي كه دارد ميتواند به بهبود هرچه سريعتر آفتها و زخمهاي دهاني نيز كمك كند و موجب كاهش ميزان عفونتهاي موجود در دهان شود.
پوست اناربراي شما كه لثههايتان خونريزي ميكند
اگر هنگام مسواك زدن با خونريزي لثهها مواجه ميشويد، ميتوانيد از يكي از سادهترين و ارزانترين گياهان دارويي براي اين كار استفاده كنيد. دارويي كه جدا از آنكه ميتوانيد از عطاريها تهيه كنيد بهراحتي ميتوانيد آن را در خانه تهيه كنيد.
پوست انار يكي از ارزانترين داروهاي گياهي است كه بهترين تاثيرگذاري را در درمان خونريزي لثهها دارد. استفاده از جوشانده پوست انار براي شستوشوي دهان و دندانها بهترين روش براي بهبود سستي لثهها و خونريزي آنها هنگام مسواك زدن است. در كنار پوست انار، گل درخت انار و همينطور آب طبيعي به دست آمده از دانههاي سرخ انار نيز همين خاصيت را دارد و ميتواند انواع عفونتها و زخمهاي دهاني را ترميم كند.
ختمي سوزش ناشي از آفت را كاهش ميدهد
آفت يا زخمهاي دهاني يكي از سختترين مشکلات دهان و دندان هستند. گاهي اين سوزش و درد به حدي ميرسد كه فرد توانايي نوشيدن يا خوردن غذا و خوراكيها را از دست ميدهد. شستوشوي دهان با عرق ختمي يا جوشانده بهدست آمده از آن علاوه بر آنكه موجب خنك شدن فضاي دهان و كاهش ميزان سوزش زخمها و آفتهاي دهاني ميشود مانند يك مسكن قوي دردهاي ناشي از بروز آفت و زخمها را تسكين ميدهد.
علاوه بر جوشانده گل ختمي، جوشانده يا عرق تخم خرفه و گل پنيرك هم براي بهبود آفت و تسكين دردها و سوزنش ناشي از آن مناسب است.
گل ميخك، ليدوکائين طبيعي
عرق گل ميخك از آن دست داروهاي گياهي است كه پيشنهاد ميكنيم حتما در خانه داشته باشيد. اگر در موقعيتي نامناسب دنداندرد سراغتان آمد و امانتان را بريد ميتوانيد با غرغره كردن عرق گلميخك و نگه داشتن آن در دهان تا حد زيادي شدت درد را كم كنيد و به آرامش برسيد.
به جاي استفاده از عرق گل ميخك ميتوانيد از عصاره يا جوشانده گل ميخك هم استفاده كنيد. گل ميخك را خريداري كنيد و هر زمان كه درد سراغتان آمد دو قاشق از آن را با دو ليوان آب بجوشانيد تا يك ليوان باقي بماند سپس با جوشانده باقيمانده و سرد شده دندانها را خوب شستوشو دهيد و براي دقايقي جوشانده را در دهان نگه داريد. البته اين نكته را فراموش نكنيد كه در اولين فرصت براي پيگيري علت دردتان با يك دندانپزشك مشورت كنيد و دليل درد را جويا شويد.
دانه رازيانه براي دهانهاي بدبو
اگر موقع حرف زدن متوجه شديد كه دوستانتان يك گام به عقب برميدارند، بايد گوش بهزنگ باشيد كه يك جاي كار ميلنگد.
شايد ايراد از دهانتان است كه بوي بدي ميدهد. بوي بد دهان يا به دليل عفونتهاي لثه ايجاد ميشود يا به دليل مصرف خوراكيهاي پرادويه و پياز. در مورد اول بهتر است پيش از هر چيز علت عفونت لثهها را در مراجعه به دندانپزشك جويا شويد و اگر راهحلي گياهي براي آن وجود داشت آن را دنبال كنيد. اما در مورد دوم به شما توصيه ميكنيم كه در اولين فرصت از نزديكترين عطاري دانههاي رازيانه يا انيسون تهيه كنيد و بعد از هر وعده غذايي 2 تا 3 عدد از اين دانهها را در دهان بجويد.
اما اگر اختلال در عملكرد دستگاه گوارش و كبد مشكل بوي دهانتان را موجب شده پيشنهاد ميكنيم دمنوش رازيانه كه با دارچين معطر شده را روزانه ميل كنيد تا از شر اين بوي بد رها شويد.
تخم گشنيز براي خداحافظي با برفك
يكي ديگر از گياهان دارويي كه بايد در آشپزخانهتان داشته باشيد تخم گشنيز است. تخم گشنيز دارويي معجزهآسا براي درمان برفكهاي دهاني است و هم در بزرگسالان و هم در نوزادان موثر است. براي درمان برفك بزرگسالان علاوه بر آنكه ميتوان از عصارههاي صنعتي تهيه شده از تخم گشنيز استفاده كرد، ميتوان جوشانده تخم گشنيز را پس از سرد شدن چندين بار غرغره كرد و اين كار را چند روز متوالي تكرار كنيد تا برفك دهان برطرف شود.
اما در مورد نوزادان به دليل حساسيت و توان اندك سيستم ايمني آنها توصيه ميشود حتما از عصاره صنعتي تهيه شده از تخم گشنيز كه در داروخانهها يا فروشگاههاي گياهان دارويي فروخته ميشود، استفاده كنيد.
براي استفاده از اين عصاره كافي است يك قطره از آن را روي پنبه گوشپاككن بريزيد و آن را به آرامي روي برفكهاي دهاني نوزاد يا كودك بزنيد.
موضوعات مرتبط: مطالب پزشکی
 |
کبد چرب هم يکي از همين بيماري هاست؛ بدون علامت، اما شايع و مهم. البته جالب است بدانيد روش هاي درمان و پيشگيري از بروز کبد چرب هم خيلي سخت و پيچيده نيست. فقط بايد کمي بيشتر به فعاليت هاي جسمي و رژيم غذايي تان توجه کنيد.
کبد، عضو مهمي است که اگر به هر دليلي از کار بيفتد، خطراتي جدي فرد را تهديد مي کند و ادامه زندگي بدون وجود آن ممکن نيست. دکتر ناصر ابراهيمي درياني، فوق تخصص بيماري هاي گوارش و کبد در گفت وگو با جام جم درباره کبد و وظايفي که اين عضو حياتي برعهده دارد، توضيح مي دهد: سنتز يا ساخت فاکتورهاي انعقادي همگي در کبد انجام مي شود، به غير از فاکتور شماره 8. علاوه بر اين، سنتز هورمون ها و متابوليسم اغلب داروها نيز از جمله وظايفي است که کبد برعهده دارد و همينطور سنتز آلبومين که پروتئين اساسي بدن به حساب مي آيد نيز در کبد صورت مي گيرد.
وي با اشاره به وظيفه سم زدايي از بدن که برعهده کبد است، ادامه مي دهد: بيماران مبتلا به سيروز کبدي که کبدشان از کار افتاده است، در مراحل پاياني به کما ميروند؛ زيرا کبد ديگر نمي تواند وظيفه سم زدايي را به درستي انجام دهد و در نتيجه ميزان مواد سمي مانند آمونياک در خون فرد افزايش يافته و بر مغز تاثير مي گذارد.
کساني که عمل جراحي انجام مي دهند و کيسه صفرا را برمي دارند نيز تصور مي کنند ديگر صفرا در بدن شان توليد نمي شود. در صورتي که اين باور اشتباه است. وظيفه کيسه صفرا فقط ذخيره کردن صفراست و کبد کار ساخت صفرا را برعهده دارد. همچنين بايد به اين نکته هم توجه داشته باشيم اگر صفرا توليد نشود، نه تنها چربي جذب نمي شود که حتي جذب ويتامينهاي محلول در چربي مانند ويتامين هاي A، K، D و E هم مختل مي شود؛ پس ساخت صفرا هم يکي ديگر از وظايفي است که کبد برعهده دارد.
با اين توضيحات مشخص مي شود بايد بيشتر از اينها مراقب اين عضو مهم بدن باشيم و کمي بيشتر به آن توجه کنيم.
کبد چرب چيست؟
يکي از شايع ترين بيماري هاي کبدي، هم اکنون بيماري کبد چرب است که افراد زيادي را درگير خود ساخته است. دکتر ابراهيمي درياني با اشاره به اين که کبد چرب اغلب بدون علامت رخ مي دهد و در مراحل اوليه علامت خاصي ندارد، مي گويد: اين بيماري مانند يک بمب ساعتي است که مي تواند در بدن افراد وجود داشته باشد و به همين دليل آنها هم بايد بيشتر به اين موضوع توجه کنند. کبد چرب که به معناي تجمع چربي در کبد است، طي سه مرحله پيش مي رود.
در مرحله اول اين بيماري فقط چربي در کبد جمع مي شود، ولي در صورتي که فرد به اين وضعيت اهميتي ندهد، کم کم به سمت مرحله اي مي رود که علاوه بر اضافه شدن چربي در کبد، التهاب نيز رخ مي دهد.
اين مرحله پيشرفته اي است و متاسفانه 20 درصد کساني که دچار اين وضعيت مي شوند اگر توجه کافي نداشته باشند، طي چند سال آينده ممکن است دچار سيروز کبدي شوند؛ به اين معني که کبدشان از کار مي افتد و به پيوند کبد نياز خواهند داشت.
چه کساني بيشتر در معرض خطر هستند؟
همان طور که گفته شد، کبد چرب بيماري است که در اين دوران و با توجه به وضع تغذيه و تحرک افراد بيشتر به چشم مي خورد. البته در اين ميان کساني هم هستند که خطر بروز اين بيماري بيشتر تهديدشان مي کند.
دکتر ابراهيمي درياني در اين باره مي گويد: کساني که چاق هستند يا ديابت دارند يا دچار مشکل افزايش چربي هاي خون و بخصوص بالا بودن ميزان تري گليسيريد هستند، بيشتر از ديگران در معرض اين مشکل قرار خواهند داشت و خطر کبد چرب آنها را بيشتر تهديد مي کند.
البته به گفته اين فوق تخصص گوارش، امروزه ثابت شده چاقي شکمي بيشتر از چاقي يکدست مي تواند احتمال بروز اين بيماري را افزايش دهد. به عبارتي، افرادي که در ناحيه شکم دچار مشکل چاقي هستند، بيشتر در معرض خطر کبد چرب قرار دارند. به همين دليل هم اندازه گيري دور شکم و باسن اهميت ويژه اي دارد؛ زيرا هرچه اين اندازه بيشتر باشد، به همان نسبت خطر کبد چرب هم وجود دارد.
متاسفانه آن طور که مطالعات و نتايج تحقيقات نشان مي دهد، 28 درصد نوجوانان ما چاق هستند و اضافه وزن دارند که همين مساله مي تواند هشدار و نشانه اي باشد براي افزايش بيماران مبتلا به کبد چرب در آيندهاي نه چندان دور. دکتر ابراهيمي درياني با اشاره به اين مطلب توضيح ميدهد: کبد چرب اغلب بدون علامت بروز ميکند و به همين دليل معمولا زماني که براي مشکل ديگري آزمايش خون ميدهيم، ممکن است متوجه بالا بودن آنزيمهاي کبدي شويم.
در اين مواقع معمولاً افراد نگران بيماري هپاتيت مي شوند اما پس از سونوگرافي و انجام آزمايش مشخص مي شود بيماري آنها کبد چرب است. بنابراين کبد چرب، بيماري بدون علامتي است که به کمک سونوگرافي و انجام آزمايش هاي خوني تشخيص داده مي شود.
ورزش و کاهش وزن را فراموش نکنيد
زماني که مشخص شد فردي دچار کبد چرب شده است، مسلما بايد به فکر درمان و برطرف کردن مشکل بود. دکتر ابراهيمي درياني با بيان اين که براي درمان کبد چرب دو راه اصلي وجود دارد، توضيح مي دهد: کاهش وزن و ورزش کردن، دو شيوه درماني است که براي بيماران مبتلا به کبد چرب استفاده مي شود. به همين دليل هميشه توصيه مي شود حداقل 20 دقيقه در روز ورزش کنيد، به طوري که نفس هاي تان تندتر از حالت عادي شود. به اين معني که پياده روي معمولي و آرام براي رسيدن به اين هدف کافي نيست.
علاوه بر اين، والدين هم بايد سعي کنند از همان دوران کودکي و نوجواني بچه ها را به مصرف غذاهاي پرچرب، فست فودها، چيپس، پفک، نوشابه هاي گازدار و موادي از اين دست علاقه مند نسازند. از طرفي هم برخي پدر و مادرها تصور مي کنند هرچه فرزندشان تپل تر و چاق تر باشد، بهتر و دوست داشتني تر است. در حالي که هرچه بچه ها چاق تر و بخصوص دچار چاقي هاي شکمي باشند، خطر ابتلا به کبد چرب هم بيشتر مي شود و به همين دليل خانواده ها بايد مراقب اين موضوع باشند.
بنابراين تغيير سبک زندگي و برطرف کردن علت زمينه اي بروز بيماري مي تواند در درمان آن موثر باشد. علاوه بر اين، مصرف خودسرانه داروها با هدف بهبود بيماري نيز به هيچ عنوان تائيد نمي شود و به گفته پزشکان براي درمان حتما بايد طبق نظر پزشک معالج رفتار کرد. دکتر ابراهيمي درياني در نهايت توصيه ميکند افراد هميشه به فکر حفظ وزن ايده آل باشند و از پرخوري و بخصوص مصرف چربي ها و شيريني ها به مقدار زياد اجتناب کنند.
موضوعات مرتبط: مطالب پزشکی
.: Weblog Themes By Pichak :.





