ســــــــــــــــــــــــــــــــــــــــــــــــــــلامی
به گــــــــــــرمی نـــــــــــــفسهاتون..
محسن
فوق لیسانس مدیکال مایکولوژی
و ســـــــــــــاکن شهر تهـــــــــــــــــران
هـــــــــــــــــــــــــــــــــــــــــــــستم.
امیــــــــــــــــــــــــــــــــــــدوارم که
لحظـــــــــــــــــات خـــــــــوب و خوشی
را در وبـــــــلاگم سپـــــــــــــــری نمایید.
.
.
1388 دانشگاه علوم پزشکی قم - کارشناسی
1393 دانشگاه علوم پزشکی اصفهان - کارشناسی ارشد
........(_\.........
.../_)...) \........
../ (....(__)......
.(__)...oooO....
Oooo..............
.
گفتم غم تو دارم گفتا غمت سر آید گفتم که ماه من شو گفتا اگر برآید
گفتم ز مهرورزان رسم وفا بیاموز گفتا ز خوب رویان این کار کمتر آید
گفتم که بر خیالت راه نظر ببندم گفتا که شبرو است او، از راه دیگر آید
گفتم که بوی زلفت گمراه عالمم کرد گفتا اگر بدانی هم اوت رهبر آید
گفتم خوشا هوایی کز باد صبح خیزد گفتا خنک نسیمی کز کوی دلبر آید
گفتم که نوش لعلت ما را به آرزو کشت گفتا تو بندگی کن کو بنده پرور آید
گفتم دل رحیمت کی عزم صلح دارد گفتا مگوی با کس تا وقت آن درآید
گفتم زمان عشرت دیدی که چون سر آمد گفتا خموش حافظ کاین غصه هم سر آید
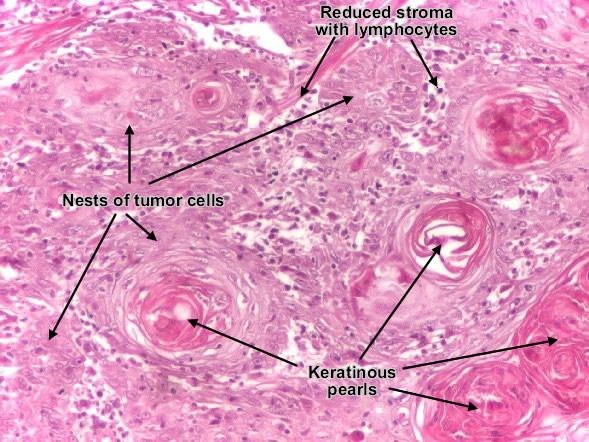
سرطان استخوان می تواند از هر استخوانی در بدن شروع شود اما بیشتر روی لگن یا استخوان های طولانی در بازوها و پاها تأثیر می گذارد. سرطان استخوان بسیار نادر است و کمتر از ۱ درصد از کل سرطانها را تشکیل می دهد. در حقیقت، تومورهای استخوانی غیر سرطانی بسیار شایع تر از سرطان هستند. اصطلاح “سرطان استخوان” شامل سرطان هایی نیست که از جای دیگر بدن شروع می شوند و به استخوان گسترش می یابند.
برخی از انواع سرطان استخوان در درجه اول در کودکان رخ می دهد؛ در حالی که برخی دیگر بیشتر در بزرگسالان ایجاد می شود. درمان با جراحی شایع ترین گزینه درمانی است اما شیمی درمانی و پرتو درمانی نیز ممکن است مورد استفاده قرار گیرند. تصمیم به استفاده از جراحی، شیمی درمانی یا پرتودرمانی براساس نوع سرطان استخوان گرفته می شود
موضوعات مرتبط: پاتولوژي
ادامه مطلب
نمونه برداری از بافت ریه توسط سوزن
درصورتی که فردی مبتلا به بیماری های ریوی شده باشد، در ابتدای مراجعه به پزشک، پزشک برای وی سونوگرافی یا سی تی اسکن تجویز میکند. در حالتی که در ریه بیمار موارد غیر عادی دیده بشود پزشک نیاز دارد تا نمونه ای از بافت سلولی ریه را مورد بررسی قرار بدهد. به برداشتن بافت سلولی از ریه و یا قسمتهای دیگر بدن، بیوپسی می گویند. در این روش، پزشک نمونه کوچکی از سلول ها را از ریه شما خارج می کند و برای بررسی علائم بیماری آن را در زیر میکروسکوپ بررسی می کند. همچنین ممکن است به منظور کشف علت وجود مایع در ریه یا تشخیص سرطان، از بیوپسی ریه استفاده شود. درصورت نرمال بودن نتایج، نمونه برداشته شده از بافت ریه هیچگونه نشانه ای از عفونت، سرطان یا التهاب را ندارد و طبیعی است. در صورتی که نمونه برداشته شده غیر نرمال باشد، در بافت ریه عفونت، التهاب یا نشانه ای از بیماری ها یا سرطان دیده می شود که در این حالت با توجه به نتیجه های بیوپسی راه حل هایی برای درمان در نظر گرفته می شود
دلایل انجام بیوپسی ریه
دلایل متعددی برای بیوپسی ریه وجود دارد:
- برای ارزیابی یک گره یا توده ای که در مطالعه تصویربرداری قفسه سینه دیده می شود و ببینید آیا آن خوش خیم یا بدخیم است (سرطانی).
- برای پیگیری نتایج غیر طبیعی در غربالگری سرطان CT CT.
- برای تشخیص عفونت ریه عفونت های ریه می تواند باکتری (مانند سل)، ویروسی یا قارچی (مانند آسپرژیلوز یا کوکیدیدیمیکوز) باشد.
- برای تشخیص بیماری ریه مانند سارکوئیدوز، فیبروز ریوی، گرانولوماتوز وگنر یا بیماری ریفویوی ریه.
- انجام آزمایش های ژنتیکی (پروفایل مولکولی) بر روی سرطان ریه.
- برای تعیین نوع سرطان ریه.
- برای کمک به تعیین مرحله سرطان شناخته شده ریه.
نحوه انجام بیوپسی سوزنی ریه
آسپیراسیون سوزنی نوعی بیوپسی است که شامل یک سوزن نازک می باشد که در محل قرار می گیرد و از طریق آن می توان نمونه هایی از سلول را برداشت. پزشک ممکن است قبل از بیوپسی از بیحس کننده موضعی استفاده کند تا به بیحسی پوست کمک کند.
آمادگی پیش از انجام بیوپسی ریه
پیش از انجام این تست موارد زیر را حتماً به پزشک اطلاع دهید:
- استفاده از هر نوع دارویی
- حساسیت به هر نوع دارویی مثل داروهای بیحسی
- مشکلات خونریزی دهنده و یا استفاده از داروهای رقیق کننده ی خون مثل آسپرین، کلوپیدوگرول و یا وارفارین
- بارداری
مراقبت های بعد از بیوپسی ریه
کاری که شما باید بعد از بیوپسی انجام دهید بستگی به این دارد که چه نوع بیوپسی انجام داده باشید. در بعضی از مراحل معمولاً از شما خواسته میشود حداقل ۴ تا ۶ ساعت در رختخواب استراحت کنید. در این مدت شما تحت نظارت قرار خواهید گرفت تا این اطمینان حاصل شود که حال شما رو به بهبودی است. در صورتی که بیوپسی تحت عمل جراحی انجام شود شما می توانید همان روز از بیمارستان به خانه برگشته و در خانه استراحت کنید و اگر بیوپسی تحت بیهوشی عمومی انجام شود ممکن است لازم باشد که یک شب در بیمارستان بمانید. بیمار پس از انجام بیوپسی ممکن است مجبور به استراحت و جلوگیری از فعالیت شدید باشد. در این مورد باید با پزشک خود مشورت کنید.
هزینه نمونه برداری از ریه
در یک مرکز برای اینکه هزینه این آزمایش را برای شما محاسبه کنند، به فاکتورهای زیر توجه خواهند کرد:
- هزینه تجهیزات مورد استفاده.
- تعداد دفعاتی که این آزمایش تکرار شود. به یاد داشته باشید که گاهی به دلایلی مانند تشخیص ناقص یا موارد مشکوک به سرطان، پزشک درخواست تجدید آزمایش را خواهد داد.
- تستها و آزمایشهای جانبی
- هزینه خدمات پاراکلینیکی
- هزینه عکسبرداری و چاپ نتایج
- البته این هزینه ها برای هر فرد در مقایسه با سایر افراد متفاوت است و بستگی به این مورد دارد که تجویز پزشک شامل چند مورد از موارد بالا باشد.
مدت زمان جواب بیوپسی ریه
نمونه بیوپسی ریه به آزمایشگاه ارسال می شود و شما طی یک هفته نتیجه مربوط به خود را دریافت خواهید کرد.
عوارض بیوپسی ریه
این عمل نیز مانند باقی عمل های جراحی یا نمونه برداری عوارضی را به دنبال دارد. عوارض بعد از آن عموماً بسیار نادر هستند و کم رخ می دهند. برخی از این عوارض عبارتند از:
- خطر ابتلا به پنومونی
- خونریزی
- عفونت در زخم
- لخته شدن خون در محل انجام بیوپسی
- درد در قفسه سینه
- سرفه همراه با خون
- احساس تنگی نفس
- قرمز شدن یا متورم شدن در محل زخم
- خارج شدن خون یا مایعاتی مانند خونابه از محل زخم
موضوعات مرتبط: پاتولوژي
عوامل خطر سازسرطان رحم چیست؟ به چه دلیل ایجاد میشود؟
مطالعات متعدد نشان داده اند که سرطان دهانه ی رحم وضایعات پیش سرطانی آن مشخصات یک بیماری مقاربتی رادارد . نادر بودن این بیماری در راهبه ها وشیوع آن در زنان روسپی نشان دهنده ی این است که فعالیت جنسی ، سن اولین مقاربت وتعداد شرکای جنسی نقش مهمی در ایجاد این بیماری دارند.
محققین نشان داده اند که شیوع سرطان دهانه ی رحم در خانمهایی با حاملگی متعدد ( بیش از ۱۰ حاملگی) وشرکای جنسی متعدد بیشتر از ۵ برابر است.
آیا عامل ویروسی یا باکتریایی خاصی در سرطان دهانه رحم شناخته شده است؟
بله، عامل ایجاد کننده سرطان دهانه ی رحم و ضایعات پیش سرطانی دهانه رحم ، ویروسی بنام ویروس پاپیلوم انسانی است که در اثر مقاربت جنسی منتقل می شود .
طی ۱۵الی۲۰ سال اخیر شواهد فراوانی برنقش ویروس پاپیلوم انسانی در ایجاد سرطان دهانه رحم وضایعات پیش سرطانی قبل از آن تاکید داشته است .
تا کنون بیش از ۶۰نوع از این ویروس شناخته شده است که حداقل ۲۰ نوع آن در دستگاه تناسلی وجود دارند ومطالعات متعددی همراهی این ویروس وسرطان دهانه رحم را نشان داده اند. این ویروس به طور کلی به ۳ گروه تقسیم بندی میشود:
۱- گروه با خطر کم که شامل انواع ۶،۱۱،۴۲،۴۳،۴۴ ویروس پاپیلوم انسانی است که در ایجاد زگیل تناسلی نقش دارند.
۲- گروه با خطر متوسط که شامل ویروسهای نوع ۳۱،۳۳،۵۱،۳۵،۵۲ پاپیلوم انسانی است.
۳- انواع خطر ناک شامل ۱۶،۱۸،۴۵،۴۶ است.
عمده خطرایجاد سرطان دهانه رحم متوجه الودگی با ویروس شماره ۱۶-۱۸ پاپیلوم انسانی است؛بطوریکه ثابت شده است خطر نسبی ایجاد سرطان با این دو ویروس ۱۱درصد وعفونت ناشی از سایر انواع معادل ۵/۳ درصد است.
عامل مستعد کننده غیر جنسی سرطان دهانه ی رحم کدامند؟
اعتیاد بیمار ویا همسر وی به سیگار ، احتمال سرطان دهانه رحم را بیشتر می کند. عامل دیگر رژیم وعادت غذایی است ؛ بطوریکه کمبود ویتامین َAوC وفولات باعث استعداد بیشتر ابتلا به سرطان دهانه رحم شده ودر نتیجه استفاده از رژیمهای غذایی حاوی این مواد پروتئینی باعث پیشگیریاز بروز سرطان دهانه رحم میشود.
سطح اجتماعی – اقتصادی پائین و عدم رعایت بهداشت نیز از عوامل مستعد کننده این نوع سرطان است .ارتباط استفاده از قرصهای پیشگیری از بارداری وبروز سرطان دهانه ی رحم ثابت نشده است؛ اگر چه مطالعات نشان داده اند که استفاده طولانی مدت از قرصهای پیشگیری از بارداری خطر ابتلا به سرطان دهانه ی رحم را ۳/۱ برابر نسبت به افرادی که از روشهای ممانعتی پیشگیری از بارداری استفاده می کنند، افزایش میدهد.
علایم سرطان دهانه ی رحم چیست ؟
شیوع سنی سرطان دهانه رحم در سنین ۴۵-۵۰ سالگی است . سرطان دهانه رحم در مراحل اولیه کاملا بدون علامت بوده وتنها با بررسی سلولهای ریزش کرده از دهانه ی رحم (تست پاپ اسمیر) قابل تشخیص است. در مراحل پیشرفته ی بیماری شایع ترین شکایت ، خونریزی غیر طبیعی واژینال است. این خونریزی ممکن است به صورت خونریزی بین دو عادت ماهیانه ، خون ریزی پس از نزدیکی و یا خونریزی پس از دوش وارژینال باشد. گاهی ترشحات بدبو ، رقیق وخونی نیز وجود دارد.
در مراحل پیشرفته ی بیماری فشار یا درد لگنی وجود دارد . انتشار تومور سرطانی به عروق لنفاتیک اطراف رشته های عصبی باعث درد میشود که به صورت درد سیاتیک است، همچنین در مراحل پیشرفته اختلال کار روده ، مثانه، وورم در پاها دیده می شود.
بیمار یابی سرطان دهانه رحم چگونه است؟
دهانه رحم بهترین عضو برای بررسی سلولی است . توصیه ی انجمن بین المللی سرطان بانوان برای بیماریابی سرطان دهانه رحم انجام تست پاپ اسمیر و معاینه لگنی به صورت سالیانه در همه خانم هایی است که از نظر جنسی فعال بوده و بالای ۱۸ سال سن دارند . بعد از سه بار آزمون پی در پی یا بیشتر تست پاپ اسمیر وطبیعی بودن آن ، با پزشک معالج میتوان فواصل انجام ازمایش را بیشتر کرد.
اگر تست پاپ اسمیر به صورت مرتب انجام نشود چه خطراتی بانوان راتهدید میکند ؟
خطر سرطان دهانه رحم در خانمهایی که به مدت سه سال یا بیشتر بیمار یابی نشده اند ، ۹/۳ بیشتر از کسانی است که به صورت سالیانه بیمار یابی میشوند وبرای کسانی که در مدت ۱۰ سال اخیر بیمار یابی نشده اند ، خطر ابتلا ۳/۱۲ برابر بیشتر است . اهمیت تست پاپ اسمیر تا بدانجا است که حتی طی دوران بارداری هم توصیه میشود ، بدون اینکه هیچگونه خطری برای ادامه بارداری داشته باشد .
در مورد انجام تست پاپ اسمیر بیماران چه نکاتی را باید در نظر بگیرند؟
۱) بهتر است تست پاپ اسمیر بعد از اتمام عادت انجام شود ودر خلال آن به هیچوجه انجام نشود.
۲) ۲۴ ساعت قبل از انجام تست پاپ اسمیر از دوش واژینال استفاده نشده باشد .
۳) یک هفته قبل از انجام تست از داروهای واژینال استفاده نشده باشد .
در ضمن چون حدود ۲۰ درصد از موارد تست پاپ اسمیر جواب منفی کاذب دارد ، یعنی با وجود این بیماری این آ زمایش نمی تواند این بیماری را تشخیص دهد ، در صورت شک به بیماری دهانه رحم، برای مثال وجود ضایعه غیر طبیعی روی دهانه رحم که به وسیله پزشک دیده شده و یا علائم بالینی به صورت خونریزی بعد از مقاربت ویا ابتلا به زگیل های تناسلی که به دلیل عفونت ناشی از انواع ویروس پاپیلوم انسانی ایجاد می شود ، بررسی دقیق تر با میکروسکوپ سه بعدی به نام کولپوسکوپ ضروری است.
روشهای قطعی تشخیص سرطان دهانه رحم چیست؟
اگر در تست پاپ اسمیر وبررسی سلولی ، تغییرات غیر طبیعی به وسیله آسیب شناسی دیده شود باید نمونه بافت دهانه رحم زیر میکروسکوپ سه بعدی (کولپوسکوپی) بررسی شود ؛ در صورتیکه در بررسی میکروسکوپی تمام نواحی در معرض خطر قابل رویت بود ، نمونه بافت از محل مشکوک تهیه شده ودرمان بر اساس شدت بیماری شروع می شود.
در مواردی که در بررسی با کولپوسکوپ تمام ناحیه در معرض حطر قابل رویت نباشد یا تشخیص بافتی با این روش مبهم باشد از تمام نواحی در معرض خطر نمونه گیری می شود که این روش در اتاق عمل انجام می شود .با این روش که هم تشخیصی است وهم درمانی ، میتوان سرطان دهانه رحم را در مراحل اولیه کشف کرد.درمان سرطان رحم در این مرحله بدون هیچگونه تاثیر در طول عمر انسان امکان پذیر است .
بدین ترتیب با انجام به موقع تست پاپ اسمیر و معاینه ماهیانه می توان از بروز سرطان دهانه رحم پیشگیری کرد.
موضوعات مرتبط: پاتولوژي
مقدمه وهدف
گرانولوم دهانی صورتی یک وضعیت بالینی و آسیب شناسی غیر شایع است. این بیماری با افزایش حجم بافتهای نرم دهان و ناحیه فک وصورت خصوصاً افزایش حجم لبها بطور عود کننده و ماندگار و با ویژگی اختصاصی التهاب گرانولوماتوز غیر کازئوز، در غیاب بیماریهای سیستمیک قابل تشخیص مثل کرون یا سارکوئیدوز مشخص می شود. اتیولوژی دقیق این بیماری نامشخص است، بنابراین درمان دقیق و پیش آگهی طولانی مدت آن نامشخص باقی مانده است.
تعریف
گرانولوم دهانی صورتی برای توصیف التهاب گرانولوماتوز غیر کازئوز ناحیه دهان وصورت بصورت تورم های عود کننده لبی ماندگار در غیاب هر گونه بیماری سیستمیک تشخیص داده شده بکار می رود این ضایعه می تواند همراه باتظاهراتی همچون زخم های دهانی، افزایش حجم لثه و نمای قلوه سنگی شدن مخاط گونه همراه باشد.
از طرفی تشکیل گرانولوما منجربه بسته شدن عروق لنفاوی و ایجاد لنف ادم و انباشت مایع میان بافتی و در نتیجه سبب تورم لبها و نواحی دیگر صورت می شود (lymphedema) . گرانولوم دهانی صورتی وضعیتهایی را که قبلاً تحت عنوان سندرم ملکرسون -روزنتال و گرانولوم لبی میشر نامیده می شدند نیز شامل می گردد. گرانولوم دهانی صورتی پدیده ای غیر شایع است اما تشخیص موارد جدید آن امروزه در حال افزایش می باشد. اخیراً بحث هایی بر سر اینکه آیا گرانولوم دهانی صورتی یک تظاهر کلینیکی مجزا است یا یک تظاهر بالینی بیماریهای گرانولوماتوز خاصی همچون بیماری کرون یا سارکوئیدوز وجود دارد . همچنین اختلالات دیگری همچون عفونت های قارچی عمقی ،سل ، انژیوادمای الرژیک، جذام، گرانولوم وگنر و ... نیز وجود دارند که علائم بالینی مشابهی دارند و در تشخیص های افتراقی در مورد آنها بحث خواهد شد.
تظاهرات بالینی
تظاهرات بالینی گرانولوم دهانی صورتی بسیار متغیر است و شایعترین محل درگیری لبها می باشد.
نمای متداول ضایعه به صورت تورمهای عودکننده لب است که می تواند ماندگار گردد.این تورم در لمس غیر حساس است و در ابتدا نرم و غیر گوده گذار بوده و سپس قوام لاستیکی و سفت پیدا می کند. تظاهرات دیگر دهانی شامل: زخمهای دهانی، تورم های زیر مخاطی، آویخته های مخاطی، زبان شیاردار (Lingua plica) ، شقاق گوشه لب، افزایش حجم لثه، تورم و یا قرمزی صورت ، فلج عصب صورتی و لنفادنوپاتی های گردنی می باشد.که به توصیف دقیق هریک می پردازیم:
افزایش حجم لب (تورم لبی)
افزایش حجم لب می تواند تنها لب بالا یا پایین و یا هر دو را مبتلا نماید . تورم اغلب ماندگار است ولی می تواند عودکننده نیز باشد و در هر دوره، هفته ها تا ماه ها باقی بماند. تورم باعث افزایش حجم در لب وایجاد شقاق بر روی آن میگردد (التهاب میانی لب ) و در گوشه دهان نیز باعث شقاق می شود. تورم لب گوده گذار نیست و در لمس غیر حساس است و می تواند از نرم تا لاستیکی متغییر باشد (بر حسب اینکه چقدر ماندگار باشد). مخاط لب ممکن است قرمز و نمای گرانولر یا دانه دانه شدن پیدا کند.
زخم های دهانی
سه شکل اصلی زخم ها ممکن است در گرانولوم دهانی صورتی دیده شود و شایعترین خصوصیت آنها مزمن بودن است. اکثراً زخم ها بصورت کشیده و خطی درعمق وستیبول لب یا گونه و دارای لبه های برجسته وحتی تشکیل توده هائی در اطراف زخم می باشند و اغلب حاشیه قرمزی هم دارند.
دومین نوع زخم که کمتر شایع هستند ، شبیه آفت دارای حدود مشخص و قرینه و سطحی هستند و در روی هر قسمت از مخاط دهان می توانند پدیدار شوند.
شکل دیگری از زخم ها که در گرانولوم دهانی صورتی مطرح می شود و به واقع هم زخم هستند ولی با توصیف پوستول روی لثه ناحیه جلو، مخاط وستیبول لبی یا کام نرم مطرح می شوند همان نمای پیواستوماتیت وژتان را به خود می گیرند واز نظر بالینی هیچ چرکی داخل آنها نیست و به واقع به خاطر مشاهده میکروسکوپی لکوسیتها در داخل اپی تلیوم توصیف پوستول برای آنها به کار می رود وگرنه از نظر بالینی مصداق پیدا نمی کند.
تورم های مخاطی
مخاط گونه و لب می توانند متورم شوند و چینهایی با نمای قلوه سنگی((cobble stone ایجاد کنند که اغلب نواحی خلفی مخاط گونه را مبتلا می نمایند.
آویخته های مخاطی Tags Mucosal
این آویخته ها که به واقع توده های مخاطی بدون درد اغلب در عمق وستیبول لب یا گونه یا ناحیه رترومولر ودر اطراف زخم مزمن ایجاد می شوند ، به رنگ صورتی یا قرمز رنگ می باشند.
افزایش حجم لثه
افزایش حجم لثه آزاد یا چسبنده می تواند با الگوی موضعی یا منتشر ایجاد شود. گاهی زودتر از علائم صورتی یا مخاطی ایجاد می شود. لثه اغلب نمای گرانولر دارد و رنگ آن متنوع از صورتی طبیعی تا قرمزمی باشدو بندرت با زخم همراه است.
شیار یا شکاف زبان
سطح پشتی زبان ممکن است شیار دار شود.
فلج عصب صورتی
فلج عصب حرکتی صورت ممکن است بندرت در گرانولوم دهانی صورتی ایجاد شود. فلج بطور مشابه در اثر تشکیل گرانولوم در تنه رشته عصبی می تواند ایجاد شود. فلج عصب صورتی به همراه زبان شیاردار و تورم لب نشان دهنده سندرم ملکرسون-روزنتال (MRS) می باشد.
تورم وقرمزی صورت
تورم عودکننده در ناحیه صورت به خصوص در نواحی چانه، گونه ها، ناحیه دور چشم و پلکها ممکن است مشاهده گردد و در موارد نادر ممکن است همراه با هایپرتروفی لب نباشد. این تورم ها گوده گذار نیستند و اغلب قوام نرم دارند و پوست سطح آن می تواند اریتماتوز باشد.
لنفادنوپاتی گردنی
بیماران با گرانولوم دهانی صورتی شدید ممکن است لنفادنوپاتی گردنی داشته باشند که می تواند موضعی یا منتشر ، حساس(tender) یا غیر حساس بوده ودارای اندازه های متفاوتی باشد و معمولاً قوام لاستیکی دارد.
اپیدمیولوژی
تورم مزمن ماندگار لب یا لبها به تنهایی یا همراه با تورم صورت ویا با افزایش حجم مخاط دهان و لثه بدون شواهدی از ابتلا سایر اعضاء بدن از 90 سال قبل تحت عنوان گرانولوم دهانی صورتی شناخته شده است. که گاها مدتها بعد ابتلا سایر اعضاء هم پیدا شده که تشخیص کرون ،سارکوئیدوز و یا ... را به دنبال داشته است . اخیرا شیوع ابتلا دستگاه گوارش در مناطق غیر اندمیک مانند اروپای جنوبی و آسیا و کشورهای در حال توسعه، در حال افزایش است و این امکان وجود دارد که شیوع گرانولوم دهانی صورتی که تمایل اندکی برای بروز در زنان دارد به عنوان تظاهر اولیه آنها خصوصاً در بچه ها و بالغین جوان افزایش یابد.
اتیولوژی و پاتوژنز
علت دقیق گرانولوم دهانی صورتی ناشناخته است. علت گرانولوم دهانی صورتی از همان ابتدا مورد بحث بوده و محققین علل مختلفی را بیان نموده اند. 5 عامل را می توان به عنوان اتیولوژی گرانولوم دهانی صورتی مطرح نمود:
1- استعداد ژنتیکی
2- آلرژی غذایی
3- آلرژی به مواد دندانی
4- عفونت
5- ایمونولوژیک
ژنتیک
با مرور مقالات، اطلاعات و داده های کافی اثبات کننده نقش ژنتیک در گرانولوم دهانی صورتی وجود ندارد. در یک مطالعه ژنتیک فقط در 23% موارد نقش داشته و در مطالعه دیگر 6 مورد از 42 مورد بوده است. همچنین در مطالعه ای گزارش شده که 10% از جمعیت نرمال نیز می تواند گرانولوم دهانی صورتی داشته باشد که نقش ژنتیک را کم رنگ می کند. همراهی گرانولوم دهانی صورتی با HLA نیز مطالعه شده است و نتوانسته رابطه محکمی بین HLA و پاتوژنز گرانولوم دهانی صورتی پیدا کندولی در یک مطالعه رابطه معنی داری را بین HLA و گرانولوم دهانی صورتی گزارش کرده اند که در آن HLA با الل های A3 44% با B 56% و با DR 44% افراد مبتلا به گرانولوم دهانی صورتی در مقایسه با افراد نرمال بوده است.
آلرژی غذایی
مواد و افزودنیهای غذایی متعددی می توانند باعث گرانولوم دهانی صورتی شوند، همچنین محرکهای آنتی ژنتیکی که باعث افزایش حساسیت تاخیری می شوند در بیش از 60% بیماران مبتلا به گرانولوم دهانی صورتی نشان داده شده اند. در مطالعات مختلف نشان داد که در9 مورد مواد غذایی مختلفی در رژیم غذایی روزانه مانند شکلاتها، Carmosin ، تخم مرغ، بادام زمینی، دارچین، خمیردندانها، منوسدیم گلوتامات، الفالاکتوبرسین، بنزوئیک اسید ، کوکا شروع کننده بروز تظاهرات در بیماران گرانولوم دهانی صورتی بوده است.
آلرژی به مواد دندانی
سه مطالعه مجزا در مورد آلرژی به مواد دندانی گزارش شده که یک مورد در رابطه با کبالت داخل دهانی بود. دو مورد دیگر مربوط به ترمیم آمالگام بود که یک مورد آن در خانم 61 ساله با تورم یکطرفه بافت نرم نسبت به ترمیم امالگام که پچ تست بیمار نسبت به جیوه مثبت بود و بعد از تعویض امالگام تورم بطور کامل بهبود یافت. در بیوپسی از تورم ها درهر سه بیمار ، گرانولومای غیر کازئوز مشاهده شد و تست پوستی دو مورد آخر نسبت به پچ تست جیوه (ماده امالگام) مثبت بود و پس از تعویض ماده ترمیمی امالگام التهاب ها و تورم فروکش کرده بود.
موضوعات مرتبط: پاتولوژي
ادامه مطلب
پاتولوژي در اصل به معناي آسيب شناسي است و به
مطالعه و شناسايي اختلالات عملي و تغييرات ساختاري بافت ها ميپردازد
.بهطور کلي آسيب شناسي عبارت از مطالعه بيماريهاست و به عنوان شاخه اي
از علم پزشکي به بررسي علل پيدايش بيماريها و عوارض ناشي از آنها
ميپردازد. بديهي است در هنگام بروز يک بيماري، تغييراتي در بافتهاي
مختلف بدن ايجاد ميشود که در واقع مطالعه همين تغييرات مبنا و اساس
پاتولوژي را تشکيل ميدهد. لذا پاتولوژي علمي است که راجع به تغييرات
مختلف بدن در هنگام بيماري بحث و گفتگو مينمايد. به چگونگي اين
تغييرات پاتوژنزيز (pathogenesis) ميگويند که به دو گروه تشريحي و
باليني تقسيم ميشود.
پاتولوژي 4 جنبه مهم از يک بيماري را بررسي ميکند که عبارت است از:
و 4)اهميت باليني1)اتيولوژي (علت شناسي)،2)پاتوژنز(مکانيسم ايجاد)،3)مرفولوژي (ريخت شناسي) و
رشتههاي پاتولوژي
1)
پاتولوژي تشريحي(Anatomical) : عبارت است از مطالعه تغييرات ساختماني
اعم از ميکروسکوپي و ماکروسکوپي و ضايعات وارده به سلول هاي بدن که شامل:
الف) اتوپسي (نمونه برداري از بافت مرده) ،
ج) سيتوپاتولوژي (سلول شناسي).
روش تکنيکي آسيب شناسي (هيستوتکنيک )
تمام
مراحل کاري از ابتداي پذيرش نمونه درآزمايشگاه پاتولوژي تا آماده سازي لام
و بررسي آن در زير ميکروسکوپ به عنوان روش هاي تکنيکي آسيب شناسي در نظر
گرفته ميشود که شامل هفت مرحله جداگانه است:
2) نمونه برداري يا پاس دادن،
4) آبگيري و آغشتگي،
4) قالبگيري،
6) رنگآميزي و
بديهي
است دقت در هر يک از اين مراحل همراه با سرعت در کار لازمه تهيه يک برش
ميکروسکوپي مناسب و لام خوب براي تشخيص دقيق است به طوري که اشکال درهر يک
از روش هاي مختلف به کار گرفته شده ميتواند سبب کاهش دقت تشخيص بيماري و
به دنبال آن ايجاد اشکال در روند درمان بيمار شود.
در ادامه توضيح مختصري درباره هريک از اين مراحل پرداخته ميشود: ب) بيوپسي (نمونه برداري از بافت زنده) 2)
پاتولوژي باليني( (clinical که علايم بيماري را در خون، ادرار، مايع
نخاعي، خلط، ترشحات واژن در بخش هاي مختلف ميکروب شناسي، بيوشيمي،سرم
شناسي و... بررسي مينمايد.1) فيکساسيون،5) برش با ميکروتوم،7) مونتاژ لام و لامل .
1) فيکساسيون(fixation)
اين مرحله صرفا"جهت حفظ ساختمان فيزيکي بافت و براي
جلوگيري از اتوليز (Autolysis) آن انجام ميشود. نمونه جراحي شده بايد
بلافاصله درون ماده فيکساتيو قرار بگيرد. براي اين کار بايد نوع بافت،
درجه حرارت دوران پروسه، زمان فيکساسيون و PH محلول هاي بهکار برده شده
را در نظر داشت. براي مثال مايع پايدارکننده يا فيکساتيو، بايد سلول زنده
را هر چه سريعتر کشته و به سرعت در بافت نفوذ نمايد و در صورت امکان
ساختمان طبيعي سلول و بافت را تغيير ندهد و همچنين بعضي از مواد نيمه
مايع و کلوئيدي را با عمل فيکساسيون تبديل به مواد نيمه جامد (gel)
کند. در مجموع ماده فيکساتيو را بايد طوري انتخاب کرد که در بافت و
همچنين در رنگآميزي آن خللي ايجاد نکند. براي انجام اين کار فيکساتيوهاي
مختلفي وجود دارد ولي فرمالين 10% معمول ترين فيکساتيو به کار گرفته شده
است. زمان ماندن نمونه در فرمالين (فرم آلدئيد) بستگي به حجم و نوع نمونه
دارد بهطوريکه هر 4 ساعت 7/2 ميلي متر فرمالين داخل بافت نفوذ ميکند
ولي معمولا" نمونهها را 24 ساعت در فرمالين قرار ميدهند. البته لازم به
ذکر است نمونههايي مانند استخوان، دندان و به طور کلي بافت هايي که داراي
رسوبات آهکي باشد بايدپيش از فيکساسيون، دکلسيفيه شود تا بتوان آن را براي
مراحل بعدي آماده کرد.
2) دکلسيفيکاسيون به معني آزادکردن مواد معدني (کلسيم) از بافت استخواني و شامل مراحل زير است:
الف) تهيه نسوج ، ب) فيکساسيون، ج) دکلسيفيکاسيون، د) خنثي کردن و ه) شستشو با آب.
محلول دکلسيفيکاسيون بايد داراي خصوصيات زير باشد:
الف)کلسيم را به طور کلي از بافت آزاد کند،
ب) به بافت اصلي آسيبي وارد نکند و
ج)در رنگآميزي اختلال ايجاد نکند.
موضوعات مرتبط: پاتولوژي
ادامه مطلب
.: Weblog Themes By Pichak :.