ســــــــــــــــــــــــــــــــــــــــــــــــــــلامی
به گــــــــــــرمی نـــــــــــــفسهاتون..
محسن
فوق لیسانس مدیکال مایکولوژی
و ســـــــــــــاکن شهر تهـــــــــــــــــران
هـــــــــــــــــــــــــــــــــــــــــــــستم.
امیــــــــــــــــــــــــــــــــــــدوارم که
لحظـــــــــــــــــات خـــــــــوب و خوشی
را در وبـــــــلاگم سپـــــــــــــــری نمایید.
.
.
1388 دانشگاه علوم پزشکی قم - کارشناسی
1393 دانشگاه علوم پزشکی اصفهان - کارشناسی ارشد
........(_\.........
.../_)...) \........
../ (....(__)......
.(__)...oooO....
Oooo..............
.
گفتم غم تو دارم گفتا غمت سر آید گفتم که ماه من شو گفتا اگر برآید
گفتم ز مهرورزان رسم وفا بیاموز گفتا ز خوب رویان این کار کمتر آید
گفتم که بر خیالت راه نظر ببندم گفتا که شبرو است او، از راه دیگر آید
گفتم که بوی زلفت گمراه عالمم کرد گفتا اگر بدانی هم اوت رهبر آید
گفتم خوشا هوایی کز باد صبح خیزد گفتا خنک نسیمی کز کوی دلبر آید
گفتم که نوش لعلت ما را به آرزو کشت گفتا تو بندگی کن کو بنده پرور آید
گفتم دل رحیمت کی عزم صلح دارد گفتا مگوی با کس تا وقت آن درآید
گفتم زمان عشرت دیدی که چون سر آمد گفتا خموش حافظ کاین غصه هم سر آید
این انگل تمام گروههای گوناگون اجتماعی و اقتصادی را گرفتار میکند. در یک خانواده، همه افراد به ویژه کودکان درگیر آن می شوند. زندگی دستهجمعی و شلوغ باعث مستعد شدن افراد نسبت به این بیماری میشود.
● نشانههای کرمک:
بهترین نشانه، خارش شبانه مقعد و بیخوابی است که در اثر مهاجرت کرم ماده بارور از سوراخ نشیمنگاه به بیرون آشکار میشود. در نتیجه بیرون آمدن کرم و جنب و جوش آن در ناحیه نشیمنگاه، تحریک و خارش پدید میآید.خارش معمولی خیلی شدید بوده و هنگام شب بیشتر میشود.
خارش شبانه باعث بیخوابی کودک شده، در اثر آن پیامدهای عصبی مانند خستگی، دندان قروچه شبانه، بیقراری و عصبانیت روزانه روی میدهد. در دختر بچهها گاهی کرم به ناحیه شرمگاهی هم مهاجرت کرده و باعث خارش شدیدآن ناحیه میشود.
● افراد در معرض خطر برا ی بیماری کرمک :
آلودگی به انگل معمولاً در بین افراد خانواده های پر جمعیت ، مراکز شبانه روزی ، محل نگهداری اطفال ، آسایشگاههای بیماران روانی بسیار شایع بوده است که سرایت عفونت معمولاً از راه مقعد به دهان در اثر خاراندن مقعد و یا از طریق وسایل آلوده و لباسهای آلوده و فضای اتاق ها و توالتها می باشد .
· کرمک در هر سنی از نوزادی گرفته تا پیری ممکن است دیده شود ولی در سنین پیش دبستانی و دبستانی شایعتر است.
· کرمک شایعترین عفونت انگلی انسان بوده و گسترش جغرافیایی آن بسیار وسیع است . در کل، عفونت در نواحی معتدل و سرد شایعتر است.
· کرمک تقریبا در تمامینواحی ایران گسترش دارد
راه سرایت
عفونت معمولاً در دو مرحله رخ می هد :
تخم انگل ابتدا از اطراف مقعد به لباسها و رختخواب و اسباب بازیها منتقل می شود ، تخم های منتقل شده اغلب از طریق دستها وارد دهان دیگر بچه ها شده و بلعیده می شوند .
تخم انگل همچنین می تواند در هوا پراکنده شده و توسط دیگر افراد خورده شود . همچنین بچه ها ممکن است با انتقال تخم ها از اطراف مقعد به دهانشان مجدداً خود را آلوده کنند .
کرم ها در انتهای روده بالغ می شوند . کرم ماده در شب بطرف مقعد حرکت می کند و در چین های پوستی اطراف مقعد تخم گذاری می کند . تخم ها در یک ماده ژلاتینی و چسبناک قرار دارند . این ماده و حرکات کرم مادر باعث خارش می شوند .
تخم ها می توانند در محیط بیرون بدن در درجه حرارت طبیعی اتاق بمدت ? هفته زندگی کنند . اگر چه تخم ها ممکن است به سرعت بازشده و کرم های جوان ممکن است به طرف روده باریک برگردند .
تخم کرم از طریق مدفوع افراد آلوده دفع شده و همراه غذا ، دستها ، آب ، میوه و سبزیجات آلوده از راه دهان وارد بدن انسان می شوند .
اگر کودک شما علائمی مانند خارش ناحیه مقعد مخصوصا در شب ، بیقراری و بی خوابی دارد باید به عفونت کرمک شک کنید در این صورت باید به پزشک مراجعه نمایید بهترین راه تشخیص عفونت کرمک چسباندن نوار چسب شفاف در ناحیه نشمین گاه و مشاهده تخم انگل در زیر میکروسکوپ و یا مشاهده کرم بالغ در مدفوع است .
به گزارش خبرنگار سایت پزشکان بدون مرز ، داروی انتخابی برای درمان مبندازول است دوز مبندازول ۱۰۰ میلی گرم است که باید ۲ هفته بعد تکرار شود. از آنجائیکه انتقال آلودگی بسیار آسان صورت میگیرد، لذا بهتر است تمامی اعضاء خانواده نیز درمان شوند.
● راه انتقال کرمک:
۱) در اثر خاراندن نشیمنگاه، تخم انگل در زیر ناخنها جمع شده، یا به انگشتان کودک میچسبد. اگر بچه انگشت خود را به دهان ببرد یا با آن خوراکی بخورد، تخم انگل وارد دستگاه گوارشی او شده و در آنجا تبدیل به کرم میشود. این عمل را خودآلودگی می نامند.
۲) کودک با دست آلوده، مواد خوراکی را آلوده ساخته، دیگران با مصرف آن، مبتلا به انگل میشوند.
۳) این انگل به وسیله آب و خوراک آلوده، رختخواب و ملحفه آلوده، لباس و ظرف آلوده، هوا و خاک آلوده هم سرایت میکند.
۴) تخم انگل بسیار ریز بوده، میتواند به صورت گرد و غبار در هوا پخش شده، خوراکیها را آلوده کند.
● تشخیص کرمک:
اثبات تشخیص آلودگی با کرمک یا پیدا کردن کرم می باشد . کرم ها سفید و نخی بوده و حرکت آنها با چشم غیرمسلح دیده میشود. تخم ها و کرم ها می توانند بوسیله گذاشتن نوار چسب در ناحیه مقعد هنگام صبح قبل ازاینکه کودکان از خواب بلند شوند برداشته شود .
نوار چسب را روی خودش تا کرده و به آزمایشگاه ببرید . تخم ها و کرم های روی چسب می توانند در زیر میکروسکوپ مشخص شوند .
انگل یا تخم آن را میتوان با آزمایش مستقیم مدفوع در زیر میکروسکوپ دید.
همچنین هنگامی که تعداد انگل زیاد باشد، کرمهای سفید ریز نخمانند را میتوان با چشم نیز در مدفوع دید. روش آزمایش دیگر با چسب سلوفان صورت میگیرد.
چسب را شب هنگام بر روی نشیمنگاه چسبانده، صبح روز بعد چسب را در زیر میکروسکوپ بررسی میکنند.
● مورفولوژی
کرم بالغ: کرمک به شکل یک نخ باریک کرم رنگ بوده، اندازه جنس ماده آن ۸ تا ۱۳ میلیمتر و طول ۳/۰ تا ۵/۰ میلیمتر قطر داشته، دم آن مخروطی و نوک تیز(سر سوزن) بوده و سوراخ تناسلی در یک سوم قدامیفوقانی بدن قراردارد.
کرم نر ۲ تا ۵ میلیمتر طول و ۱/۰ تا ۲/۰ میلیمتر قطر داشته و قسمت دمیآن برروی خود پیچیده و دارای یک اسپیکول است . انتهای قدامی(دهان) کرم دارای سه لب کوچک و دوباله کوتیکولی سری (Cephalic alae) است.
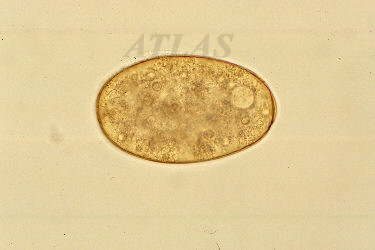
تخم: تخم کرمک بیضی شکل (سه بعدی) و معمولا نامتقارن و به ابعدد ۲۵×۵۵ میکرون بوده و معمولا درون آن لارو دیده میشود رحم کرم ماده بارور شده حدود ۱۱ تا ۱۵ هزار تخم دارد.
در حرارت اطاق (۱۰ تا ۲۰ درجه سانتیگراد) و رطوبت کم(۴/۰ تا ۳۰%)حدود ۱۰% تخمها برای مدت ۲ روز زنده میمانند و در هوای گرم(۳۶ تا ۳۷ درجه سانتیگراد) و رطوبت نسبی ۳۸ تا ۴۰% کمتر از ۱۰% تخمها برای مدت ۳ ساعت زنده میمانند.
نکته: نور خورشید و لامپهای UV باعث از بین رفتن لارو تخمهای کرمک میشوند ولی کلری که به آب استخرها اضافه میشود تاثیری برروی آنها ندارد.
● نحوه تشخیص کرم اکسیور یا کرمک
به منظور تشخیص کرمک یا اکسیورروش استفاده از نوار چسب بایستی برای به دست آوردن نمونه به کار رود. (P ۱ Enterobius Vermicularis P) کرمک به ندرت در مدفوع یافت می شود زیرا انگل ها به هنگام شب به شکاف مقعد مهاجرت می نمایند.
نمونه بایستی در آخرشب یا بلافاصله پس از بیدار شدن بیمار از خواب و صبح زود قبل از رفتن به حمام یا دفع مدفوع تهیه شود. کفل را در دوطرف از هم دور کرده و طرف چسبناک نوار را در ناحیه پیش مقعدی که پاک نشده می فشاریم.
قسمت چسبنده نوار به مقعد را روی لام محتوی یک قطره تولوئن برای بررسی میکروسکوپی تخم انگل قرار می دهیم. نمونه های مدفوع جمع آوری شده برای انگل های دیگر بایستی در ظرف تمیز یا کاغذ پاک جمع آوری شود و بعد به ظرف مقوائی تمیز و چرب انتقال داده شود.
نمونه بایستی حاوی ادرار، منیزیوم، باریم، آهن، روغن ها یا نمک های بیسموت نباشد زیرا این مواد خصوصیات مرفولوژیکی حقیقی نمونه را از نظر دور می دارند. در صورت امکان نمونه های دست نخورده مدفوع بایستی به آزمایشگاه برده یا در ماده محافظی نظیر پلی وینیل الکل بلافاصله پس از دفع مدفوع قرار داد.
تشخیص آزمایشگاهی بیماری های انگلی مستلزم تهیه نمونه های گرم و تازه خارج شده از بدن برای آزمایش است. عدم برداشت نمونه صحیح، در تغییر پاسخ آزمایشگاه بسیار مؤثر است.
● یش آگهی و درمان :
معمولاً نیاز به درمان نمی باشد انگل بسیار شایع بوده و بندرت باعث هر گونه صدمه ای می شود . اما ، بیشتر والدین از این موضوع ناراحت بوده و خواستار درمان کودک خود می باشند . احتمالا یک دوز واحد از داروی مبندازول یا پیرانتل موجب بهبود می شود .
همه افراد خانواده باید دارو را مصرف کنند زیرا آلودگی مجدد می تواند از سایر افراد خانواده ایجاد شود . ِکِرم ها یا پمادهای ضدخارش روزی دو تا سه بار در روز بر روی ناحیه اطراف مقعد خارش را کاهش می دهند .
علیرغم درمان داروئی عفونت مجدد بسیار شایع می باشد زیرا تخم های زنده در مدفوع تا یکهفته بعد از درمان وجود دارند . لباس ، رختخواب و اسباب بازیها باید مرتباً در ماشین لباسشویی شسته شده تا از هر گونه تخم انگل پاک شوند
● درمان کرمک:
به گزارش خبرنگار سایت پزشکان بدون مرز ، بهترین دارو و قرص «مبندازول» است که به صورت یک قرص داده میشود (از دو سال به بالا میزان دارو برای همه افراد یکسان است). دارو را ۱۵ روز دیگر باید تکرار کرد ، تا چنانچه تخم انگلی پس از این مدت تبدیل به کرم شده باشد نابود بشود.از داروهای دیگر میتوان به «پیرانتل پاموات»، «پیرونیسیوم پاموات» و «پیپیرازین» اشاره کرد.لازم به یادآوری است که درمان برای همه افراد خانواده چه نشانه بیماری داشته باشد و چه نداشته باشند باید انجام پذیرد.
● پیشگیری:
عمل کردن به موارد زیر به پیشگیری از مبتلا شدن به بیماریهای انگلی کمک زیادی خواهد کرد:
۱) شستشوی درست دستها با آب و صابون بویژه پس از رفتن به دستشویی و پیش از غذا خوردن ۲) کوتاه نگهداشتن ناخنها.
۳) جوشاندن آب آشامیدنی در جاهائیکه آب لولهکشی وجود ندارد.
۴) جوشاندن ظرفها و لباسها در خانوادهای که فرد مبتلا در آن وجود دارد، (برای از بین بردن تخم انگلها).
۵) جلوگیری از بازی کودکان با خاک آلوده و همچنین واداشتن آنها به شستن دستها با آب و صابون پس از هر بازی کردن .
۶) خودداری از خوردن آب آلوده و غذاهای مشکوک.
۷) نخوردن سبزی خام در مناطق آلوده.
۸) استفاده نکردن از کود انسانی در کشتزارهای سبزی، جالیزها، صیفیکاریها و باغهای میوه.
۹) خودداری از اجابت مزاج در بیرون از دستشویی .
۱۰) در صورت آلوده شدن، مراجعه به پزشک و دقت در درمان صحیح بیماران .
۱۱) درمان همزمان همه افراد خانوادهای که فردی از آنها مبتلا به انگل است .
۱۲) جوشاندن لباسهای زیر و ملحفههای رختخواب در روزهای درمان .
۱۳) شستشوی کامل سبزیجات و میوههای خام و ضدعفونی کردن آنها قبل از مصرف.
● در صورت ابتلای کودکتان به کرمک اقدامات زیر را انجام دهید :
۱- همیشه قبل از غذا خوردن دستهای کودک خود را بشویید.
۲- بعد از رفتن به دستشویی نیز دستهای کودک را با آب و صابون بشویید
۳- به طور منظم ناخنهای کودک خود را کوتاه کنید و اجازه ندهید ناخنهای خود را بجود
۴- هر روز لباس زیر کودک را تعویض کنید
۵- به کودک شلوار یا لباس زیر نخی بپوشانید طوری که تنگ باشد و نتواند با ناخنهایش مقعدش را بخاراند
۶- به جای حمام کردن در شب، صبحها کودک را حمام کنید. این کار از انتشار تخمهای کرمک که در طور شب تجمع پیدا کردهاند جلوگیری میکند
۷- در طول روز پنجرههای اتاق کودک را باز کنید چون انگل به نور خورشید حساس است
۸- بعد از درمان کودک، لباسهای زیر و شلوار و رختخوابش را نیز خوب بشویید و اتو کنید.
موضوعات مرتبط: پارازيتولوژي
دمودکس برویس و دمودکس فولیکولاروم
دمودکس برویس نوعی انگل میکروسکوپی است که در فولیکول موها زندگی می کند. دمودکس فولیکولاروم در فولیکول مو ها جای دارد و برخلاف برویس اغلب بر روی صورت، اطراف پلک و مژه ها یافت می شود.
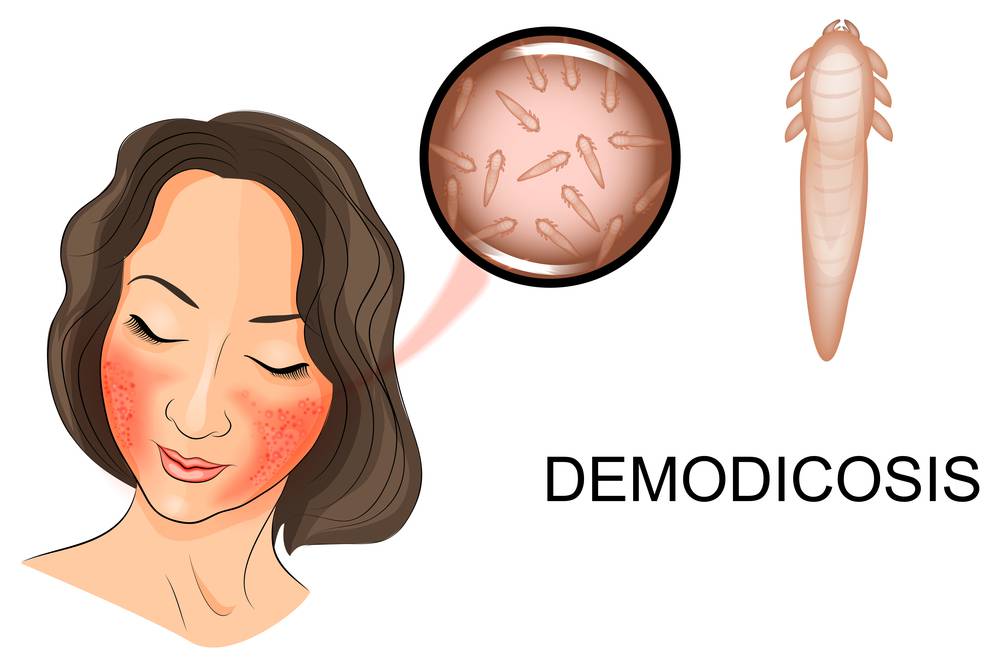
فولیکولاروم و برویس به ترتیب از سلول های پوستی و یک نوع چربی به نام سیبوم تغذیه می کنند. سیبوم در سلول های غدد چربی ساخته می شود. دمودکس فولیکولاروم با دیگر انواع انگل ها متفاوت است؛ زیرا می تواند تعداد سلول های پوستی موجود در فولیکول موها را افزایش داده و ظاهری فلس مانند به پوست دهد.
میانگین طول انگل دمودکس فولیکولاروم از ۰.۳ تا ۰.۴ میلی متر است، در حالی که دمودکس برویس نصف این اندازه و از ۰.۱۵ تا ۰.۲ میلی متر طول دارد.
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
مگس تسه*تسه در برخی منابع تزه*تزه و یا مگس تیک-تیک، مگس گزنده* و نیش*زن بزرگی است که ساکن بخش بزرگی از مرکز قاره آفریقا بین صحرا و کالاهاری است. این حشره ممکن است ناقل انگل تریپانوزوم بروسی (Trypanosoma brucei) که عامل بیماری خواب است باشد.
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
- کرمک ها یا کرم های روده بسیار کوچک هستند.که باعث خارش شدید اطراف مقعد میشود.گاهی اوقات بدن قادر به مقابله با هجوم های کوچک آن ها است اگر از درمان های خانگی استفاده کنید.با توجه با خاصیت بسیار مسری کرمک توصیه میشود هر چه سریع تر فرد با درمان دارویی مشکل خود را حل کند.ادامه مطلب به شما کمک میکند تا راه هایی را برای خلاصی از دست کرمک ها پیدا کنید.
راه حل اول از سوم:حذف از طریق بهداشت
۱-تعهد دهید تا نظافت را تمرین کنید.
کرمک ها طول عمر ۶ هفته ای دارند پس برای خلاصی از دست کرمک بدون استفاده از دارو و مبتلا نشدن دوباره به آن برای خود و خانواده تان،شما باید بسیار مراقب بهداشت فردی و نظافت خو حداقل در این مدت باشد.
کرمک بسیار مسری است پس هر فردی در خانواده باید درمان های خانگی را انجام دهید.
حتی اگر انگل از شما به فرد دیگری سرایت کرد،باز هم برای شما خطر آلودگی دوباره وجود دارد.
۲-دستان خود را به طور مرتب بشویید.
دست های خود را با صابون و آب گرم به طور مزتب بشویید.این کار به جلوگیری از پخش کرمک کمک میکند.
مخصوصا بعد از استفاده از دستشویی و یا تعویض پوشک دستان خود را باآب گرم و صابون بشویید.
این نیز مهم است که به کودکان خود آموزش دهید در مورد اهمیت شستن دستانشان و مطمین شوید آن هاگوش میکنند به این خاطر که آن ها ناخواسته باعث پخش انگل میشوند.
۳-ناخن های خود را کوتاه و ضدعفونی کنید.
تخم های کرمک میتواند در زیر ناخن ها جایگیری کند پس ناخن های خود را کوتاه کنید و آن را ضدعفونی کنید تا احتمال جایگیری آن ها کاهش پیدا کند.
عادت های بد مانندن جویدن ناخن نیز میتواند به رشد کرمک ها انتقال آن ها از دهان کمک کند.
۴-لباس ها و ملافه و حوله خو را تمیز کنید.
تخم کرمک میتواند در آن ها نیز یافت شود. به خصوص در زمانی که خواب هستند.آن ها را روزانه در آب گرم با شوینده بشویید.
زیر پوش،پیرجامه،شلوار،حوله،کیسه حمام باید روزانه شسته شوند تا آلودگی آز آن ها پاک شود.
ملافه هم باید به طور روزانه شسته شود مگر اینکه به داروی ضد انگل آغشته شده باشد که در این صورت باید روز اول یک بار و هر سه روز یکبار شسته شود.
همه چیز را در خشک کن خشک کنید.گرما اثر بیشتری بر کشتن کرمک ها نبت به خشک کردن دارد.
مراقب باشید حوله خود را به اشتراک نگذارید تا آلودگی گسترش پیدا نکند.
۵-هر روز دوش بگیرید.
اگر به به بیماری مبتلا هستید هر روز حداقل یکبار یک دوش آب گرم بگیرید.از بدن شوی و صابون استفاده کنید به طور ویطه توجه کنید که پوست اطراف مقعد از تخم های کرمک ضدعفونی شود.
در صبح دوش بگیرید تا بتوانید تخم های کرمک های بیشتری را که در طول شب جمع شدند نابود کنند.
دوش گرفتن بهتر از وان است زیرا ریسک پخش شدن تخم های کرمک را در نقاط دیگر بدن کاهش می دهد.تخم کرمک در وان میتواند راه خود را به دهان و دیگر نقاط بدن پیدا میکند.
۶-هر سطح آلوده ای را تمییز کنید.
تمیز کزدن سطوح آلوده مهم است زیرا چیزهایی که شما آن ها را لمس میکنید دارای تخم کرمک میشوند.مانند:لباس،اسباب بازی،ظروف،مبلمان چوبی…تخم های کرمک میتوانند ۲تا۳هفته خارج بدن زنده بمانند.
شمارشگر و بقیقه سطوح را مرتبا تمیز و ضدعفونی کنید.
اسباب بازی کودکان را تمیز و ضدعفونی کنید.
مسواک ها را در کابینت ذخیره کنید و قبل از استفاده آن را با آب گرم بشویید.
۷-خاراندن را متوقف کنید.
با اینکه معمولا کرمک شما را وادار به خاراندن اطرف مقعد میکند ولی باید از این کار اجتناب کنید.زیرا ممکن است تخم کرمک به دست یا انگشتان شما منتقل شود و به بقیه مردم منتقل شود.
خاراندن بر روی ناحیه مورد نظر تاثی میگذارد و باعث میشود تخم های کرمک در انگشتان شما جایگیری کنند.در زمان خواب دستکش و یا جوراب بپوشید تا از خاراندن غیرارادی مصون باشید.
ناخن های خود را کوتاه کنید.با این روش اگر خود را تصادفا بخارانید احتمال کمتری وجود دارد که تخم کرمک ها زیر ناخن شما جایگیری کنند.
روش دوم از سوم:دارو های تایید نشده
۱-درک کنید راه های خانگی محدود هستند.
ممکن است با خود خیال کنید شما مرحله ی دکتر رفتن را به هر دلیلی پشت سر گذاشتید ولی به حقایق نگاه کنید. به یاد داشته باشید راه های خانگی آلودگی را از بین میبرند ولی روش های خانگی به صورت علمی ثابت نشده اند و تکیه بر شواهد تجربی (تجربه شخصی) هستند.این درحالی است که درمان ها شریط شما را بدتر نمیکنند.ولی میتوانند درمان را به تاخیر بیاندازند.
قبل از استفاده از روش های خانگی با پزشک خود مشورت کنید.
۲-پرو بیوتیک ها را به رژیم غذایی خود اضافه کنید.
غذا های غنی از پرو بیوتیک مانند ماست و یا کپسول پروبیوتیک.برخی بر این باورند که که پرو بیوتیک ها باعث تحریک باکتری های سالم در دستگاه گوارش شما شده و یک محیط نا خوشایند برای کرمک ها بوجود می آورند.ولی هیچگونه شواهد علمی برای این و چگونگی آن وجود ندارد.
۱ کاسه (۲۵۰ میلی لیتر) ماست به رژیم غذایی روزانه خود و یا کپسول های پروبیوتیک را به رژیم غذایی خود اضافه کنید.
همیشه برچسب های پروبیوتیک را در طول خرید نگاه کنید.
۳-روزانه چند قاشق سرکه سیب بخورید.
سعی کنید چند قاشق سرکه سیب را در آب حل کنید و بخورید.برخی از مردم تصور میکنند ماهیت اسیدی سرکه سیب یک محیط ناخوشایند برای کرمک ها بوجود می آورد.هر چند اسید استیک موجود در سرکه سیب بعد از ورود به آب به دی اکسید کربن تبدیل شده.آّ هیچ تاثیری بر کرمک ها ندارد و دی اکسید کربن از ریه بازدم میشود.هیچ مدرکی وجود ندارد که نوشیدن سرکه سیب محیط روده که کرمک در آن زندگی میکند را اسیدی تر کند.
۴-بیشتر سیر بخورید.
به گفته برخی خوردن سیر در کشتن کرمک ها موثر است،بنابراین شما میتوانید سیر بیشتری مصرف کنید اگر کرمک دارید.ولی باز هم شواهد علمی برای این موضوع وجود ندارد که سیر به کشتن کرمک ها کمک کند.
چاشنی سیر غذاهای خود را بالا ببرید.
برای دوز بیشتر میتوانید یک یا دو یا سه حبه سیر در روز مصرف کنید تا چنید هفته تا که علایم کرمک فروکش کنند.
شما همچنین میتوانید روزانه دو حبه سیر له شده را با چای خوری عسل را مخلوط و مصرف کنید.
۵-از عصاره دانه ی گیرت فروت استفاده کنید.
یکی دیگر از درمان های خانگی که مردم تصور میکنند موثر است عصاره ی دانه ی گریت فروت است.
اگر شما قرصش را انتخاب میکنید باید سه بار در روز استفاده کنید.اگر مایع آن را انتخاب میکنید روزی ۳ بار مخبوط ۱۰ قطره عصاره دانه ی گیرت فروت با یک لیوان آب توصیه میشود.
عصاره دانه ی گیرت فروت معروف به سازگاری با انواع داروهاست ولی با بغضی عوارض جانبی دارد قبل از استفاده با پزشم و دکتر داروساز خود مشورت کنید.
۶-مصرف شکر را کاهش دهید.
مصرف قند و شکر و نشاسته خو را کاهش دهید و به حداقل برسانید زیرا کرمک ها از این مواد تغذیه مینند.
با قطع کردن هر چه بیشتر شکر،برخی از مردم تصور میکنند،کرمک ها به گرسنگی می افتند و میمیرند.
روش سوم از سوم:درمان کرمک با دارو
۱-یک داروی مقابله با کرمک تهیه کنید.
دنبال یک داخوراکی حاوی پیرانتل پاموات بگردید.این دارو سیستم عصبی کرمک ها را فلج میکند.و آن ها مجبو به خروج با مدفوع میکند.
به برچسب های پشت دارو برای میزان دوز دارو دقت کنید.
اگر شما مشکل کبد دارید و یا حامله هستید و با به کودک شیر میدهید نباید از این دارو استفاده کنید.
پیراتیل پاموات میتواند با دیگر دارو ها ترکیب شود پس قبل از استفاده با پزشک و دکتر دارو ساز خود مشورت کنید که برای شما بی خطر باشد.
۲-از دکتر خود یک نسخه از داروی ضد انگل بخواهید.
اغلب بیماری های شدید یا متوسط کرمک با یک داروی قوی به قدر آسان حل میشود که انگار با دستمال پاکش کردید.
دو داری شایع برای حل این مشکل عبارت اند از آلبندازول و مبندازول.هر دو این دارو ها از کرمک ها در جذب قند جلوگیری میکند در نتیجه انرژی خود را از دست میدهند و میمیرند.
عوارض این دارو ها ممکن است باعث معده درد و تهوع شوند.
عوارض بیشتر شامل:گلو درد،تب،خونریزی غیرمعمولی یا کبودی،تنگی نفس و خستگی است.اگر هرگونه عوارض جانبی غیرمعمول را مشاهده کردید مصرف دارو را متوقف کرده و با پزشک خود تماس بگیرید.
اگر شما باردار هستید یا زیر سن دوسال هستید پزشک شما ممکن است چیز دیگری برای شما تجویز کند.
۳-درخواست کرم ضد خارش.
از پزشک خود درخواست کنید تا توصیه ای برای کرم ضد خارش در ناحیه ی مقعد به شما بکند.ممکن اس تا نسخه ای برای این منظور دریافت کنید.
حتی زمانی که داروهای ضد انگل به تنهایی برای کشتن کرمک ها کافی است ولی ممکن است شما بعد از ایسن هم هنوز خارش داشته باشید.این میتواند ناراحت کننده و مشکل ساز باشد از زمانی که تخم های کرمک در بدن باقی میمانند حتی بعد از اینکه کرمک ها بمیرند.خاراندن میتواند ان ها را پخش کند و شرایط را دشوار کند.
۴-آماده شدن برای تکرار درمان ها.
ممکن از درمانی برای دور دوم دارو پس دو هفته به شما توصیه شود.
علایم بیماری بعد از هفته ی اول درمان ناپدید میشوند زیرا درمان کرمک های بالغ را میکشد ولی دوره ی دوم دارو برای کشتن تخم های کرمک هایی که در دوره اول کشته نشدند نیاز است.
۵-مراعات بهداشت خوب.
اگرچه دارو های کرمک موثر است،ولی ضروری است بدانید که شما و خانوادتان باید رویه های بهداشتی را رعایت کنید تا دوباره مبتلا به انگل نشوید از دستوالعمل های روش اول برای جلوگیری از عفونت مجدد و کاهش خطر انتقال کرمک به افراد دیگر استفاده کنید.
موضوعات مرتبط: پارازيتولوژي
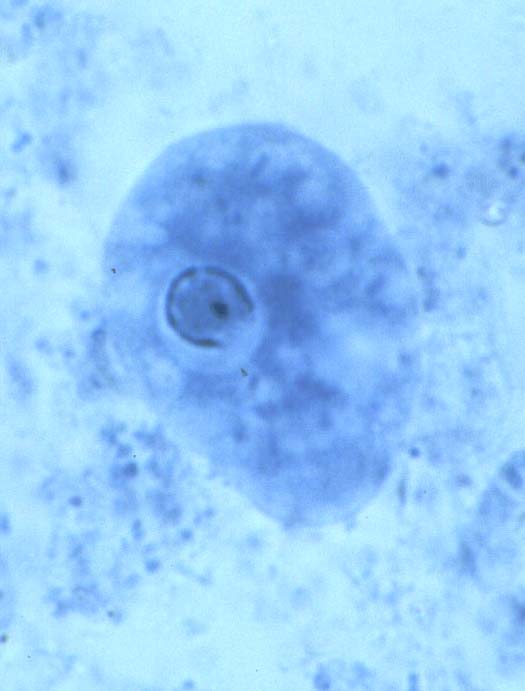
● نشانههاي کرمک:
بهترين نشانه، خارش شبانه مقعد و بيخوابي است كه در اثر مهاجرت كرم ماده بارور از سوراخ نشيمنگاه به بيرون آشكار ميشود. در نتيجه بيرون آمدن كرم و جنب و جوش آن در ناحيه نشيمنگاه، تحريك و خارش پديد ميآيد.خارش معمولي خيلي شديد بوده و هنگام شب بيشتر ميشود.
خارش شبانه باعث بيخوابي كودك شده، در اثر آن پيامدهاي عصبي مانند خستگي، دندان قروچه شبانه، بيقراري و عصبانيت روزانه روي ميدهد. در دختر بچهها گاهي كرم به ناحيه شرمگاهي هم مهاجرت كرده و باعث خارش شديدآن ناحيه ميشود.
● افراد در معرض خطر برا ی بیماری کرمک :
آلودگي به انگل معمولاً در بين افراد خانواده هاي پر جمعيت ، مراكز شبانه روزي ، محل نگهداري اطفال ، آسايشگاههاي بيماران رواني بسيار شايع بوده است كه سرايت عفونت معمولاً از راه مقعد به دهان در اثر خاراندن مقعد و يا از طريق وسايل آلوده و لباسهای آلوده و فضاي اتاق ها و توالتها مي باشد .
· کرمک در هر سنی از نوزادی گرفته تا پیری ممکن است دیده شود ولی در سنین پیش دبستانی و دبستانی شایعتر است.
· کرمک شایعترین عفونت انگلی انسان بوده و گسترش جغرافیایی آن بسیار وسیع است . در کل، عفونت در نواحی معتدل و سرد شایعتر است.
· کرمک تقریبا در تمامینواحی ایران گسترش دارد
راه سرايت
عفونت معمولاً در دو مرحله رخ مي هد :
تخم انگل ابتدا از اطراف مقعد به لباسها و رختخواب و اسباب بازيها منتقل مي شود ، تخم هاي منتقل شده اغلب از طريق دستها وارد دهان ديگر بچه ها شده و بلعيده مي شوند .
تخم انگل همچنين مي تواند در هوا پراکنده شده و توسط ديگر افراد خورده شود . همچنين بچه ها ممکن است با انتقال تخم ها از اطراف مقعد به دهانشان مجدداً خود را آلوده کنند .
کرم ها در انتهاي روده بالغ مي شوند . کرم ماده در شب بطرف مقعد حرکت مي کند و در چين هاي پوستي اطراف مقعد تخم گذاري مي کند . تخم ها در يک ماده ژلاتيني و چسبناک قرار دارند . اين ماده و حرکات کرم مادر باعث خارش مي شوند .
تخم ها مي توانند در محيط بيرون بدن در درجه حرارت طبيعي اتاق بمدت ? هفته زندگي کنند . اگر چه تخم ها ممکن است به سرعت بازشده و کرم هاي جوان ممکن است به طرف روده باريک برگردند .
تخم كرم از طريق مدفوع افراد آلوده دفع شده و همراه غذا ، دستها ، آب ، ميوه و سبزيجات آلوده از راه دهان وارد بدن انسان مي شوند .
اگر کودک شما علائمی مانند خارش ناحیه مقعد مخصوصا در شب ، بیقراری و بی خوابی دارد باید به عفونت کرمک شک کنید در این صورت باید به پزشک مراجعه نمایید بهترين راه تشخيص عفونت کرمک چسباندن نوار چسب شفاف در ناحيه نشمين گاه و مشاهده تخم انگل در زير ميكروسكوپ و يا مشاهده كرم بالغ در مدفوع است .
به گزارش خبرنگار سایت پزشکان بدون مرز ، داروی انتخابی برای درمان مبندازول است دوز مبندازول ۱۰۰ میلی گرم است که باید ۲ هفته بعد تکرار شود. از آنجائیکه انتقال آلودگی بسیار آسان صورت میگیرد، لذا بهتر است تمامی اعضاء خانواده نیز درمان شوند.
● راه انتقال کرمک:
1) در اثر خاراندن نشيمنگاه، تخم انگل در زير ناخنها جمع شده، يا به انگشتان كودك ميچسبد. اگر بچه انگشت خود را به دهان ببرد يا با آن خوراكي بخورد، تخم انگل وارد دستگاه گوارشي او شده و در آنجا تبديل به كرم ميشود. اين عمل را خودآلودگي مي نامند.
2) كودك با دست آلوده، مواد خوراكي را آلوده ساخته، ديگران با مصرف آن، مبتلا به انگل ميشوند.
3) اين انگل به وسيله آب و خوراك آلوده، رختخواب و ملحفه آلوده، لباس و ظرف آلوده، هوا و خاك آلوده هم سرايت ميكند.
4) تخم انگل بسيار ريز بوده، ميتواند به صورت گرد و غبار در هوا پخش شده، خوراكيها را آلوده كند.
● تشخيص کرمک:
اثبات تشخيص آلودگي با کرمک يا پيدا کردن کرم مي باشد . کرم ها سفيد و نخي بوده و حرکت آنها با چشم غيرمسلح ديده ميشود. تخم ها و کرم ها مي توانند بوسيله گذاشتن نوار چسب در ناحيه مقعد هنگام صبح قبل ازاينکه کودکان از خواب بلند شوند برداشته شود .
نوار چسب را روي خودش تا کرده و به آزمايشگاه ببريد . تخم ها و کرم هاي روي چسب مي توانند در زير ميکروسکوپ مشخص شوند .
انگل يا تخم آن را ميتوان با آزمايش مستقيم مدفوع در زير ميكروسكوپ ديد.
همچنين هنگامي كه تعداد انگل زياد باشد، كرمهاي سفيد ريز نخمانند را ميتوان با چشم نيز در مدفوع ديد. روش آزمايش ديگر با چسب سلوفان صورت ميگيرد.
چسب را شب هنگام بر روي نشيمنگاه چسبانده، صبح روز بعد چسب را در زير ميكروسكوپ بررسي ميكنند.
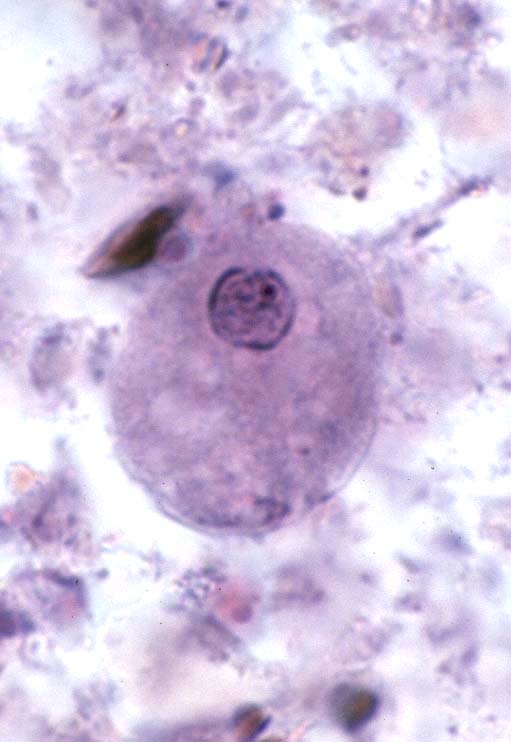
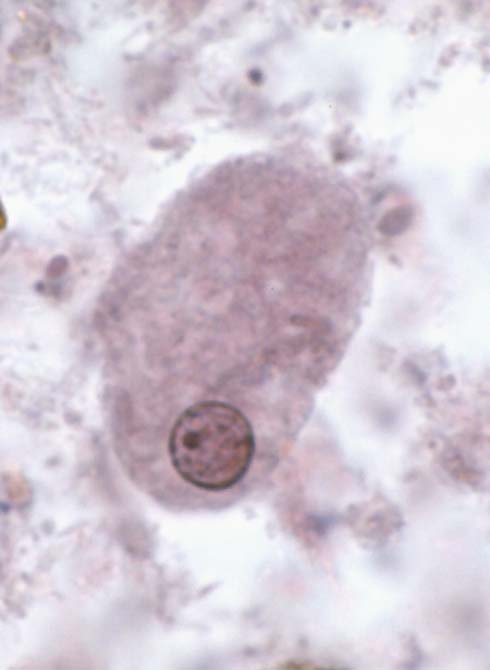
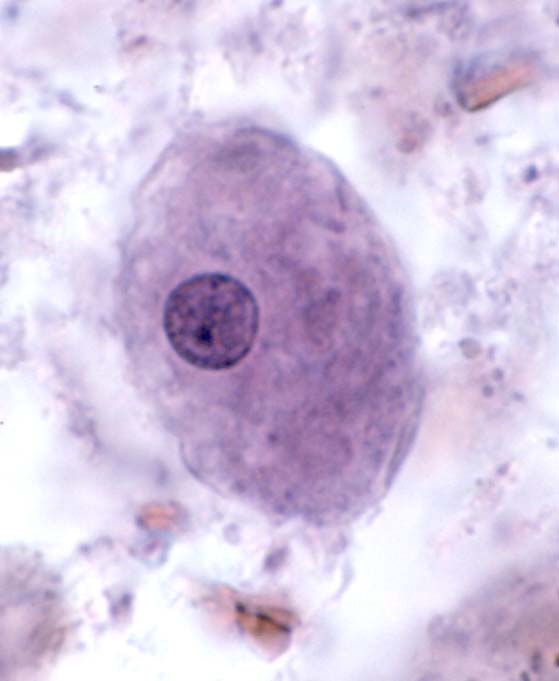
● مورفولوژی
کرم بالغ: کرمک به شکل یک نخ باریک کرم رنگ بوده، اندازه جنس ماده آن ۸ تا ۱۳ میلیمتر و طول ۳/۰ تا ۵/۰ میلیمتر قطر داشته، دم آن مخروطی و نوک تیز(سر سوزن) بوده و سوراخ تناسلی در یک سوم قدامیفوقانی بدن قراردارد.
کرم نر ۲ تا ۵ میلیمتر طول و ۱/۰ تا ۲/۰ میلیمتر قطر داشته و قسمت دمیآن برروی خود پیچیده و دارای یک اسپیکول است . انتهای قدامی(دهان) کرم دارای سه لب کوچک و دوباله کوتیکولی سری (Cephalic alae) است.
تخم: تخم کرمک بیضی شکل (سه بعدی) و معمولا نامتقارن و به ابعدد ۲۵×۵۵ میکرون بوده و معمولا درون آن لارو دیده میشود رحم کرم ماده بارور شده حدود ۱۱ تا ۱۵ هزار تخم دارد.
در حرارت اطاق (۱۰ تا ۲۰ درجه سانتیگراد) و رطوبت کم(۴/۰ تا ۳۰%)حدود ۱۰% تخمها برای مدت ۲ روز زنده میمانند و در هوای گرم(۳۶ تا ۳۷ درجه سانتیگراد) و رطوبت نسبی ۳۸ تا ۴۰% کمتر از ۱۰% تخمها برای مدت ۳ ساعت زنده میمانند.
نکته: نور خورشید و لامپهای UV باعث از بین رفتن لارو تخمهای کرمک میشوند ولی کلری که به آب استخرها اضافه میشود تاثیری برروی آنها ندارد.
● نحوه تشخیص كرم اكسیور یا كرمك
به منظور تشخیص كرمك یا اكسیورروش استفاده از نوار چسب بایستی برای به دست آوردن نمونه به كار رود. (P ۱ Enterobius Vermicularis P) كرمك به ندرت در مدفوع یافت می شود زیرا انگل ها به هنگام شب به شكاف مقعد مهاجرت می نمایند.
نمونه بایستی در آخرشب یا بلافاصله پس از بیدار شدن بیمار از خواب و صبح زود قبل از رفتن به حمام یا دفع مدفوع تهیه شود. كفل را در دوطرف از هم دور كرده و طرف چسبناك نوار را در ناحیه پیش مقعدی كه پاك نشده می فشاریم.
قسمت چسبنده نوار به مقعد را روی لام محتوی یك قطره تولوئن برای بررسی میكروسكوپی تخم انگل قرار می دهیم. نمونه های مدفوع جمع آوری شده برای انگل های دیگر بایستی در ظرف تمیز یا كاغذ پاك جمع آوری شود و بعد به ظرف مقوائی تمیز و چرب انتقال داده شود.
نمونه بایستی حاوی ادرار، منیزیوم، باریم، آهن، روغن ها یا نمك های بیسموت نباشد زیرا این مواد خصوصیات مرفولوژیكی حقیقی نمونه را از نظر دور می دارند. در صورت امكان نمونه های دست نخورده مدفوع بایستی به آزمایشگاه برده یا در ماده محافظی نظیر پلی وینیل الكل بلافاصله پس از دفع مدفوع قرار داد.
تشخیص آزمایشگاهی بیماری های انگلی مستلزم تهیه نمونه های گرم و تازه خارج شده از بدن برای آزمایش است. عدم برداشت نمونه صحیح، در تغییر پاسخ آزمایشگاه بسیار مؤثر است.
● يش آگهي و درمان :
معمولاً نياز به درمان نمي باشد انگل بسيار شايع بوده و بندرت باعث هر گونه صدمه اي مي شود . اما ، بيشتر والدين از اين موضوع ناراحت بوده و خواستار درمان کودک خود مي باشند . احتمالا يک دوز واحد از داروي مبندازول يا پيرانتل موجب بهبود مي شود .
همه افراد خانواده بايد دارو را مصرف کنند زيرا آلودگي مجدد مي تواند از ساير افراد خانواده ايجاد شود . ِکِرم ها يا پمادهاي ضدخارش روزي دو تا سه بار در روز بر روي ناحيه اطراف مقعد خارش را کاهش مي دهند .
عليرغم درمان داروئي عفونت مجدد بسيار شايع مي باشد زيرا تخم هاي زنده در مدفوع تا يکهفته بعد از درمان وجود دارند . لباس ، رختخواب و اسباب بازيها بايد مرتباً در ماشين لباسشويي شسته شده تا از هر گونه تخم انگل پاک شوند
● درمان کرمک:
به گزارش خبرنگار سایت پزشکان بدون مرز ، بهترين دارو و قرص «مبندازول» است كه به صورت يك قرص داده ميشود (از دو سال به بالا ميزان دارو براي همه افراد يكسان است). دارو را 15 روز ديگر بايد تكرار كرد ، تا چنانچه تخم انگلي پس از اين مدت تبديل به كرم شده باشد نابود بشود.از داروهاي ديگر ميتوان به «پيرانتل پاموات»، «پيرونيسيوم پاموات» و «پيپيرازين» اشاره كرد.لازم به يادآوري است كه درمان براي همه افراد خانواده چه نشانه بيماري داشته باشد و چه نداشته باشند بايد انجام پذيرد.
● پيشگيري:
عمل كردن به موارد زير به پيشگيري از مبتلا شدن به بيماريهاي انگلي كمك زيادي خواهد كرد:
1) شستشوي درست دستها با آب و صابون بويژه پس از رفتن به دستشويي و پيش از غذا خوردن 2) كوتاه نگهداشتن ناخنها.
3) جوشاندن آب آشاميدني در جاهائيكه آب لولهكشي وجود ندارد.
4) جوشاندن ظرفها و لباسها در خانوادهاي كه فرد مبتلا در آن وجود دارد، (براي از بين بردن تخم انگلها).
5) جلوگيري از بازي كودكان با خاك آلوده و همچنين واداشتن آنها به شستن دستها با آب و صابون پس از هر بازي كردن .
6) خودداري از خوردن آب آلوده و غذاهاي مشكوك.
7) نخوردن سبزي خام در مناطق آلوده.
8) استفاده نكردن از كود انساني در كشتزارهاي سبزي، جاليزها، صيفيكاريها و باغهاي ميوه.
9) خودداري از اجابت مزاج در بيرون از دستشويي .
10) در صورت آلوده شدن، مراجعه به پزشك و دقت در درمان صحيح بيماران .
11) درمان همزمان همه افراد خانوادهاي كه فردي از آنها مبتلا به انگل است .
12) جوشاندن لباسهاي زير و ملحفههاي رختخواب در روزهاي درمان .
13) شستشوي كامل سبزيجات و ميوههاي خام و ضدعفوني كردن آنها قبل از مصرف.
● در صورت ابتلای کودکتان به کرمک اقدامات زیر را انجام دهید :
1- هميشه قبل از غذا خوردن دستهاي کودک خود را بشوييد.
2- بعد از رفتن به دستشويي نيز دستهاي کودک را با آب و صابون بشوييد
3- به طور منظم ناخنهاي کودک خود را کوتاه کنيد و اجازه ندهيد ناخنهاي خود را بجود
4- هر روز لباس زير کودک را تعويض کنيد
5- به کودک شلوار يا لباس زير نخي بپوشانيد طوري که تنگ باشد و نتواند با ناخنهايش مقعدش را بخاراند
6- به جاي حمام کردن در شب، صبحها کودک را حمام کنيد. اين کار از انتشار تخمهاي کرمک که در طور شب تجمع پيدا کردهاند جلوگيري ميکند
7- در طول روز پنجرههاي اتاق کودک را باز کنيد چون انگل به نور خورشید حساس است
8- بعد از درمان کودک، لباسهاي زير و شلوار و رختخوابش را نيز خوب بشوييد و اتو کنید.
موضوعات مرتبط: پارازيتولوژي
بیماری لیشمانیوز جلدی (سالک) به عنوان یک معضل سازمان جهانی بهداشت مطرح است. این بیماری در بیش از 80 کشور جهان رخ می دهد. ایران یکی از 7 کانون مهم لیشمانیوز است و اصفهان، قم، کاشان، کرمان، شیراز، بوشهر، مشهد ، زاهدان و بندر عباس از مهمترین کانونهای درگیر محسوب می شوند
بیماری سالک چیست ، چه اهمیتی دارد و محل آن در کجاست؟
سالک یک بیماری پوستی تقریبا کم خطر است که بر اثر ورود انگل تک سلولی به نام «لشمانیا» به بدن ایجاد می شود. اگرچه این بیماری بندرت باعث به مخاطره افتادن زندگی می شود، ولی اثر زخم هایی که ایجاد می کند، تا پایان عمر روی پوست باقی می ماند. و یک بیماری پوستی مشترک بین انسان و تعدادی از حیوانات از جمله جوندگان و سگ می باشد. این بیماری با ایجاد یک برآمدگی قرمز رنگ مشخص می شود و سپس به یک توده کوچک سفت و کبود رنگی تبدیل می شود و در صورت عدم درمان مناسب زخمی شده و از خود جوشگاه بد شکلی به جای می گذارد که به زیبایی فرد لطمه می زند و باعث اثرات روانی بر فرد می شود. بیماری لیشمانیوز جلدی (سالک) به عنوان یک معضل سازمان جهانی بهداشت مطرح است. این بیماری در بیش از 80 کشور جهان رخ می دهد. ایران یکی از 7 کانون مهم لیشمانیوز است و اصفهان، قم، کاشان، کرمان، شیراز، بوشهر، مشهد ، زاهدان و بندر عباس از مهمترین کانونهای درگیر محسوب می شوند
متاسفانه این زخم ها در بسیاری موارد روی گونه یا وسط بینی ایجاد می شود که ظاهر افراد را تحت تاثیر قرار می دهد. انگل «لشمانیا» بعد از ورود به خون، وارد سلول های دفاعی بدن شده و آنجا تکثیر می شود، سپس آن سلول را پاره کرده و در خون پخش می شود تا سلول های دیگر را مورد تهاجم قرار دهد. زخم ها معمولادر مناطق باز بدن ایجاد می شوند، یعنی محل هایی که پشه نیش خود را وارد کرده و انگل های زیادی را به داخل بافت آن قسمت ریخته است.
وقتی پشه خاکی با گزش پاها یا دست ها در این مناطق ایجاد زخم می کند، باعث خوشحالی است، زیرا بیمار ایمنی پیدا می کند و سال های بعد، صورتش از گزند زخم سالک در امان خواهد بود. زخم سالک معمولابی درد و بی حس بوده و نمایی شبیه یک آتشفشان با مرکز فرورفته دارد که اگر تمیز نگه داشته شود، پس از حدود 2 تا 6 ماه کاملاخوب می شود و البته جایش می ماند.
• چرا سالک یک بیماری جدی است؟
ضایعه سالک ب شکل یک زخم بد شکل ممکن است برای بیشتر از یکسال باقی بماند. این موضوع ممکن است اثرات روانی در بیمار حتی پس از بهبودی را به دنبال داشته باشد. در برخی موارد با تهاجم به پلک و بینی ممکن است موجب ایجاد ضایعه ماندگار در چهره و یا تغییر شکل شدید در بیمار شود. همچنین ایجاد عفونت ثانویه با باکتریها، ممکن است عوارض شدیدی را ایجاد کند.
•لطفا بفرمائید که اشکال کلینیکی این بیماری چیست؟
در ایران 2 نوع از این بیماری وجود دارد که توسط 2 گونه انگل ایجاد می شود. نوع خشک یا شهری و نوع مرطوب یا روستایی.
√سالک خشک یا شهری که توسط گونه انگل لیشمانیا تروپیکا ایجاد می شود. در این نوع پس از یک دوره کمون بیش از دو ماه، ندول کوچکی درمحل گزش به رنگ قرمز قهوه ای ظاهر می شود و بتدریج طی 6 ماه بزرگتر می شود و معمولا در مرکز آنها زخم سطحی ایجاد می شود و دلمه می بندد. در صورت عدم درمان معمولا طی 12-8 ماه ضایعه روبه بهبودی می رود و از خود جوشگاه به جای می گذارد دوره زمانی این نوع سالک از نوع مرطوب طولانی تر است.
√سالک مرطوب یا روستایی توسط گونه لیشمانیا ماژور ایجاد می شود. در این بیماری پس از دوره کمون کمتر از دو ماه در محل گزش دانه جوش مانندی ایجاد می شود. طی 3-2 ماه زخم بزرگتر شده و گاهی اطراف آن ندول های کوچک و متعدد ظاهر می شود که از عوارض این بیماری محسوب می شود. گاهی ممکن است انگل از طریق مسیر لنفاتیک گسترش پیدا کند. بهبود معمولا طی 6-2 ماه دیده می شود و جوشگاهی از آن باقی می ماند.
•در مورد ناقل بیماری توضیح بیشتری بفرمائید.
ناقل بیماری سالک پشه هایی از خانواده فلبوتوموس هستند که حشرات کوچک و کرک داری به رنگ زرد یا خاکستری و به طول 3-2 میلی متر بوده و دارای بالهای شفاف می باشد. این حشرات به علت جسم کوچک، رنگ خاکی و پرواز کوتاه اکثرا از نظر مخفی بوده، از خون انسان و حیوانات تغذیه می کنند. ارتفاع پرواز پشه خاکی معمولا 2-1/5 متر است ولی در موارد استثنایی تا ارتفاع 7 متری هم می تواند پرواز کند. فعالیت پشه در نواحی معتدل در فصول گرم است و از خرداد تا شهریور ماه حداکثر فعالیت را دارد. پشه های خاکی معمولا روزها بی حرکت بوده و در نقاط تاریک مخفی می شوند و معمولا هنگام اول شب فعال شده و در اواخر شب به تدریج از فعالیت آنها کاسته می شود. فقط پشه ماده جهت تخم ریزی احتیاج به خونی دارد و جنس نر از شیره گیاهان استفاده میکند. نیش این حشرات دردناک است و متعاقب گزش خارش بروز می کند ولی بعد از گزشهای متعدد و متوالی فرد به آن عادت کرده و چندان احساس خارش نمی کند. این پشه در موقع نشستن بالهای خود را به شکل عدد 7 نگه می دارد و به صورت جهشی پرواز می کند.
•در مورد گستردگی بیماری در ایران و جهان توضیح بیشتری بفرمائید.
مناطق آلوده ایران، استانهای اصفهان، کرمان، خراسان، فارس، خوزستان، یزد، ایلام، کرمانشاه، بلوچستان و تهران را می توان نام برد که اکثرا از نوع روستایی هستند. در اصفهان شمال و شمال شرق و شرق اصفهان بیشتر درگیر هستند (اطراف زاینده رود ، پایگاه هشتم شکاری ، باغ پرندگان و ....) و مشهد ( ترقبه و شاندیز ) وکیل آباد (شهری) منطقه سرافرازان و شهرک نوده آب و برق و ... هم اکنون در قصر شیرین استان کرمانشاه همه گیر شده است و سالیانه 10 تا 20 هزار مورد زخم جدید گزارش شده است.
•تشخیص این بیماری به چه صورتی است و چه کسانی باید به این بیماری شک کنند؟
تشخیص این بیماری با گرفتن نمونه از مواد موجود در زخم سالک انجام می شود و سپس با رنگ آمیزی مخصوص، انگل لیشمن بر روی لام مشاهده می شود. در صورت مشاهده هر زخمی که بیشتر از یک هفته طول بکشد، باید به پزشک مراجعه کرد.
•همانطور که فرمودید این بیماری در صورت عدم درمان جوشگاه بدشکلی بر جای می گذارد. درمان این بیماری چیست؟
شاید کمتر بیماری را بتوان نام برد که به اندازه سالک درمان های مختلفی برای آن پیشنهاد شده باشد. روشهای درمان معمول در درمان سالک،
√داروهای گیاهی : معمولا داروهای فراوانی در عطاریهای اصفهان و مشهد و چندین شهر دیگر برای سالک موجود است که همه ترکیبی هستند اعم از ترکیب گیاهی و یا گیاهی با شیمیایی . وهیچکدام تاکنون و بر حسب سابقه کاری ما در زمینه سالک ، کارگشا نبودند . چرا که پشه های سالک و زخم باقی مانده از آنها به مروز زمان نیز تغییر می کنند و هر داروئی برای هر زخمی جوابگو نیست . لذا در مناطقی که بصورت سریع این بیماری پخش میشود عده ای سودجو نیز سریعا اقدام به توزیع داروهائی با فرمولهای دلبخواهی میکنند و هیچگونه نظارتی نیز به آنها نمیشود .
√درمان با روش سرد نمودنضایعه یا کرایوتراپی : می توان درمراکز مخصوص یخ درمانی انجام داد
√درمان با روش گرمادرمانی : می توان درمراکز مخصوص آن مراجعه نمود
√گلوکانتیم دارویی است که در ایران مورد استفاده قرار می گیرد. این ترکیب روش باب شده و عمومی درمان لیشمانیوز تا کنون بوده است ولی شکست درمان در بسیاری از مناطق رو به افزایش است ( عوارض بسیار شدید ، درد فراوان ، درحال حاضر به خاطر تحریم ها وارد نمیشود و احتمال بهبودی 30 درصد عده بسیاری را منصرف میکند ار این روش
جهت درمان موضعی تزریق داخل ضایعه گلوکانتیم هفته ای یک بار و کرایوتراپی هر دو هفته یک بار انجام می گیرد. در صورت در دسترس نبودن هر یک، دیگری با روش ذکر شده به کار می رود که حداکثر 12 هفته کاربرد دارد. درمان سیستمیک شامل تزریق عضلانی گلوکانتیم می باشد که در نوع روستایی 2 هفته و در نوع شهری 3 هفته می باشد.
روش تزریق گلوکانتیم داخل ضایعه : صرفا جهت اطلاع . به هیچ وجه تزریق آمپول توصیه نمیشود
-پوشیدن دستکش برای هربیمار
-ضدعفونی کردن محل ضایعه با پنبه الکل یا بتادین
- با سرسوزن ظریف شماره 27 یا 30 به صورت مایل با زاویه 45 درجه به نحوی که نوک سوزن به سمت بالا ومرکز ضایعه باشد،درمرز پوست سالم وشروع اندوراسیون درحاشیه ضایعه وارد شده و1/0 سی سی از دارو در درم تزریق میگردد به نحوی که حاشیه ضایعه سفید شود این عمل به فواصل 1 سانتیمتری در کل حاشیه ضایعه درتمام محیط ضایعه تکرار میگردد.
-درضایعات بزرگ وبه شرط زخمی نبودن مرکز ضایعه، 1/0 تا 2/0 سی سی دارو درمرکز ضایعه نیز تزریق می گردد.


موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
این بیماری از راه گزش نوعی پشه خاکی که در مکان های گرم و مرطوب مثل زیر زمین خانه ها، فضاهای متروک، پشت لوازم و اشیای ثابت منزل و… زندگی می کنند، به انسان منتقل می شود. یکی دیگر از راه های انتقال این بیماری، تماس زخم های عادی با ترشحات زخم سالک است.
عامل بیماری سالک انگلی به نام لیشمانیا است که در زخم های سالک وجود دارد که با خونخواری پشه از محل زخم سالک، وارد بدن پشه می شود و چرخه انتقال آن طی می شود.
زخم سالک به دو نوع خشک و مرطوب تقسیم می شود. در سالک خشک تعداد زخم ها کم و بدون درد است و زخم ها از نظر ظاهری هم خشک هستند اما سالک مرطوب دردناک است یا گستره وسیع تری از زخم ها که این نوع سالک بیشتردر دست و پا دیده می شود.
سالک خشک به نوعی بیماری مشترک انسان و سگ به شمار می رود به طوری که سگ ها مقالات پزشکی و بهداشتی – این بیماری به شمار می روند.
مهم ترین مقالات پزشکی و بهداشتی – بیماری سالک مرطوب جوندگانی مثل موش های صحرایی هستند.
در ایران ۲ نوع از این بیماری وجود دارد که توسط ۲ گونه انگل ایجاد می شود. نوع خشک یا شهری و نوع مرطوب یا روستایی.
• سالک خشک یا شهری که توسط گونه انگل لیشمانیا تروپیکا ایجاد می شود. در این نوع پس از یک دوره کمون بیش از دو ماه، ندول کوچکی درمحل گزش به رنگ قرمز قهوه ای ظاهر می شود و بتدریج طی ۶ ماه بزرگتر می شود و معمولا در مرکز آنها زخم سطحی ایجاد می شود و دلمه می بندد. در صورت عدم درمان معمولا طی ۱۲-۸ ماه ضایعه روبه بهبودی می رود و از خود جوشگاه به جای می گذارد دوره زمانی این نوع سالک از نوع مرطوب طولانی تر است.
• سالک مرطوب یا روستایی توسط گونه لیشمانیا ماژور ایجاد می شود. در این بیماری پس از دوره کمون کمتر از دو ماه در محل گزش دانه جوش مانندی ایجاد می شود. طی ۳-۲ ماه زخم بزرگتر شده و گاهی اطراف آن ندول های کوچک و متعدد ظاهر می شود که از عوارض این بیماری محسوب می شود. گاهی ممکن است انگل از طریق مسیر لنفاتیک گسترش پیدا کند. بهبود معمولا طی ۶-۲ ماه دیده می شود و جوشگاهی از آن باقی می ماند.
روشهای تشخیص
در صورت پیدایش یک یا چند زخم جلدی در مناطقی که سالک به عنوان بیماری بومی وجود دارد و در مناطقی که پشه خاکی دیده می شود بایستی به احتمال وجود بیماری توجه شود.تشخیص قطعی بر اساس مشاهده انگل لیشمانیا در ضایعات حاصله پس از تهیه نمونه و رنگ آمیزی و همچنین استفاده از محیط کشت مخصوص می باشد.
روشهای پیشگیری از بیماری سالک
در حال حاضر اقدامات پیشگیری کننده شامل موارد زیر می باشد:
۱- حذف عوامل مساعد کننده
· بهسازی و ترمیم شکاف دیوارها در مناطق مسکونی و نگهداری دام و طیور
· بهسازی کانالهای روباز،دفع صحیح فاضلاب و تفاله های ساختمانی
· جمع آوری و دفع صحیح فاضلاب و نخاله های ساختمانی
· اتلاف سگهای ولگرد و مبارزه با جوندگان
· تخریب و تسطیح اماکن مخروبه و متروکه
۲- محافظت در برابر نیش پشه
· نصب توری ریز بر روی پنجره ها و دربهای ورودی
· استفاده از پشه بند معمولی و ترجیحا آغشته به حشره کش که برای مدت طولانی اثر آن باقی می ماند.
· استفاده از پمادها و مواد دور کننده حشرات هنگام استراحت و خواب در مناطق آلوده
· پوشانیدن زخمهای سالکی به منظور جلوگیری از آلوده شدن پشه خاکی های جدید و انتشار بیماری به دیگران
۳- سمپاشی
با توجه به عوارض زیست محیطی سم و تاثیر کم آن در کنترل بیماری فقط در نوع شهری می توان در کنار دیگر اقدامات بهسازی و پیشگیری در شرایط خاص گاهی از این روش استفاده نمود. معمولا سمپاشی موجب مهاجرت پشه ها به مناطق مجاور و پیدا شدن انواع مقاوم ناقل می شود و بهترین راه برای از بین بردن رشد و تکثیر پشه خاکی بهسازی محیط است.
چگونه از انتقال بیماری به افراد خانواده و سایرین پیشگیری کنیم؟
درمان منظم و به مدت لازم موجب از بین رفتن انگل در زخم و بهبودی می شود و مانع از انتقال بیماری به دیگران می شود. بعلاوه پیشگیری ازگزش پشه و پوشاندن دائمی زخم می باشد. سایر اقدامات لازم شامل استفاده از دورکننده های حشرات در اطراف زخم، اسپری حشره کش داخل خانه،استفاده از پشه بند آغشته به سم بخصوص در زمان غروب و طلوع خورشید، نصب توری در پنجره ها، استفاده از پرده های آغشته به سم در مقابل پنجره ها و دربهای ورودی، معدوم و مدفون کردن صحیح زباله ها و نخاله های ساختمانی ، بهسازی محیط.
درمان سالک
انتخاب روش درمان در صلاحیت پزشک متخصص پوست مو است. بهتر است هم زمان از چند روش بهره گرفته شود تا از ایجاد مقاومت دارویی جلوگیری شود. داروهای موثر به اجمال عبارتند از : تزریق آمپول گلوکانتیم در حاشیه زخم، سرمادرمانی یا کرایوتراپی ، تزریق عضلانی آمپول گلوکانتیم و پمادپارومومایسین.
واکسن و لشمانیزاسیون
هنوز واکسن موثری برعلیه سالک وجود ندارد.لشمانیزاسیون به معنی تلقیح انگل زنده و ایجاد زخم در مناطق پوشیده بدن است .با این روش از بروز زخم در صورت پیشگیری می شود. بیماری که یک بار به سالک مبتلا می شود تا ۹۰% نسبت به انگل ایمنی پیدا می کند.
موضوعات مرتبط: پارازيتولوژي
پاراگونیموس وسترمانی یک فلوک ( کرم پهن ) ریوی است و در آسیا و آمریکای جنوبی به فراوانی دیده می شود. اولین بار این کرم در سال 1878 از بدن دو پلنگ که در باغ وحش های اروپا مرده بودند پیدا شد. چند سال بعد عفونت های انسانی به این فلوک نیز در تایلند دیده شد.*
| فرمانرو | شاخه | رده | راسته | تیره | جنس | گونه |
| جانوران | پلاتی هلمینتس | ترماتود ها | پلاژی اورکیده | تروگلوترماتیده | پاراگونیموس | پ.وسترمانی |
پاراگونیمیاز یک عفونت انگلی ناشی از غذا است که در اثر خوردن غذای آلوده به این فلوک ایجاد شده و می تواند باعث ایجاد ایجاد التهاب تحت حاد تا مزمن ریوی شود. این کرم یکی از اصلی ترین کرم های آلوده کننده ی ریه است و آلودگی به آن نیز گسترش زیادی در کره زمین دارد. این کرم در سال 1878 توسط کونراد کربرت (1849-1927) کشف شد.
بیش از 30 گونه از ترماتود های (فلوک های ) جنس پاراگونیموس شناسایی شده اند که انسان و حیوانات را آلوده می کنند. در بین نزدیک به 10 گونه ای که به عنوان گونه های بالقوه خطرناک برای انسان معرفی شده اند، پاراگونیموس وسترمانی فلوک اصلی ریه است و بیشتر از سایر گونه ها انسان را آلوده می کند.
مورفولوژی ( ساختار بدنی ) پاراگونیموس وسترمانی (فلوک ریه)
 اندازه، شکل و رنگ کرم وقتی که زنده است، انسان را به یاد دانه ی قهوه می اندازد. کرم های بالغ 7.5 تا 12 میلیمتر طول داشته و بین 3.5 تا 5 میلیمتر عرض دارند. پوست ا(تگومنت) ین کرم به سختی توسط خار های پولک مانندی پوشیده شده است. بادکش های دهانی و شکمی این کرم تقریبا هم اندازه اند.
اندازه، شکل و رنگ کرم وقتی که زنده است، انسان را به یاد دانه ی قهوه می اندازد. کرم های بالغ 7.5 تا 12 میلیمتر طول داشته و بین 3.5 تا 5 میلیمتر عرض دارند. پوست ا(تگومنت) ین کرم به سختی توسط خار های پولک مانندی پوشیده شده است. بادکش های دهانی و شکمی این کرم تقریبا هم اندازه اند.
کیسه ی دفعی از انتهای خلفی تا نزدیک حلق کشیده می شود. بیضه های لوبوله در نزدیکی انتهای خلفی و مجاور یکدیگر قرار داشته و تخمدان های لوبوله در میانه های بدن کرم هستند. رحم به شکل یک مارپیچ می باشد که در سمت راست استابولوم قرار می گیرد. غدد زرده که زرده ی تخم ها را می سازند در طرفین کرم و از حلق تا انتهای خلفی کرم کشیده شده اند. با مشاهده خار های تگومنت و مشاهده متاسرکر این کرم می توان یک کرم را بین 30 گونه آن افتراق داد.
چرخه زندگی فلوک ریه
تخم های بدون جنین پاراگونیموس وسترمانی ( فلوک ریه ) از طریق خلط یا مدفوع انسان یا گربه دفع می شوند. بعد از گذشت 2 هفته، میراسیدیا (جنین) داخل تخم تکامل یافته و با باز کردن اوپرکولوم تخم به بیرون راه پیدا می کند. میراسیدیا وارد بدن اولین میزبان واسط ( نوعی حلزون ) می شود. بعد از رشد و تکثیر اسپوروسیست در بدن میزان اول، و بعد از گذراندن مرحله ردی، سرکر ها از بدن حلزون خارج شده و وارد آب می شوند.
سرکر ها با شنا کردن در آب خودشان را به خرچنگ های آبی و میگو ها رسانده و وارد بدن آن ها می شوند (میزبان واسط دوم ) این کرم ها در بدن خرچنگ ها وارد عضلات آن ها شده و به متاسرکر ها تکامل می یایند. انسان ها یا گربه ها با خوردن گوشت خام یا نیم پز خرچنگ های آلوده به کرم آلوده می شوند. بعد از بلع، متاسرکر از کیست خارج شده و با نفوذ در روده، وارد ریه ها شده و به کرم بالغ تبدیل می شود.

اولین میزبان واسط پاراگونیموس وسترمانی ، حلزون های آبی هستند که می تواند یکی از گونه های زیر باشد:
در برخی موارد خاص، کرم بالغ بجای تشکیل در ریه های انسان در بافت هایی مثل مغز یا عضلات مخطط تشکیل می شود که عوارض بیماری بسته به محل تشکیل کرم بالغ تفاوت می کند. در این نوع موارد به خاطر عدم خروج تخم ها از بدن ( بر خلاف تشکیل کرم بالغ در ریه که تخم ها از بدن خارج می شوند ) انسان یک میزبان بن بست به حساب می آید.
اپیدمیولوژی
میزبان های نهایی و مخزن فلوک ریوی یا پاراگونیموس وسترمانی گروه بزرگی از گوشتخواران را شامل می شوند. سگ ها، گربه ها، خوک ها، جوندگان و ... در گروه میزبان های این کرم قرار میگیرند. میزبان نهایی از جمله انسان با خوردن گوشت خام یا نیم پز میگو ها و خرچنگ های آلوده به متاسرکر آلوده می شوند.
آلودگی به این انگل در آسیای شرقی بیشتر به چشم می خورد چون غذاهای خام دریای در این بخش از جهان به فراوانی مورد استفاده قرار می گیرد. یکی دیگر از دلایل شیوع بالای عفونت به این انگل تنوع میزبان های حد واسط و نهایی این کرم است که می تواند با آلوده کردن انواع مختلفی از حیوانات، چرخه زندگی خود را حفظ کرده و به تولید مثل و تکثیر بپردازد.
انسانی که آلوده شد بعد از 65 تا 90 روز شروع به دفع کردن تخم می کند. کرم بالغ می تواند تا 20 سال در بدن انسان زنده بماند.
پاتولوژی فلوک ریه
وقتی که کرم در بافت ریه یا بافت نابجا (اکتوپیک) ساکن می شود، واکنشی را در سیستم ایمنی القا می کند که باعث ایجاد لایه گرانوله و فیبروزه در اطراف کرم شده و یک کپسول به وجود می آید. تخم های کرم نیز در بافت های اطراف باعث ایجاد سودوتوبرکل می شوند.
اگر کرم وارد طناب نخاعی شده باشد می تواند باعث فلج شود. ایجاد کپسول در بافت قلب نیز می تواند باعث مرگ بیمار شود. سکونت کرم در دستگاه ریوی نیز باعث علائم موضعی مثل سرفه شدید، برونشیت و خلط خونی می شود.
تشخیص فلوک ریوی
تشخیص بر مبنای مشاهده میکروسکوپیک تخم ها در خلط یا مدفوع بنا نهاده می شود ولی این تخم ها تا 2 الی 3 ماه بعد از شروع عفونت دیده نمی شوند. همچنین این تخم ها را می تواند در مایع افیوژن یا بیوپسی (نمونه برداری از بافت زنده ریه) مشاهده کرد. تشخیص آنتی بادی در خون با استفاده از روش های سرولوژیک می تواند روشی مهم در تشخیث آلودگی به این کرم باشد.
روش های تصویر برداری مثل اشعه ایکس و... برای دیدن کپسول ها و کرم ها در بافت آلوده نیز می تواند مفید واقع شود. با توجه به شباهت ضایعات ریوی به توبرکلوز (سل) و پنومونی (ذات الریه ) ایپروکتی، نمونه برداری از بافت ریه می تواند به تشخیص نهایی منجر شود.
درمان بیماری
با توجه به گفته CDC، پرازیکوانتل داروی انتخابی درمان آلودگی به این انگل در انسان می باشد. دوز پیشنهادی عبارت است از 75 میلی گرم / کیلوگرم که به سه قسمت تقسیم شده و در سه روز به بیمار تجویز می شود. بیتیونول نیز یک داروی جایگزین است که می تواند مورد استفاده واقع شود. البته این دارو منجر به راش های پوستی و کهیر می شود.
تشخیص افتراقی با سل
در بیمارانی با تب، سرفه و کاهش وزن، اغلب بیمار آلوده به این کرم، به عنوان یک بیمار آلوده به TB ( باسیل سل ) در نظر گرفته می شود و این تشخیص اشتباه در پزشک های تازه کار به فراوانی به چشم می خورد.
موضوعات مرتبط: پارازيتولوژي
13 |
hashemi habib |
12/5 |
hashemi ehsan |
|
14 |
hashemi amin |
13 |
jafarpoor |
|
17 |
moradi |
13 |
choobdar |
|
12 |
bapirvand |
15 |
askari |
|
4 |
norouzi |
13 |
negaresh |
|
8 |
rezaeiyan |
13 |
ahmadi |
|
11/5 |
fathi |
12 |
rezaei shamim |
|
11 |
dehghan |
15 |
cheraghi |
|
8 |
dastgir |
15 |
khosravani |
|
13 |
azarnavid |
13/5 |
sakaki |
|
14/5 |
korani |
10/5 |
shariati |
|
17/5 |
pakravan |
16 |
azad |
|
12/5 |
chehreghani |
9 |
imani |
|
15 |
haghi |
9 |
taskhiri |
|
18 |
vahabzadeh |
11 |
eshraghi |
|
15 |
javaheri |
18 |
musavi |
|
17 |
chabok |
15 |
maleki |
|
11 |
aslani |
8/5 |
khademi |
|
14 |
erfani |
14/5 |
chavoshi |
|
12/5 |
molatabar |
14 |
izadjoo |
|
16 |
saki |
15/5 |
hoseini nia |
موضوعات مرتبط: پارازيتولوژي
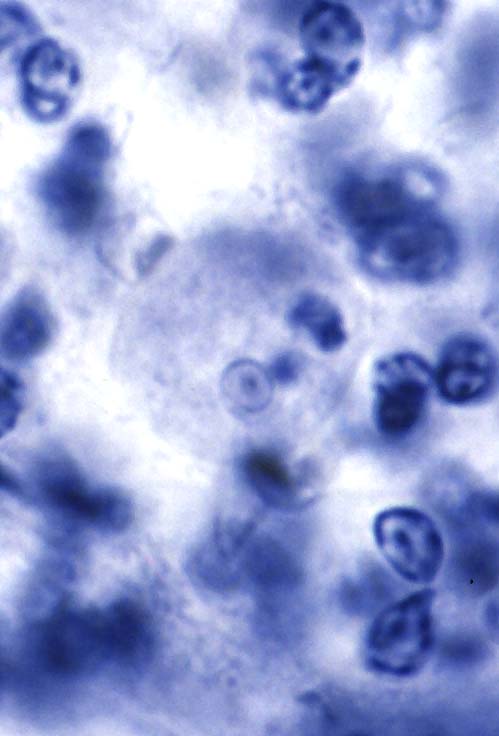
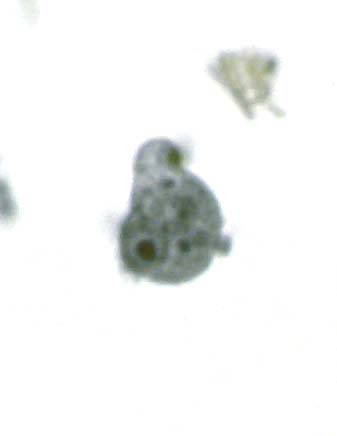
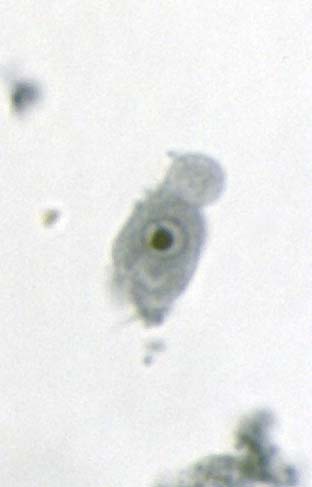
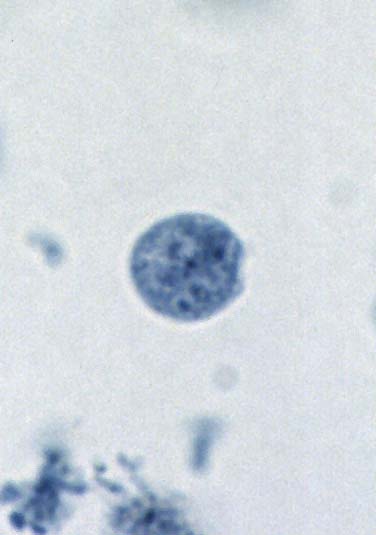
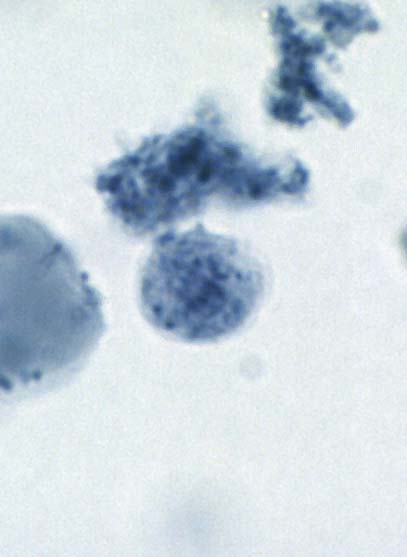
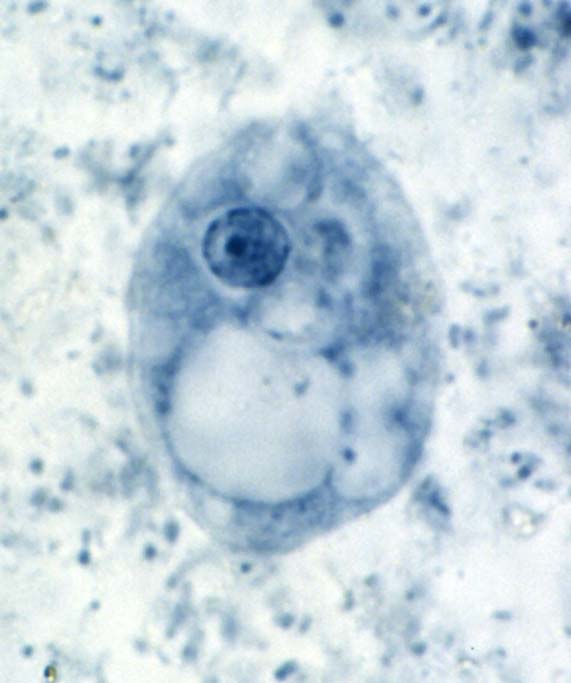
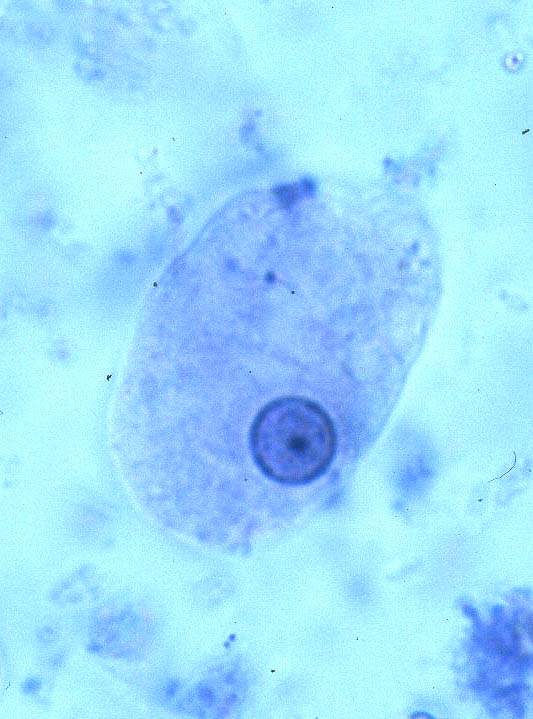
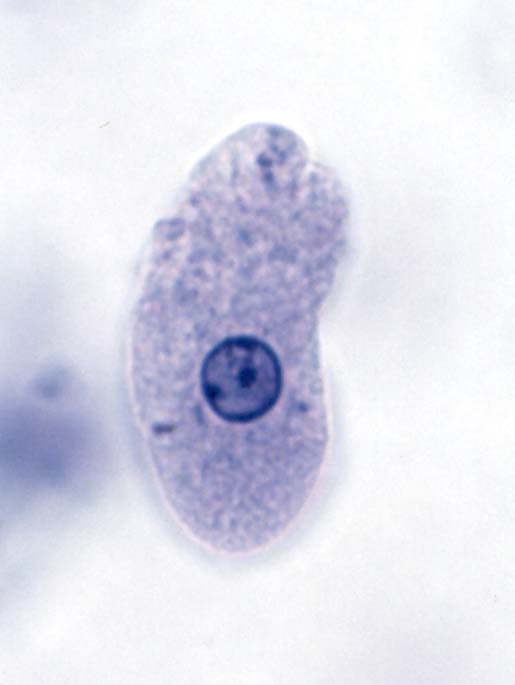
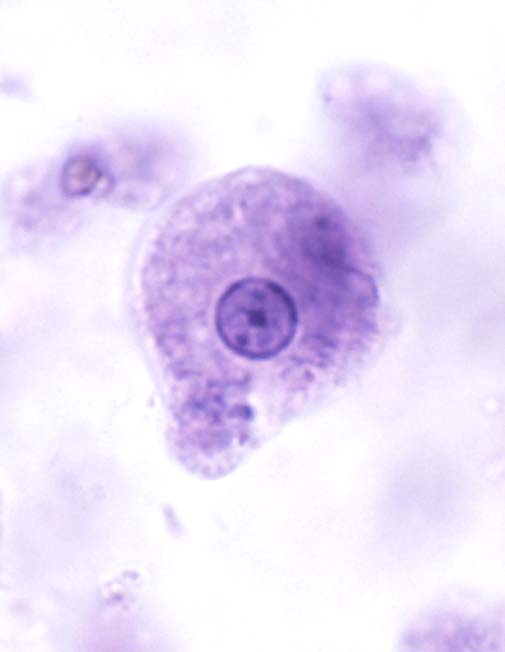
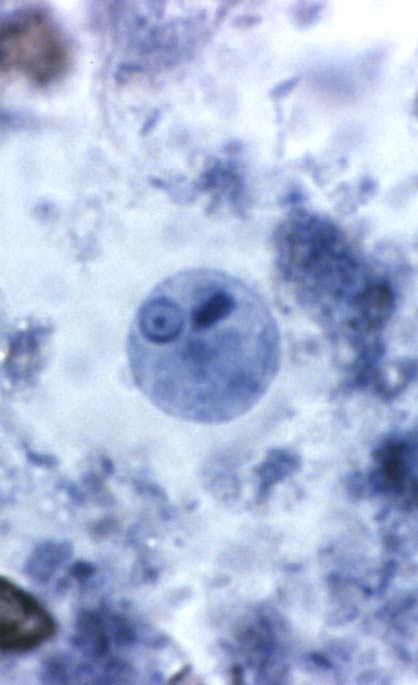
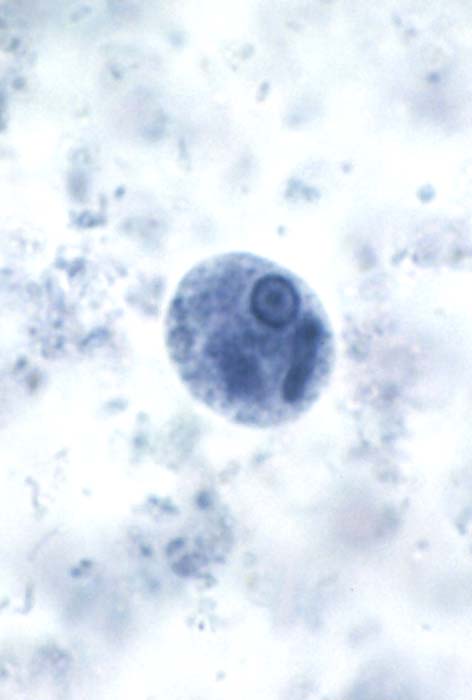
مرفولوژی:این تک یاخته فقط به یک فرم دیده می شود و آن هم فرم ترفوزوئیتی است.
گلابی
شکل است.قسمت قدامی آن پهن است.دارای دهان سلولی (سیتوستوم) و جسم اکسوتیل
است به طوری که قسمتی از آن از انتهای انگل خارج می شود.دارای هسته با
کاریوزوم بزرگ است.در قسمت قدام دارای 4 تاژک آزاد و تاژک پنجم که چسبیده
به بدم تک یاخته است بطوری که 3/2 طول بدن تک یاخته را طی می کند و ایجاد
پرده مواج می کند.
انتشار:
این انگل انتشار جهانی دارد ولی آلودگی به
این انگل در کشورهایی که بی بند وباری رواج دارد بیشتر است.محل استقرار:محل استقرار این انگل در مجاری ادراری آقایان و واژن خانم ها است.
راه آلودگی :مهمترین راه آلودگی به این انگل مقاربت جنسی است اما استفاده از توالت های فرنگی آلوده،استفاده ار لباسهای زیر مرطوب افراد آلوده و شنا کردن در استخرهای آلوده می باشد.
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
چهارگونه شیستوزوما در انسان بیمارى ایجاد مىکند که عبارتند از: هماتوبیوم (Hematobium)، مانسونى (Mansoni)، ژاپونیکوم (Japonicum) و انترکالاتوم (Entercalatum). گونهٔ اول، عامل شیستوزومیاز مثانه و سه گونهٔ دیگر عامل شیستوزومیاز گوارشى است. آلودگى در کشور ما منحصر به شیستوزوما هماتوبیوم است
- شیستوزوما هماتوبیوم:
شیستوزوما هماتوبیوم کرمى است که نر و ماده از هم جدا هستند. نرها ۱۰ تا ۱۵ میلىمتر طول دارند و داراى برجستگى تکمهمانند هستند. در این کرم بیضهها از سه تا پنج لوب تشکیل شده است. ماده بزرگتر از نر بوده و درازاى آن به بیست میلىمتر مىرسد و تخمدان در نیمه تحتانى بدن قراردارد. تخم کرم، بیضی، داراى خار انتهائى و اندازه آن بین ۱۱۲ تا ۱۷۰ میکرون است که از راه ادرار دفع و همراه ادرار وارد آب مىشود. در مدت کوتاهى به جنینى بهنام میراسیدیوم تبدیل و آزاد مىشود. سپس وارد بدن حلزون میزبان واسط که از جنس بولینوس است مىشود. گونهٔ میزبان، در کشور ما بولینوس ترانکاتوس (Bulinus trancatus) مىباشد. در بدن این بىمهره مراحل اسپیروسیست ۱ و ۲ را طىکرده، بصورت سرکرى با دم دوشاخه (فورکوسرکر) از بدن حلزون آزاد و وارد آب مىشود. انسان وقتى با آب آلوده به سرکر تماس پیدا کرد، لارو وارد پوست شده، طى سه روز به ریه مىرسد و از آنجا وارد کبد شده، در مدت سه ماه به کرم بالغ تبدیل مىشود. کرم ماده پس از بارور شدن در کبد بهسوى رگهاى اطراف مثانه روان مىشود و تخمگذارى مىکند. این کرم – همانطور که پیش از این نیز اشاره شد – عامل شیستوزومیاز مثانه است.
- مراحل سهگانه بیمارى:
۱. مرحله حمله:
با ورود سرکر به پوست شروع شده، با مهاجرت به ریه و بعد کبد پایان مىیابد. به لارو کرم در زمان مهاجرت، شیستوزومولا گفته مىشود. ورود سرکر در پوست بصورت درماتیت پوستى خفیف تظاهر مىکند. شیستوزومول سپس به ریه رفته، با خونریزى و التهاب مختصر بافتى همراه مىشود. در کبد بدون علایم خاص و بندرت با ارتشاح بافت کبد همراه مىباشد. در مجموع این مرحله را دورهٔ نهفتگى (کمون) بیمارى مىنامند.
۲. مرحله استقرار کرم و ایجاد عفونت:
این مرحله با اولین تخمگذارى در کبد و سپس عضو اصلى شروع مىشود. از عوارض مهم کرم، کمخونى و سپس ضایعههاى بافتى است که براثر تخمگذارى و شروع آسیبهاى گرانولوماتوز عارض مىشود.
۳. مرحله مزمن:
بهعلت حضور کرم و تخم هر دو در اعضاء، باعث آسیبهاى پاتولوژیک و ضایعههاى گرانولوماتوز و فیبروز مىشود. علایم بالینى بصورت بزرگى کبد و طحال، کمخونى آشکار، درد ناحیه زیر شکم و مثانه و اشکال در دفع ادرار بروز مىکند. امکان مهاجرت تخم کرم به سایر اعضاء مانند دستگاه تناسلى و رودهها وجود دارد. از عوارض دیگر شیستوزوما ضایعههاى پوستى است که بهعلت ورود سرکر شیستوزوماى حیوانى – بخصوص پرندگان – در پوست بوجود مىآید. نوع دیگر به نام درماتیت سرکرى معروف است که عامل ایجاد شیستوزوماى گاومیش است و اورینتوبیلارز یا ترکستانیکوم نام دارد و از شمال کشور و سواحل دریاى خزر گزارش گردیده است.
- اپیدمیولوژى شیستوزوما هماتوبیوم در دنیا و ایران:
انسان تنها میزبان شیستوزوما هماتوبیوم است. آلودگى از راه پوست و تماس با آبهاى آلوده به سرکر صورت مىگیرد. بیمارى در کشورهاى آفریقائى و بعضى از کشورهاى آسیائى مانند ایران، عراق، سوریه، لبنان، عربستان سعودی، جنوب پرتغال، یونان و در بمبئى هندوستان انتشار دارد. میزان آلودگى در بعضى از کشورها، مانند مصر تا ۹۵% گزارش شده است. در ایجاد آلودگى به این کرم عوامل مختلفى دخالت دارند، از قبیل وجود حلزون میزبان واسط، کشاورزى و آبیارى و شرایط اقلیمى و غیره. این عارضه یک بیمارى شغلى است که بیشتر در کشاورزان شیوع دارد. سنین آلودگى بین ۱۰ تا ۲۰ و حداکثر ۳ تا ۱۵ سالگى است. انتقال بهطور معمول در فصل گرم صورت مىگیرد. با توجه به اقدامهاى صحیح پیشگیرى و کنترل در ۵۰ سال اخیر در چارچوب طرح سازمان جهانى بهداشت در کشور توسط انستیتو تحقیقات بهداشتى و دانشکده بهداشت دانشگاه تهران و مرکز مبارزه با بیمارىهاى واگیر، آلودگى به این کرم رفتهرفته کاهش پیدا کرد بهطورى که در چند سال اخیر هیچ مورد از آلودگى جدید گزارش نگردیده است. مراتب کنتزل قطعى بیمارى به سازمان جهانى بهداشت گزارش شده است تا مورد تأئید قرار گیرد.
- پیشگیرى و کنترل:
با توجه به زیستشناختى انگل و چرخه آن در طبیعت اولین اقدام براى پیشگیری، مبارزه با میزبان واسط، یعنى حلزون مىباشد. از روش شیمیایى و بکاربردن حلزونکشهایى مثل فرسکان ۵ppm، پنتاکلروفنیل ۱۰ppm و بایر ۱ppm73 علیه میزبان واسط استفاده مىشود. بهسازى محیط و ایجاد تسهیلهاى بهداشتی، مانند آب سالم و توالت بهداشتى و آموزش بهداشت و درنهایت درمان با داروى مناسب همراه با هم، مىتواند در پیشگیرى نتیجهٔ بهترى داشته باشد. نتیجه این اقدامها منجر به کنترل انگل در مناطق آلوده در کشور شده است.
فاسیولا (Fasciola)
این کرم از دستهٔ ترماتودها است. میزبان این کرم حیوانهاى علفخوار نشخوارکننده مانند بُز، گوسفند، گاو، شتر، گاومیش، آهو، خرگوش و … مىباشند. این ترماتود از دستهٔ فلوکهاى کبدى است و کرم بالغ در مجارى صفراوى بسر مىبرد. این جنس شامل دوگونه هپاتیکا و ژایگانتیکا است. انسان بهطور تصادفى گرفتار این کرم مىشود.
کرم بالغ فاسیولا هپاتیکا کرمى پهن، برگىشکل و هرمافرودیت است که درازى آن ۳۰ و پهنا ۵ تا ۱۰ میلیمتر است و رأس آن مخروطىشکل مىباشد. گونهٔ ژایگانتیکا بزرگتر و تا ۷۰ میلىمتر مىرسد. کرمها تخمگذار و اندازه تخم کرم ۱۲۰ تا ۱۵۰ میکرون و داراى دریچه بوده، به رنگ زرد متقارن است.
تخم کرم ازطریق مجراى صفراوى میزبان نهائى وارد روده شده، با مدفوع خارج مىشود. وقتى تخمها در آب قرار گیرند، میراسیدیوم آزاد و به درون بدن حلزون میزبان واسط که لیمنه نامیده مىشود، نفوذ مىکند. در نهایت سرکر، در بدن حلزون تشکیل و آزاد مىشود، در محیط خارج بصورت متاسرکر (سرکر درونپوشش) در مىآید و روى گیاههاى حاشیه مسیر آبهاى جارى قرار مىگیرد. میزبان نهائى با مصرف گیاهان آلوده به متاسرکر، عامل آلودهکننده را مىخورد. متاسرکر در روده آزاد مىشود. سپس بهطور فعال به محوطه عمومى شکم رفته، از راه کپسول گلیسون وارد کبد و مجارى صفراوى مىشود و طى ۲ تا ۳ ماه به کرم بالغ تبدیل شده، تخمگذارى مىکند. بیمارى ناشى از این کرم را فاسیولوز مىنامند. علایم بالینى بصورت درد ناحیه زیر جناغ سینه و سنگینى شکم، ترشى و نفخ روده، سرفههاى شبانه و بالارفتن ائوزینوفیل خون و ایجاد دانههاى جلدى و بندرت کمخونى بروز مىکند.
کرمهاى جوان به داخل بافت پارانشیم کبد مىرود و باعث افزایش فعالیت سنتز پرولین در کبد مىگردد. در آلودگى شدید و مراحل پیشرفته بیمارى امکان فیبروز بافت کبد وجود دارد. در بعضى موارد در سطح کبد، بهعلت وجود کرم امکان دارد آبسه تشکیل شود. تخمهاى کرم در قسمتهاى مختلف بافت کبد بهچشم مىخورند. این کرمها در مرحلهاى که وارد بافت مىشوند ممکن است خونخوارى کنند. با توجه به نشانهها و پیشینه بیمار، لازم است که آزمایش اختصاصى صورت گیرد. در این روش با کشیدن (درناژ) مایع دوازدهه، تخم در زیر میکروسکوپ تشخیص داده مىشود. چنانچه این روش امکانپذیر نباشد، باید با آزمایش مدفوع در سه نوبت و سه روز متوالى با استفاده از روش مستقیم و فرمالین اتر اقدام نمائیم. در پارهاى از موارد از روشهاى سرمشناختى استفاده مىشود. تا چند سال پیش درمان این کرم، بسیار مشکل بود، ولى در حال حاضر با بهرهگیرى از داروهاى تریکلابمدازول (Triclabemdazole) انسانى یا حیوانى بهمقدار ۱۰ میلىگرم به ازاء هر کیلوگرم وزن بدن در یک نوبت و درموارد شدید بیماری، تکرار آن بهفاصلهٔ ۲۴ ساعت بعد، بهآسانى درمان مىشود؛ بهطورى که در همهگیرى وسیع بیمارى در شمال ایران و اولین همهگیرى آن در کرمانشاه بهوفور مصرف شده و تأثیر سریع و قاطعى را نشان داده است.
- اپیدمیولوژى بیمارى فاسیولوز در دنیا و ایران:
آلودگى به این کرم براثر مصرف سبزىها، سالاد و آب آلوده عارض مىشود. این آلودگى در بیشتر نقاط و بخصوص در کشورهائى که به کار پرورش دامهاى اهلى اشتغال دارند، شایع است. میزبان اصلى کرم؛ گاو، گوسفند، بز، خوک، خرگوش و آهو مىباشند.
آلودگى به این انگل در نقاط مختلف کشور در حیوانهاى علفخوار گزارش شده است. نسبت آلودگى در مناطق شمال و غرب بیشتر از سایر نقاط است. شدت آلودگى در دامها بهترتیب در گوسفند، بز گاو و گاومیش مىباشد. حلزون میزبان واسط در کشور انواع لیمنه و گونههاى ژدروزیانا، ترانکاتولا، پرگرا، اوریکولاریا و استاگنالیس مىباشد.
در طى سالهاى ۶۸-۱۳۶۷ اپیدمى قابلتوجهى از فاسیولیازیس در کشور و در شهرهاى انزلی، رشت، لاهیجان از استان گیلان و در جمعیتى بین ۲۰۰۰ تا ۱۰،۰۰۰ نفر اتفاق افتاد که پس از پىگیرى لازم ازطرف دانشکده بهداشت دانشگاه تهران و انستیتو پاستور و دانشگاه علوم پزشکى گیلان بیمارى مهار گردیده و آلودگى کاهش پیدا کرد. درضمن اولین همهگیرى انسانى فاسیولیازیس، در غرب کشور، در سال ۱۳۷۸ در استان کرمانشاه بهوقوع پیوست که با همکارى دانشگاه علوم پزشکى کرمانشاه، انستیتو پاستور و دانشکده بهداشت دانشگاه تهران و اداره کل پیشگیرى و مبارزه با بیمارىها کنترل گردید.
- پیشگیرى و کنترل:
درزمینه پیشگیرى و کنترل کرم، با توجه به راه انتقال، اقدامهاى زیر الزامى است:
- مبارزه با میزبان واسط حلزون، با حلزونکشهاى مناسب
- آموزش بهداشت و آشنا نمودن ساکنان مناطق به نحوه آلودگى
- رعایت کردن اصول بهداشتى در مصرف سبزىهاى تازه و آب آشامیدنى
دیکروسلیوم دندریتیکوم (Dicrocoelium dendriticum)
این انگل نیز از دسته ترماتودهاى کبدى بوده، از بسیارى جهتها شبیه فاسیولا است. میزبانهاى واسط این کرم، حلزونهاى خشکزى هستند. میزبان قطعى و اصلى این کرم نیز علفخواران مىباشند. کرم بالغ ۱۵ میلىمتر درازا و ۵ میلىمتر پهنا دارد و کناره بدن دندانههائى دارد. شکل آن شبیه سرنیزه با پیکان است. تخم کرم بهاندازه ۳۰ تا ۴۰ میکرون و دریچهدار است.
تخمهاى حاوى میراسیدیوم در خشکى توسط حلزونهاى خشکزى از جنس زیرینا، هلیسلا و … خورده مىشود و پس از طى مراحل اسپوروسیت یک و دو به اجسامى به نام ژرمبال که داراى پوشش ژلهاى مىباشند، تبدیل مىشود و از حلزون خارج شده، در محیط بیرون توسط مورچهاى به نام فورمیکافوسکا (Formica Fusca) خورده مىشود و در بدن مورچه به متاسرکر تبدیل مىگردد. میزبان نهائى پس از خوردن مورچهٔ آلوده به متاسرکر آلودهشده، سرکر از روده عبور کرده، به کبد مىرود. بیمارىزائی، تشخیص، درمان، پیشگیرى و کنترل این کرم، شبیه فاسیولا مىباشد.
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
|
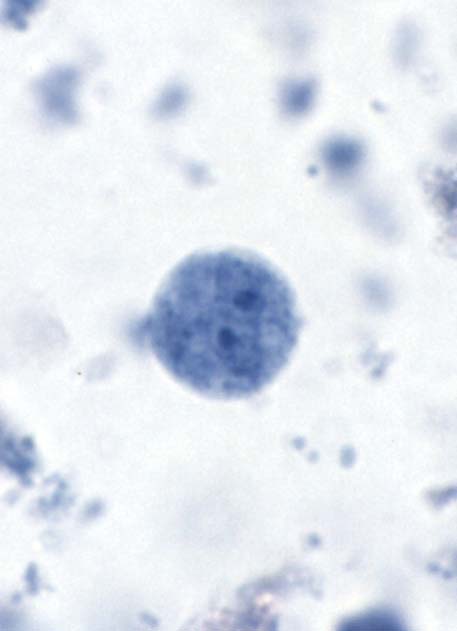
Cysts
A: Cyst of
E.
histolytica/E. dispar in an unstained concentrated wet mount
of stool. Notice the chromatoid body with blunt, rounded ends (arrow).
C: Cyst of E.
histolytica/E. dispar stained with trichrome.
Three nuclei are visible in the focal plane (black arrows), and the cyst
contains a chromatoid body with typically blunted ends (red arrow).
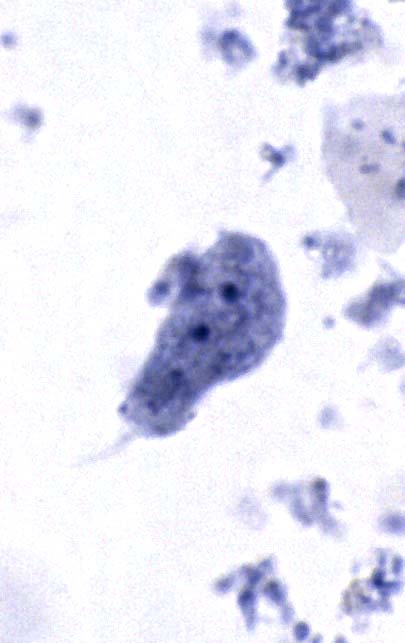
Trophozoites Erythrophagocytosis (ingestion of red blood cells by the parasite) is the only morphologic characteristic that can be used to differentiate E. histolytica from the nonpathogenic E. dispar. However, erythrophagocytosis is not typically observed on stained smears of E. histolytica.
E, F: Trophozoites of E. histolytica/E. dispar in a direct wet mount stained with iodine.
G: Trophozoite of E. histolytica/E. dispar, measuring approximately 16.7 µm,
stained with
trichrome. The image was
taken at 1000× magnification and contributed by the Kansas Department of Health and
Environment.
I: Trophozoite of E. histolytica with ingested erythrocytes stained with trichrome. The ingested erythrocyte appears as a dark inclusion. Erythrophagocytosis is the only characteristic that can be used to differentiate morphologically E. histolytica from the nonpathogenic E. dispar.
J: Trophozoites of
E. histolytica in a colon biopsy specimen, stained with hematoxylin
and eosin (H&E). |
موضوعات مرتبط: پارازيتولوژي
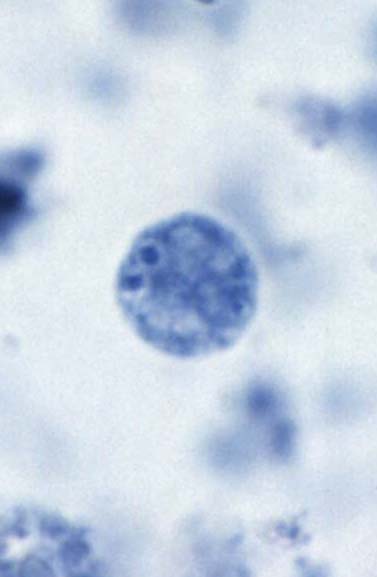
Cysts of Entamoeba hartmanni are similar to those of E. histolytica but smaller, measuring 5-10 µm. Mature cysts contain four nuclei that possess a small, discrete centrally-located karyosome and evenly-distributed peripheral chromatin. Cysts may not be visible in unstained specimens. The cytoplasm in mature cysts may contain diffuse glycogen and rounded or elongated chromatoid bodies with rounded ends.
 |
 |
| O | P |
O: Cyst of an E. hartmanni
in a wet mount, stained with iodine.
P: Cyst
of E. hartmanni stained with trichrome. Notice the
bluntly-ended chromatoid bodies.
Trophozoites of Entamoeba hartmanni usually measure 5-15 µm. These trophozoites possess a single nucleus that contains a small, compact centrally or eccentrically-located karyosome and fine, uniform peripheral chromatin. Nuclei are usually not visible in unstained specimens. The cytoplasm is finely granular. Movement in living trophozoites is described as nonprogressive.
 |
 |
| Q | R |
Q: Trophozoite of E. hartmanni stained with trichrome.
R: Trophozoite of
E. hartmanni stained with trichrome. In the upper-right of the
image is a cyst-like body of Blastocystis hominis.
موضوعات مرتبط: پارازيتولوژي
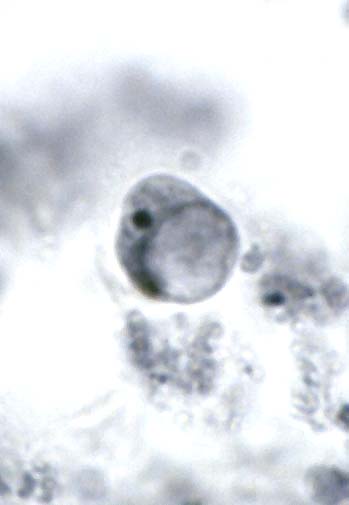
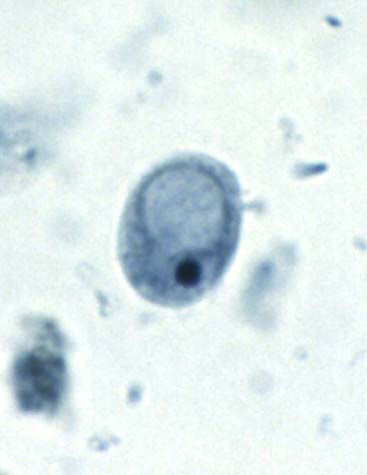
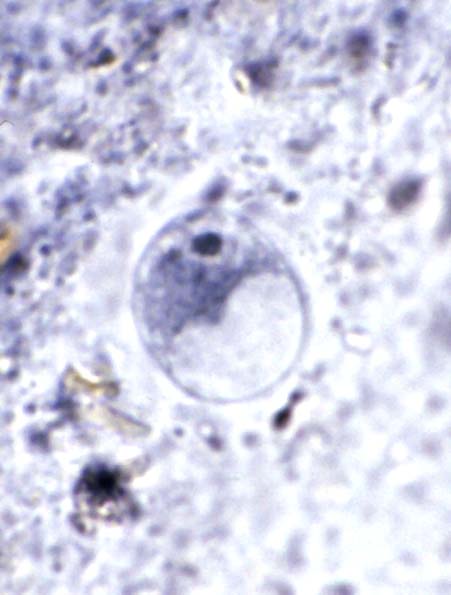
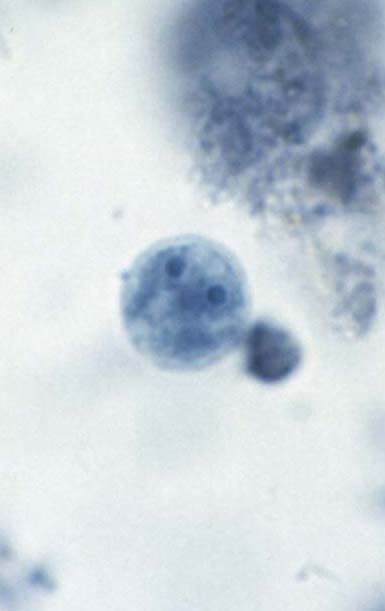
Dientamoeba fragilis
|
|
|
|
|
|
|
Like most intestinal amoebae (or in this case amoebae-like organism), Dientamoeba fragilis can cause mild to moderate diarrhea and abdominal discomfort. However, it is not known to be invasive like Entamoeba histolytica. Studies have shown that D. fragilis can survive in the eggs of the human pinworm, Enterobius vermicularis (1956, Am. J. Trop. Med. Hyg. 5: 258-265; 1977, Am. J. Trop. Med. Hyg. 26: 16-22). Thus, like the closely related Histomonas meleagridis, it is likely that transmission of this protozoan is also through ingestion of pinworm ova. One recent study (2000, J Clin Microbiol 38: 4653-4654) has revealed two distinct genetic variants. These may or may not represent distinct, morphologically similar species. | ||||
موضوعات مرتبط: پارازيتولوژي
Entamoeba gingivalis
|
|
|
|
|
|
Here's a fun fact. Several reports have documented colonization of the uterus by Entamoeba gingivalis. One intriguing study (1980, Acta Cytol. 24: 413-420) revealed about 10% of all intrauterine devices (IUDs) to be colonized by the filamentous plaque causing bacterium, Actinomyces. This bacterium is one favorite food item of Entamoeba gingivalis. Of those women with IUDs colonized by Actinomyces, approximately 10% of those also harbored the amoeba (IUDs without the bacterium had no amoebae). Thus, about 1% of all females with IUDs are thought to harbor uterine E. gingivalis. Food for thought? | |||
موضوعات مرتبط: پارازيتولوژي
Endolimax nana
|
|
|
|
|
|
Blastocystis hominis |
|
||
|
|
|
|
|
|
|
|
||
|
| |||
موضوعات مرتبط: پارازيتولوژي
Entamoeba coli
|
|
|
|
|
individual trophozoites from feces |
||
|
|
|
|
|
individual trophozoites from feces |
||
|
|
|
|
|
cysts from feces | ||
موضوعات مرتبط: پارازيتولوژي
Entamoeba histolytica
|
|
|
|
|
individual trophozoites from feces |
||
|
|
|
|
|
individual trophozoites from feces |
||
|
|
|
|
|
individual cysts from feces | ||
موضوعات مرتبط: پارازيتولوژي
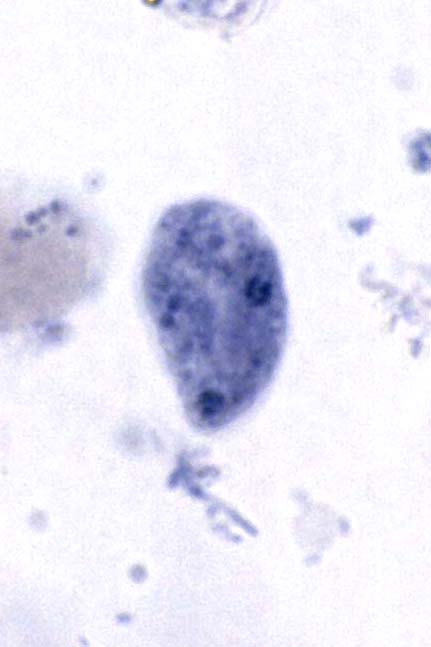
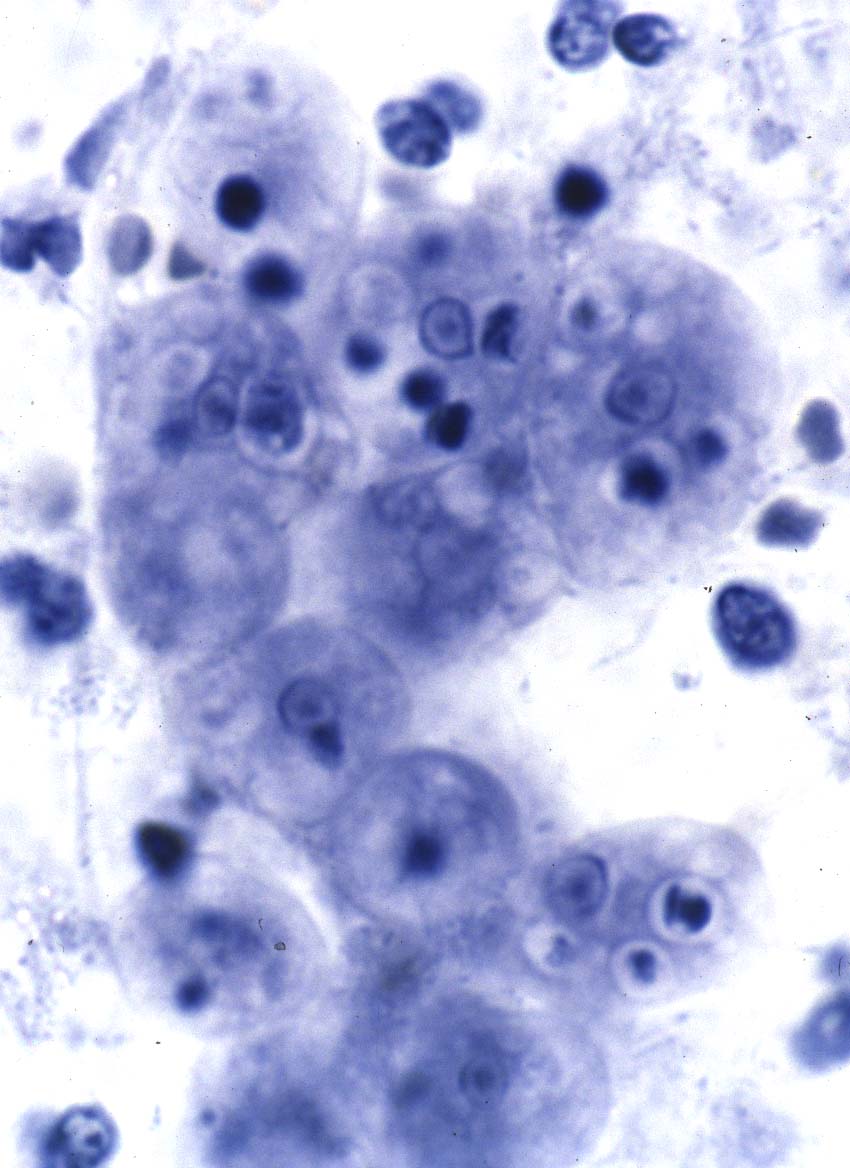
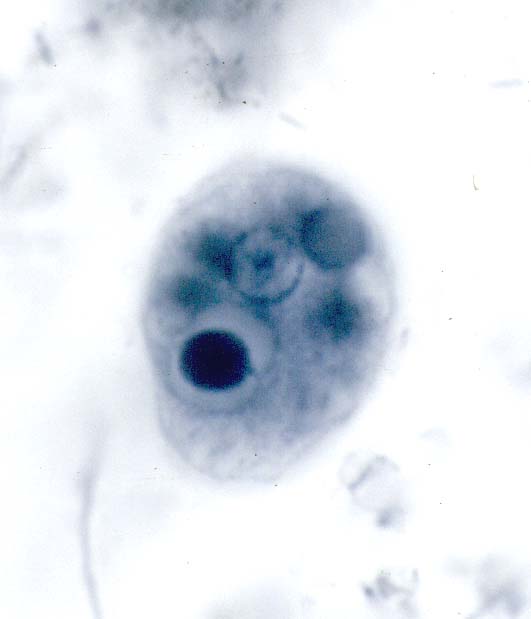
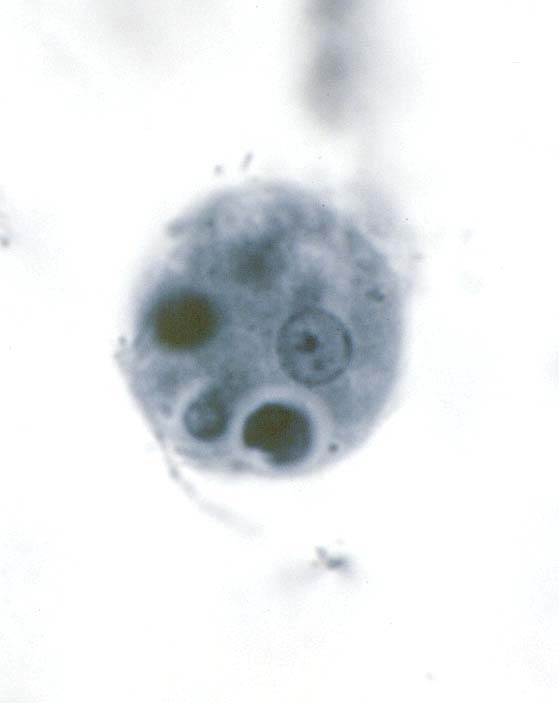
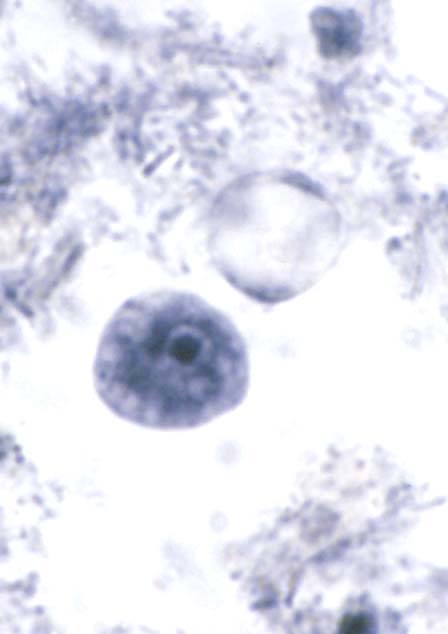
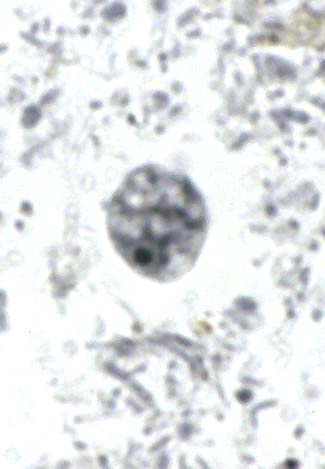
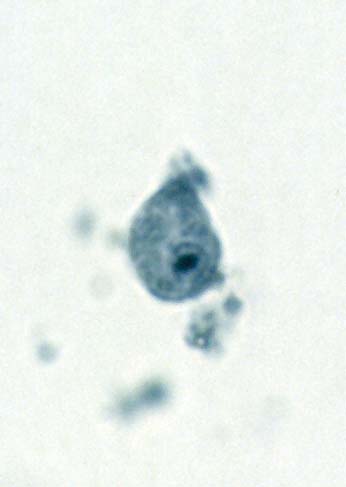
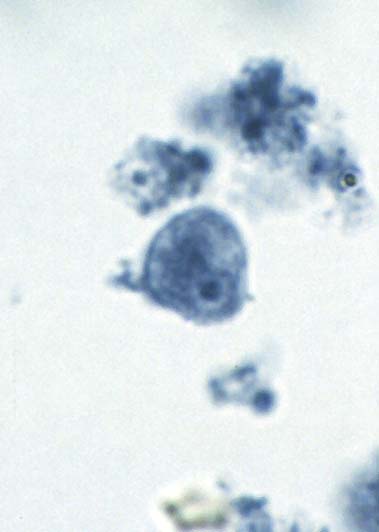
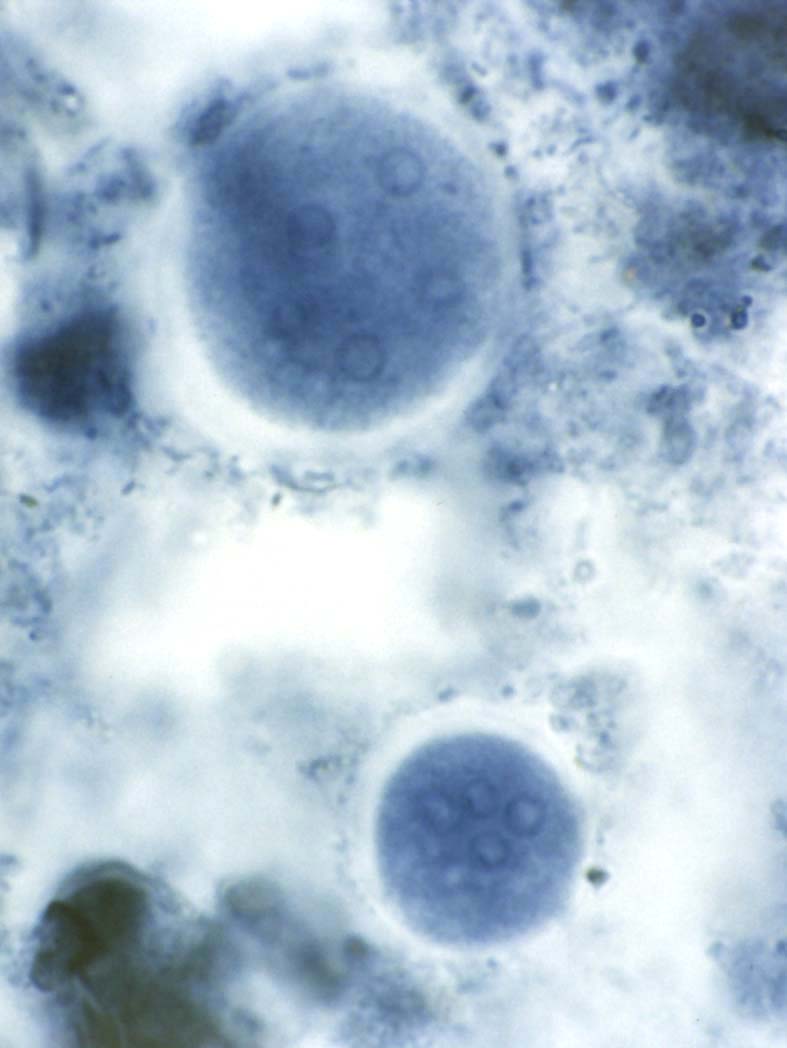
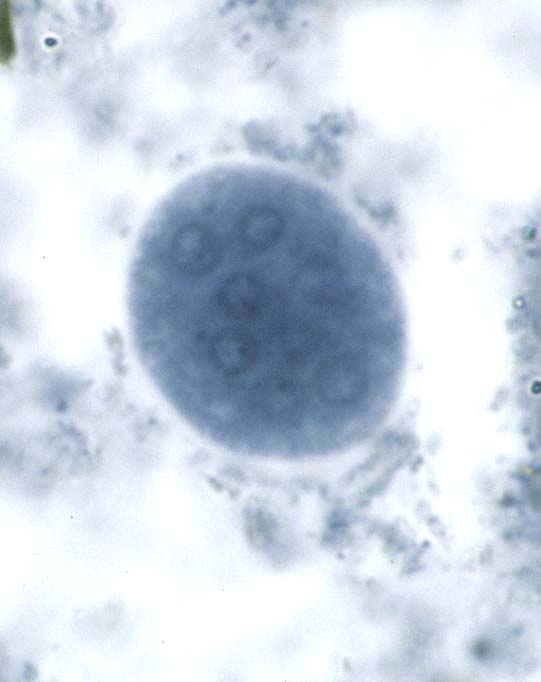
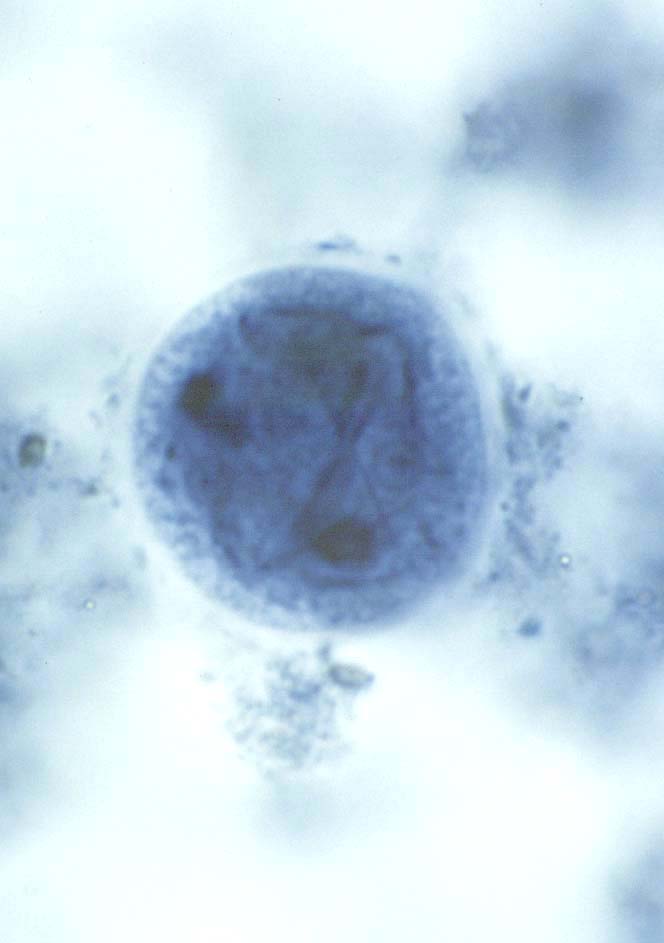
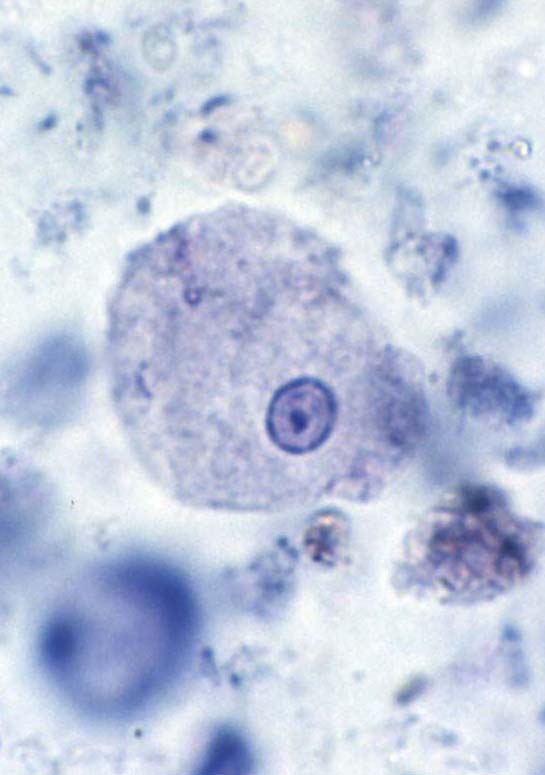
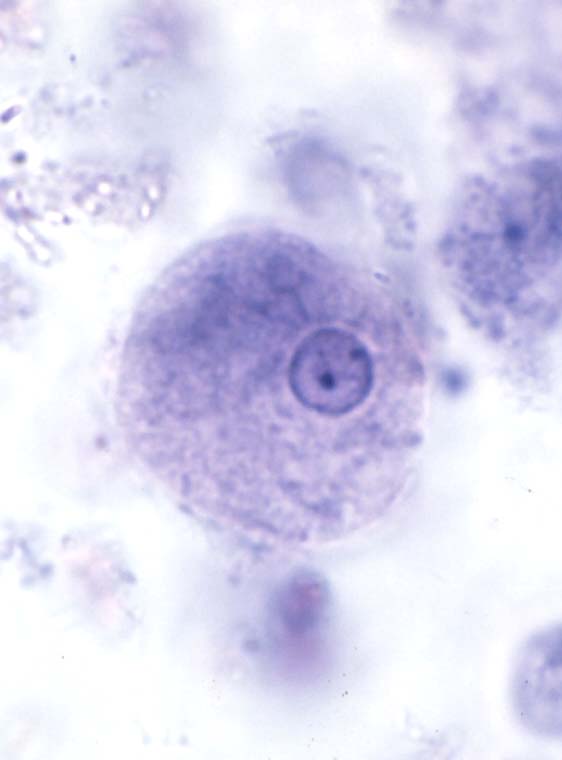
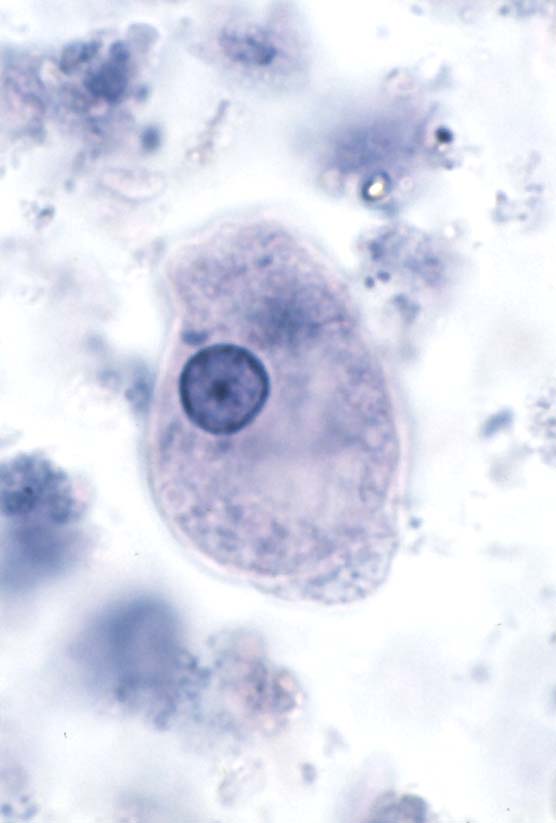
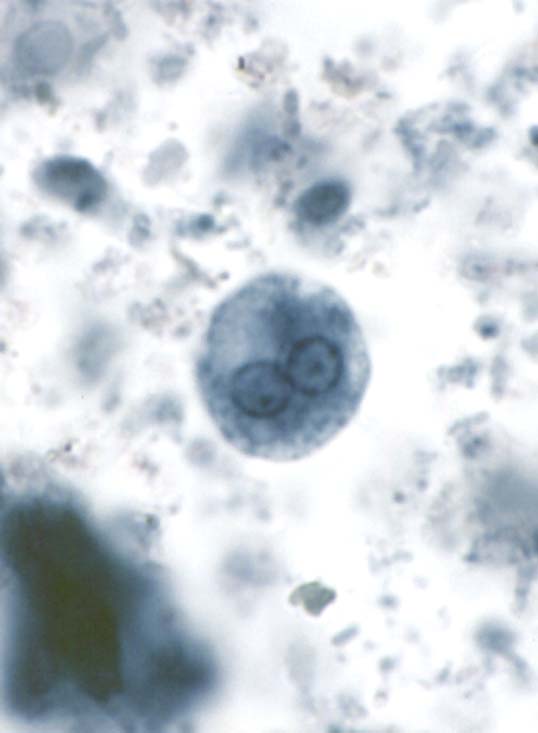
( عفونت با انگل آمیب هیستولیتیکا)
? مرور کلی
این انگل بیشتر عفونت روده ای ایجاد می کند ولی عفونت علامتدار فقط در 10% موارد رخ می دهد و باقی موارد بدون علامت می باشد. بعضی افراد بیشتر دچار آلودگی می شوند از جمله کسانیکه در مناطق با بهداشت پائین زندگی می کنند و یا کسانیکه به این مناطق سفر می کنند. همچنین افرادی که در محلهائی بطور گروهی زندگی می کنند مثلاً پادگانها، خانه سالمندان ، محل نگهداری افراد عقب مانده ذهنی نیز بیشتر به این بیماری مبتلا می شوند.
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
به طور کلی پنج سلسله برای موجودات زنده در نظر گرفته می شود که عبارتند از:
1- سلسله مونرا (Kingdom Monera): شامل باکتریها و جلبک های سبزآبی که دارای سلول های پروکاریوت ميباشند.
2- سلسله آغازیان (Kingdom Protista): شامل تک یاخته ایهایی است که دارای سلولهای یوکاریوت میباشند.تغذیه آن ها از راه هتروتروفیک و انگلی ویا از طریق فتوسنتز صورت می گیرد. این سلسله از موجودات زنده به دو زیر سلسله آغازیان گیاه مانند (Protophyta) و آغازیان جانورمانند (Protozoa) تقسیم بندی می شوند.
3- سلسله قارچ ها (Kingdom Fungi): دارای سلولهای یوکاریوتی می باشند و دیواره یاخته ای آن ها از جنس کیتین است.دو گروه عمده آن ها عبارتند از مخمرها (تک یاخته ای) و کپک ها (توده سلولی).
4- سلسله گیاهان (Kingdom Plantae): که خزه تا گیاهان عالی را شامل می شوند.
5- سلسله جانوران (Kingdom Aniimalia): که اسفنج ها تا جانوران عالی را شامل می شوند. جانور موجود زنده ای است با سلولهای یوکاریوت، دارای سلولهایی است بدون دیواره اسکلتی و پلاست، سلول جانوری برخلاف سلول گیاهی دارای سانتریول است که به صورت هتروتروفی تغذیه میکند.
موضوعات مرتبط: پارازيتولوژي
 |
به گزارش ايسنا، در سالك نوع روستايي (مرطوب) موشهاي صحرايي مخزن بيماري هستند و پشه خاكي ماده پس از خونخواري از موش صحرايي مبتلا، آلوده شده و در خونخواري مجدد در فرد سالم باعث انتقال بيماري به او ميشود.
علائم سالك چيست؟
پس از چند هفته تا چند ماه از گزش پشه خاكي آلوده، برجستگي كوچك قرمز رنگي ظاهر شده كه به تدريج بزرگ و بزرگتر شده و مركز آن زخم ميشود. تعداد ضايعات معمولا يكي است و ممكن است متعدد نيز باشد. در سالك نوع روستايي ترشحات چركي در اطراف زخم وجود دارد و اطراف آن قرمز و برجسته است كه به همين دليل به آن نوع مرطوب گفته ميشود. در سالك نوع شهري ضايعه معمولا بدون ترشح و چرك است بنابراين به آن نوع خشك نيز ميگويند. احتمال عفونت ثانويه با باكتريها نيز وجود دارد كه در بيمار ايجاد عوارض ميكند.
ضايعات معمولا بدون درد و خارش است.ضايعه سالك به شكل يك زخم بدشكل ممكن است براي بيشتر از يك سال باقي بماند كه موجب اثرات رواني در بيمار حتي پس از بهبودي شود. در برخي موارد با تهاجم به پلك و بيني ممكن است موجب ايجاد ضايعه ماندگار در چهره و يا تغيير شكل شديد در بيمار شود. همچنين ايجاد عفونت ثانويه با باكتريها، ممكن است عوارض منتشر شديد را ايجاد كند.
آيا سالك قابل پيشگيري است؟
با رعايت موارد ذيل ميتوان احتمال ابتلا به سالك را بسيار كاهش داد و يا اصلا به آن مبتلا نشد:
در مناطقي كه اين بيماري وجود دارد حتيالامكان در هنگام غروب آفتاب و شب از خانه خارج نشويد، چرا كه در اين زمان پشه خاكي حداكثر فعاليت را دارد. روي پنجرهها توري مناسب نصب و پشت درها پرده مناسب آويزان كنيد تا امكان ورود پشه خاكي به داخل خانه به حداقل برسد. در هنگام غروب آفتاب و در طول شب از پشهبند آغشته به حشرهكش استفاده كنيد. براي از بين بردن پشهها در داخل اتاقها از اسپري حشرهكش استفاده كنيد. در صورت بروز سالك درمان خود را جدي بگيريد؛ چرا كه در نوع شهري امكان انتقال بيماري به افراد سالم وجود دارد. خانه خود را با فاصله مناسب از اصطبل دامها بسازيد. در جمعآوري و دفع مناسب زباله، نخالههاي ساختماني و تسطيح مخروبهها كه مكانهاي مناسبي براي تكثير پشه خاكي هستند دقت كنيد و با مسئولين مربوطه همكاري كنيد. جهت معدوم كردن جوندگان در نوع روستايي با مسئولين ذيربط همكاري كنيد. در كنترل بيماري در سگها و نگهداري بهداشتي سگها در نوع شهري با مسئولين همكاري كنيد.
آيا بيماري سالك نياز به درمان دارد؟
در سالك نوع شهري چون بيماران مخزن بيماري هستند حتما لازم است بيماران تحت درمان قرار گيرند تا با درمان و بهبودي حالت مخزن بودن آنها از بين برود.
لذا خطر آلوده شدن پشههاي خاكي و انتقال بيماري وجود نخواهد داشت. در سالك نوع روستايي فقط موارد خاص تحت درمان قرار ميگيرند كه شامل ضايعات بيشتر از 3 سانتيمتر، ضايعات موجود در صورت، تعداد بيشتر از 3 ضايعه، ايجاد ضايعه منتشر سالكي و وجود ضايعه در روي مفاصل، ميباشند.
درمان سالك به دو صورت موضعي و عضلاني انجام ميشود. درمان موضعي به صورت تزريق دارو به اطراف زخم هفتهاي يكبار و يخ زدن آن توسط مواد خاص (كرايو) دو هفته يكبار (حداكثر 12 هفته) انجام ميشود. درمان عضلاني به صورت تزريق روزانه دارو به مدت 14 روز (در نوع روستايي) و 21 روز (در نوع شهري) است.پانسمان ضايعه سالكي در كنترل بيماري از اهميت خاصي برخوردار است. پانسمان ضايعه ضمن پيشگيري از عوارض عفوني، باعث جلوگيري از آلوده شدن پشه خاكي و قطع زنجيره انتقال ميشود. بنابراين لازم است محل زخم را روزانه يك يا دو بار با آب لولهكشي و صابون شسته و با بتادين يا پماد اكسيد دوزنگ پانسمان شود.
موضوعات مرتبط: پارازيتولوژي
هدف اصلي ازانجام آزمايش مستقيم نمونه مدفوعي كه حاوي ماده نگهدارنده نميباشد بررسي حركت تروفوزوئيت تك ياختهها، گزارش رنگ، قوام، ميزان WBC, RBC و .... است بنابراين روش صحيح اين است كه گزارش آزمايش مستقيم نمونه به صورت گزارش اوليه به پزشك داده شود و گزارش روش تغليظ و رنگ آميزي دائمي بعداً به اطلاع پزشك برسد.
همانطوري كه قبلاً ذكرگرديد بايد به اين نكته توجه نمود كه نمونه مدفوعي كه در ماده نگهدارنده جمع آوري ميشود جهت انجام آزمايش مستقيم مناسب نيست، اما ميتوان در رابطه با نوع ماده نگهدارنده بر روي اين نمونه آزمايش تغليظ و رنگ آميزي دائمي را انجام داد. استفاده از روش تغليظ به عنوان قسمتي از روش كامل بررسي نمونه مدفوع جهت جستجوي انواع انگلها ميباشد. تعداد ارگانيسمها كه ممكن است در آزمايش مستقيم تشخيص داده نشود، بوسيله اين روش شناسايي ميگردد. دو نوع روش تغليظ وجود دارد.
1- شناور سازي (Flotation)
2- رسوب گيري (Sedimentation)
اساس اين روشها آن است كه كيستهاي تك ياختهها، اووسيست، تخم كرمها و لاروها از مواد اضافي موجود در مدفوع بوسيله عمل سانتريفوژ نمودن و با اساس تفاوت در وزن مخصوص جدا ميگردد.
1- روش استاندارد شناورسازي با سولفات روي (Zinc sulfate flotation) در روش شناور سازي، كيستهاي تك ياخته و بعضي از تخم كرمها از مواد اضافي موجود در مدفوع، بر اساس استفاده از يك مايع با وزن مخصوص بالا، جدا ميگردند. عناصر انگلي در سطح مايع مشاهده و مواد اضافي در ته لوله باقي ميماند. اين روش آسانتر از روش رسوب گيري است، اما به هر حال بيشتر تخم كرمها مانند تخمهاي دريچه دار و يا تخمهاي خيلي سنگين مانند تخم آسكاريس غير بارور با اين روش تغليظ نميگردند.
بايد وزن مخصوص محلول سولفات روي در حد معيني باشد و نيز همه ارگانيسمهايي كه در سطح مايع و در رسوب تجمع حاصل كردهاند، جدا گرديده و تشخيص داده شوند. بايد نمونه در مدت 15 تا '20 بعد از مرحله سانتريفوژ نهايي بررسي شود، در غير اين صورت ارگانيسم شكل طبيعي خود را از دست داده و يا تخريب ميگردد.
نمونه: بايد تازه باشد و يا در محلول نگهدارنده مانند فرمالين 5 يا 10 % بافره و يا SAF = Sodium Acetate – Acetic Acid – Formalin نگهداري شده باشد.
- براي نمونههاي خيلي آبكي مرحله سانتريفوژ روش تغليظ را ميتوان حذف نمود.
مواد:
فرمالين 5 يا 10 % بافره يا SAF- سرم فيزيولوژي 0/85g%، محلول سولفات روي (كحلول آبي 33)، حدود 330 گرم سولفات روي را با آب مقطر (به ميزان 670 ميلي ليتر) به حجم ليتر برسانيد.
وزن مخصوص محلول فوق بايد جهت نمونههاي نگهداري شده در فرمالين به ميزان 20/1 و براي نمونههاي تازه 18/1 باشد. در غير اين صورت بايد بوسيله اضافه نمودن سولفات روي و يا آب مقطر تنظيم گردد و در بطريهاي در پيچ دار ذخيره گردد. تاريخ انقضاء را به مدت 36 ماه بعد از تاريخ ساخت بر روي بر چسب شيشه بنويسد و يا در صورتي كه وزن مخصوص از 02/0± واحد تغيير كرده باشد، بايد محلول جديدي ساخته شود.
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب

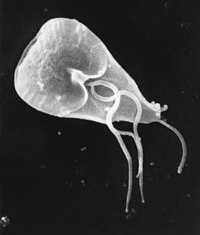
ژیاردیـا لامبلیــا (دئودنالیس) یکـی از پاتوژنهـای تکیاختهای مهم است که در طبقه بندی جزو تاژک داران رودهای قرار میگیرد. این انگل انتشار جهانی داشته، شیوع آن حدود ۲۰۰ میلیون نفر در دنیا تخمین زده می شود.
در مرور ۳۰۰ بررسی انجام گرفته در زمینه انگل های روده ای انسان درایران در نیم قرن گذشته، ژیاردیا در کنار آنتامبا هیستولیتیکا، شایع ترین تک یاخته های بیماریزا بوده اند. مهمترین راه انتقال آن توسط آب آلوده بوده ولی انتقال فرد به فرد و نیز انتقال از راه غذا نیز اهمیت دارد.
مهمترین علایم بیماری به ترتیب شیوع شامل: اسهال، سستی، نفخ شکم، دفع مدفوع چرب و بد بو، کرامپ های شکمی، تهوع، بی اشتهائی، کاهش وزن، استفراغ، تب، کهیر و یبوست می باشند.
عواملی که باعث افزایش احتمال این عفونت می شوند،عبارتند از :زندگی در محیط های شلوغ و غیر بهداشتی(که در مورد کودکان مهمد کودک بسیار مهم است)،آب آشامیدنی غیر استاندارد ، کاهش اسید معده و رعایت نکردن بهداشت فردی . از خوردن غذای پخته نشده خودداری کنید .
در هنگام مسافرت و گردش خارج از منـزل از مصرف آب های غیـربهداشتی حتی بـرای شستشو خودداری کنید .
اگرچه بیماری خوش خیم است، در بعضی افراد بویژه بچه ها و خانمهای باردار ممکن است بیماری شدید با کاهش مایعات بدن و نیاز به بستری شدن ایجاد کند . اسهال مزمن ناشی از ژیاردیا خودبخود یا با درمان بهبود می یابد ولی بویژه در بچه ها با کاهش وزن، علایم شبیه اسپرو، استئاتوره و سوءجذب ویتامین بی ۱۲، ویتامین آ، پروتئین دی، گزیلوز و آهن همراه است . گاهی عدم تحمل لاکتوز وجود دارد. نظرات در مورد تأثیر ژیاردیازیس مزمن در رشد کودکان هنوز مورد بحث است.
روش تشخیص معمــول ژیاردیازیس، آزمــون میکروسکوپی مستقیم مدفوع برای یافتن انگل می باشد
اتیولوژی
ژیاردیا لامبلیا(G.lamblia) یک تک یاخته تاژکدار است که تروفوزوایت پهن و گلابی شکل آن بین ۵/۹ تا ۲۰ میکرون طول و ۵ تا ۱۵ میکرون عرض دارد. دارای دو هسته و چهار زوج تاژک است. کیست بیضوی آن، ۱۰ میکرون طول، ۸ میکرون عرض(به طور متوسط) و دو یا چهار هسته دارد.
وجود صفحه مکنده در سطح شکمیژیاردیا چسبیدن آن را به مخاط روده تسهیل مینماید. PH مطلوب برای تروفوزوایت ۶ تا ۷ است و در اثر شرایط نامساعد (اسید معده) به سرعت نابود میگردد و به نظر نمیرسد که در انتشار بیماری نقشی داشته باشد مدفوع معمولا تنها حاوی کیست است اما در زمان بروز اسهال، تروفوزوایت نیز ممکن است مشاهده شود. کیست در قسمت انتهائی ایلئوم تشکیل میشود و قادر است به مدت ۳ ماه در آب زنده بماند. غلظتهای معمول کلر که برای تصفیه آب آشامیدنی به کار میرود کیست را از بین نمیبرد. هر کیست پس از رسیدن به ژژونوم، چهار تروفوزوایت آزاد میکند.
اپیدمیولوژی
این انگل از تمام نقاط دنیا گزارش شده است اما میزان آلودگی انسانها در
مناطق مختلف بین ۱ تا ۲۵ درصد متفاوت است. در مناطق گرمسیر و نقاطی که
تراکم جمعیت زیاد و امکانات بهداشتی کم است شیوع بیشتری دارد.
اطفال حدود سه بار بیش از بزرگسالان مستعد ابتلاء به بیماری هستند و به همین دلیل موارد آلودگی با ژیاردیا در مدارس ابتدائی و یتیم خانهها بیشتر مشاهده میگردد.
انسان تنها مخزن شناخته شده انگل است و انتقال بیماری از شخص به شخص یا از طریق مصرف غذا و آب آلوده (fecal-oral)صورت میگیرد.
به ندرت با نفوذ فاضلاب در آب آشامیدنی یک شهر ممکن است عفونت ژیاردیائی به صورت همه گیر بروز کند و باید توجه داشت که کلرینه کردن آب به روش معمول کیست ژیاردیا را نابود نمیکند. در برخی از موارد اسهال مسافران، ژیاردیا مسئول بوده است.
نشانه های بالینی
در اکثر موارد آلودگی به ژیاردیا موجب بروز نشانه بالینی نمیگرددو در عده
کمیاز بیماران نیز شدت نشانههای بالینی از نفخ خفیف و سوء هضم تا اسهال
شدید و سوء جذب متفاوت است. ژیاردیا هر چند که در شیرخواران نیز مشاهده
میگردد اما در کودکان بزرگتر شایعتر است.
کیست ژیاردیا ممکن است در مدفوع تعدادی از افراد سالم جامعه (حاملین) یافت شود بدون آنکه نشانه بالینی داشته باشند.
فاصله بین آلودگی و بروز علائم حدود ۱۵ روز است و شروع بیماری ممکن است ناگهانی وبه صورت یک گاستروآنتریت حاد یا تحت حاد باشد. بی اشتهائی، تهوع، احساس سنگینی در اپیگاستر و اسهال آبی در اغلب بیماران وجود دارد. اسهال ممکن است مزمن شود و یا به صورت متناوب ظاهر گردد.
شکل مزمن(سندرم سوء جذب):
در بعضی موارد اسهال ناشی از ژیاردیا مزمن میشود و چند ماه طول میکشد. کاهش وزن، اتساع شکم و نفخ ظاهر شده، مدفوع کمرنگ و حجیم و بدبوست و تابلوی بیماری مشابه بیماری اسپرو میگردد. این مسئله میتواند علاوه بر کاهش وزن سبب اختلال در رشد کودکان گردد اما تمام اختلالات پس از درمان موفقیت آمیز عفونت، بهبود مییابند.
در این شکل از بیماری اختلال جذب چربی وجود دارد و ممکن است جذب گزیلوز ویتامین B12 نیز کاهش یابد.
پیشگیری :
اقدامات بهداشتی از نظر جمع آوری صحیح فاضلاب، محافظت منابع آب آشامیدنی از آلودگی و رعایت بهداشت فردی اصول کلی پیشگیری از بیماری را تشکیل میدهند. توصیه میشود تا اطرافیان نزدیک بیمار از نظر وجود ژیاردیا در روده (آزمایش نمونه مدفوع) مورد بررسی قرار گیرند.
این بیماری چه علائمی دارد ؟
در این بیماری ۱ تا ۳ هفته پس از مصرف آب آلوده ( آب کلردار بر دوره کیستیک بیماری اثر ندارد )اسهال انفجاری ،دل پیچه ،نفخ ،تهوع ،استفراغ ، تب خفیف ایجاد می شوند . به طور کلی اغلب موارد بدون علامت است . در مورد علامتدار اسهال ضعیف تا شدید کاهش وزن ،سوء جذب چربی ، تهوع و نفخ شکم دیده می شود .
زمان بروز علائم
پاسخ به عفونت در افراد مختلف است :
۱ – گاهی هیچ علامتی ظاهر نمی شود .]
۲ – گاه بیماری حاد با شروع ناگهانی اسهال انفجاری است .
۳ – گاهی نیز اسهال مزمن و سوء جذب که غالباً ماهها بطول می انجامد .
چقدر طول می کشد ؟
در صورت درمان موفقیت آمیز گاه ظرف یک هفته بهبود پیدا می کند و در صورتی که به صورت اسهال مزمن و سوء جذب ( شامل موارد ناشی از آنتی بیوتیک ) همراه با نفخ و اتساع و دردشکمی شود غالباً ماهها طول می کشد تا برطرف شود .
چگونه منتشر می شود ؟
ژیاردیا انتشار جهانی دارد و باعث عفونت در انسان ، سگ و حیوانات وحشی می شود
انتقال از فرد به فرد ، از طریق انتقال مدفوع آلوده به دهان یا بوسیله نوشیدن یا خوردن آب و غذای آلوده حاصل می شود .
چه کسی در معرض خطر است ؟
افرادی که در مواجهه با بیمار مبتلا به آن هستند ، مصرف کنندگان آب آلوده و غیرتصفیه شده مهدکودک ها ، مراکز نگه داری از عقب ماندگان ذهنی و مسافران به نواحی قفقاز و روسیه و کوههای راکی در معرض خطر هستند .
چه کنم اگر شک به ابتلای آن را داشته باشم ؟
با مراجعه به پزشک ، آزمایش نمونه های متعدد مدفوع برای مشاهده این انگل لازم است .
آگهی
در ۳۰ درصد بیماران ۱ تا ۲ هفته تست های مدفوع مثبت است .
چگونه تشخیص داده می شود ؟
اکثر موارد به وسیله نمونه برداری بالام یا تغلیط فرمالین – اتر ،کیست یا تروفوزوئیت ژیاردیا را تشخیص می دهند . قدم بعد در صورت عدم تشخیص ، آزمایش محتویات دوازدهه بوسیله نمونه برداری مستقیم است و بندرت نیاز به نوع لوله گذاری در دوازدهه می باشد . از آزمون ELISA می توان برای تعیین آنتی ژن های ژیاردیا در مدفوع استفاده کرد .
چگونه درمان می شود ؟
داروهای زیادی از جمله فورازولیدون ، مترونیدازول و کیناکرین در درمان ژیاردیاز مؤثرند . درمان تمام بیماران از جمله حاملین بدون علامت بخصوص بچه ها و دست اندرکاران موادغذایی باید انجام شود .
مصرف کیناکرین و مترونیدازول در حاملگی ممنوع است با رعایت بهداشت فردی و پرهیز از آب آلوده از ابتلای به آن پیشگیری کنید
موضوعات مرتبط: پارازيتولوژي
انگلي به نام شيستوزوماها
حدود 200 ميليون نفر در دنيا از انگل شيستوزوميا رنج مي برند. اين انگل سه نوع است : 1. هماتوبيوم، 2.مانسوني ، 3. ژاپونيکوم. البته دو نوع ديگر نيز در سالهاي اخير کشف شده اند که در اين مقوله نمي گنجد.
به گزارش سلامت نيوز، شيستوزوما در ايران به ويژه در نواحي جنوبي ( خوزستان ) بيشتر شايع است.
1. شيستوزوما هماتوبيوم
اين نوع انگل در خاورميانه وآفريقا بسيار شايع است وبه مدت 2 تا 3 ماه در بدن انسان به صورت نهفته وکمون مي ماند .
اين انگل از راه آب آلوده به انگل وتوسط « سرکر» که فرم ميکروسکوپي شيستوزوما است وارد پوست انسان شده يا از طريق دستگاه تناسلي هجوم مي آورد.
سپس وارد عروق ( وريدهاي ) بدن شده وپس از 2 تا 3 روز توسط جريان خون به ريه ها ومثانه و حالب منتقل شده ودر آنجا شروع به تخم ريزي مي کنند.
هماتوبيومها بيشتر در مثانه وحالب و روده وجود دارند ميزبان واسط ( حلزون ) منتقل مي شوند.
تظاهرات باليني
سوزش ادراري ، خونريزي ادراري، اختلالات کليوي ومغزي ومثانه از علائم باليني شيستوزوما هماتوبيوم هستند. آب آوردن کليه ها ونارسايي کليوي وعفونت ادراري ومغزي وسرطان مثانه وحتي مرگ نيز شايع است.
تشخيص
تشخيص نوع هماتوبيوم با مشاهد? تخمهاي شاخص انگل در بافتها يا ادرار است که با ميکروسکوپ مورد بررسي قرار مي گيرد. بررسيهاي آنتي بادي و آنتي ژن در تشخيص کمک مي کنند.
درمان
داروهايي چون، پرازي کوانتل ، متريفونات در درمان شيستوزوما هماتوبيوم مؤثرند.
پيشگيري
حذف حلزونهاي واسط از محيط ، بهداشت آب شهري واستخرها وبرکه هايي که در آن شنا مي شود، شيمي درماني گسترده افراد در معرض خطر از راههاي پيشگيري هستند.
2.شيستوزوما مانسوني
محل زيست و نشو ونماي اين انگل بيشتر در امريکاي جنوبي وافريقا و خاورميانه است. انگل بيشتر کبد را درگير مي کند و وريد باب را دچار انسداد و گرفتگي مي نمايد.
اختلالات کليوي و مغزي و پوستي نيز شايع است. اين انگل در مدفوع انسان قابل تشخيص است و با بيوپسي رکتوم وتست هاي سرولوژيکي هم مي توان به تشخيص نهايي رسيد. مانسوني با داروهايي چون پرازي کوانتل و اگزامني کوين قابل درمان است.
3.شيستوزوما ژاپونيکوم
اين انگل بيشتر در جنوب شرقي آسيا ، به ويژه چين وفيليپين يافت مي شود وميزبانان واسط، حلزونهاي دوزيست هستند. افزون بر انسان، پستانداران ديگري مانند گاو وبوفالوي آبي از مخازن انگل هستند.
دوره کمون يک ماه است وسبب سفت و سخت شدن ( فيبروز ) وريد باب ( پيش از ورود به کبد ) مي شوند.
اختلالات مغزي ( آنسفاليت ) وکليوي وکبدي و پوستي و تظاهرات باليني اين انگل به شمار مي روند.
تشخيص توسط مشاهد? تخمها در مدفوع فرد آلوده يا بافتها ، و از راههاي ميکروسکوپي وسرولوژي است. درمان با پرازي کوانتل است.
موضوعات مرتبط: پارازيتولوژي
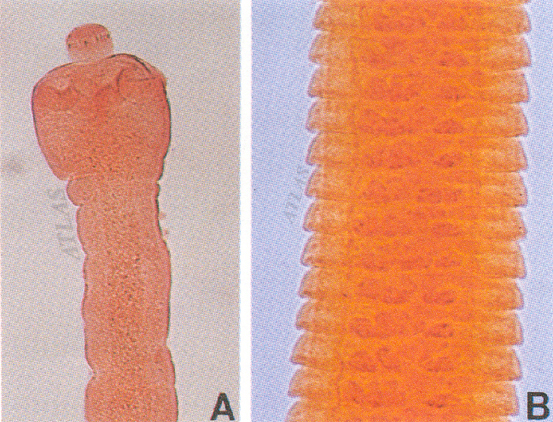
کرم کدو خوک و انسان یا تنیاسولیوم از زمانهای قدیم شناخته شده است. یک سر کوچک گره مانند یا اسکولکس دارد که در کنارههای آن چهار مکنده یا بادکش و در نوک یا روستلوم آن دایرهای از قلابهای متعدد دیده میشود. گردن یا منطقه جوانه ، اسکولکس را به بدن متصل میسازد. بدن شامل رشتهای تا ۱۰۰۰ بند یا پروگلوتید میباشد.بادکشها و قلابها بکار چسبیدن اسکولکس به دیواره روده میزبان میآید و زنجیره پروگلوتیدها در حفره روده آزادانه قرار گرفته است. پروگلوتیدهای جدید در ناحیه گردن دائما بوسیله جوانه زدن پدید میآیند و با فشار پروگلوتیدهای دیگر به عقب رانده میشود. همچنان که پروگلوتیدها به عقب میروند، اندازه آنها افزایش یافته ، کاملتر شده بالاخره جدا میگردند
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
بند بارور تنیا ساژیناتا:
هر بند دارای انشعابات و رحم پر از تخم میباشد و فاقد منفذ است.
هر طرف تنه رحمی تعداد 15-30 شاخه جانبی منشعب میشود
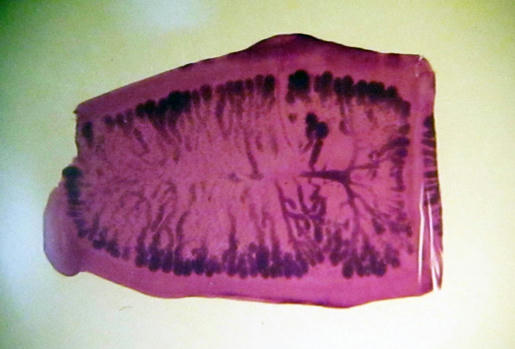
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
این انگل بیشتر عفونت روده ای ایجاد می کند ولی عفونت علامتدار فقط در ۱۰% موارد رخ می دهد و باقی موارد بدون علامت می باشد. بعضی افراد بیشتر دچار آلودگی می شوند از جمله کسانیکه در مناطق با بهداشت پائین زندگی می کنند و یا کسانیکه به این مناطق سفر می کنند.
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
انگل شناسی در تاریخچه خود مراحل مختلفی را پشت سر نهاده است که امروزه هر یک از آنها جایگاه ویژه خود را دارند . اولین و بارزترین مرحله آن کشف انگل هاست . کشف و نامگذاری انگل های ناشناخته ، مطالعه آنها و قرار دادن آنها در سیستم های طبقه بندی بخش هیجان آور انگل شناسی امروزی است . حیوانات اهلی و وحشی به تعداد زیادی انگل مبتلا میشوند که انگل شناسان باید به آنها توجه کنند . درست است که حیوانات وحشی هم در معرض انواع آلودگی های انگلی اند ولی بدلیل پراکندگی و زندگی گونه های مختلف آنها در اقلیم های مجزا در معرض همه گیری شدید و مرگ قرار ندارند . در حالیکه حیوانات اهلی که سالیان سال تعداد زیادی از آنها در مراتع و آغل ها محصورند و یا مدفوع خود تخم یا نوزاد کرم ها و کیست تک یاخته ها را خارج می کنند باعث تراکم این عوامل بیماریزا در زمین میشوند. بنابراین ممکن است تعداد کرم های بالغ در این حیوانات باعث نابودی مبتلایان و کاهش رشد آنها شود . یکی دیگر از جنبه های انگل شناسی حیوانی نقش حیوانات اهلی و وحشی در انتقال آلودگی به انسان است که دسته ای از بیماریهای مشترک بین انسان و حیوان میباشند . آلودگی های انگلی از راه های مختلف به سلامت انسان و رفاه انسان آسیب می رساند . یکی از راهها سوء تغذیه است . اکثر آلودگی های انگلی انسان بر اثر خوردن مواد غذایی و آشامیدن آب های آلوده به مدفوع انسان ، ایجاد میشود . انگل ها خسارت اقتصادی هم به انسان وارد می سازند . اگر همزیستی را به رابطه ای که بهره مند شدن دوجانبه در موجود زنده ( صرف نظر از اثرات مفید و یا مضر یک موجود بر موجود دیگر ) بدانیم تقسیم بندی زیر می تواند مورد استفاده قرار گیرد . موجود انتقال یافته (همسفر) : این حالت به دو همزیست که صرفاً با هم مسافرت می کنند اطلاق میشود . هیچ یک از آنها وابستگی فیزیولوژیایی با دیگری ندارد . معمولاً یکی از انتقال یافته ها کوچکتر از دیگری است و یار بزرگتر ، آن را مکانیکی و خودبخود حمل میکند . برای مثال میتوان حمل باکتری ها توسط پاهای مگس یا اسپور قارچ ها روی پاهای سوسک ها را ذکر کرد . همزیستی مسالمت آمیز : در این مورد رابطه دوشریک دو طرفه است زیرا هر دو از هم بهره مند میشوند . معمولاً همزیستی مسالمت آمیز اجباری است زیرا در اکثر موارد وابستگی فیزیولوژیایی در حدی است که یکی از آنها نمی توانند بدون وجود دیگری زندگی کند. مثال بارز آن موریانه ها و تک یاخته های روده ای آنهاست . موریانه چون فاقد آنزیم سلولاز است نمی تواند رشته های سلولوزی را هضم کند ولی هزاران تک یاخته مژه دار که داخل روده موریانه زندگی می کنند آزادانه سلولاز می سازند و موریانه در سایه این آنزیم می تواند از هر مقدار چوبی که خورده است بعنوان غذا استفاده نماید . تک یاخته نیز در شرایط محیطی ثابت و امن داخل بدن موریانه که مملو از مواد غذایی و مقدار کمی اکسیژن است به زندگی ادامه می دهد . همزیستی پاک کننده نوعی دیگر از همزیستی مسالمت آمیز است که اجباری نیست و طی آن بعضی از حیوانات که پاک کنندگان نامیده می شوند ،برای همکاری با میزبان خود انگلهای خارجی ، بافت های آسیب دیده ، قارچ ها و سایر اجرام را بر می دارند . همسفره بودن : به حالتی اطلاق میشود که همزیست هم سفره از روابط خود با میزبانش بهره مند میشود، ولی میزبان از جانب شریک اش سود و زیانی نمی بیند . ارتباط بین ماهی چسبنده و ماهی های بزرگ دیگر یا لاکپشت ها از ایندسته میباشند . انگلی شدن : اگر یک همزیست عملاً به میزبانش آسیب وارد کند و به تعبیری بخرج میزبانش زندگی کند، آنگاه آنرا انگل مینامند. بنابراین انگل موجودی است که داخل یا خارج موجود دیگری بنام میزبان زندگی میکند و بدینوسیله غذا ، سواری و مسکن خود را تامین میکند ، به تولید مثل می پردازد و با میزبان رابطه متابولیکی دارد و به سلامتی میزبان آسیب وارد می سازد . راههای آسیب رساندن به میزبان متفاوت است . ممکن است اندام میزبان سوراخ شود ، بافت ها مورد تغذیه ، هضم و جذب قرار گیرد . بر اثر فرآورده های متابولیکی سمی ، میزبان مسموم شود و غذای میزبان چپاول شود . اکثر انگلها در رابطه با میزبان برای ادامه زندگی انگلی از چند روش استفاده میکنند .اگر انگل در سطح بدن میزبان زندگی کند ، انگل خارجی است و اگر داخل بدن به سر برد، انگل داخلی است .اکثر انگلها ، انگلهای اجباری اند یعنی بایستی حداقل بخشی از زندگی خود را برای بقاء و تکمیل سیر تکاملی بصورت انگلی طی کنند ولی بسیاری از انگل های اجباری دارای مرحله های آزاد زی در خارج از بدن میزبان و درون پوسته تخم بصورت نوزاد یا داخل کیست هستند . انگل های اختیاری معمولاً انگل نیستند ولی چنانچه تصادفاً خورده شوند و یا وارد زخم و سایر منافذ بدن گردند برای مدتی انگلی میشوند.اگر انگلی وارد بدن میزبانی غیر از میزبان بهنجار خود شود و یا به سطح بدنش بچسبد آنرا انگل تصادفی یا اتفاقی مینامند، مثلاً نماتودهایی که معمولاً انگل حشرات هستند ممکن است دوره کوتاهی داخل روده طیور زندگی کنند . انگل های تصادفی می توانند مدت زیادی در داخل یا خارج اندام میزبان غیر واقعی زندگی کنند. اگر انگل هایی تمام دوران بلوغ را در سطح یا داخل اندام میزبان دیگری بسر برند می توان به آنها انگل های دائمی گفت در حالیکه انگل های موقتی یا متناوب مانند مگس ها و ساس ها فقط از میزبان تغذیه کرده و سپس آنرا ترک می کنند . به انگلهای موقتی غالباً صیادان کوچک گفته می شود . گاهی ممکن است انگل میزبانش را بکشد ولی این امتیازی برای آن محسوب نمیشود . زیرا در آن صورت زندگی خودش هم به پایان میرسد . معمولاً انگل ها بخوبی با میزبان سازش یافته و آسیب های مختصری به میزبان می زنند اما برخی از انگل ها برای آنکه بالغ شوند باید ضایعات زیادی در بافت های میزبان به وجود آورند . میزبان ها : میزبان ها به چند گروه تقسیم میشوند . میزبانی که انگل بالغ در آن بوجود می آید و تولید مثل میکند میزبان نهایی نامیده میشود . میزبان واسط میزبانی است که بخشی از سیر تکاملی انگل در بدنش تکمیل میشود ولی بالغ نمیشود . اگر انگل وارد بدن میزبانی شود و بدون رشد اضافی زنده بماند و برای موجود دیگر عفونت زا باشد آن میزبان را میزبان حامل (Paratenic host) می گویند . بعضی از انگل ها می توانند فقط در یک یا دو گونه میزبان زندگی و رشد کنند . اختصاصی بودن میزبان در این انگل ها بسیار شدید است . در برخی از انگل ها این اختصاصی بودن کمتر است و عده ای دیگر بین این دو گروه قرار دارند . مثلاً کرم نواری خوک (تنیا سولیوم) فقط می تواند در انسان بالغ شود . در این صورت دارای میزبان اختصاصی مطلق است در حالیکه تریشینلا اسپیرالیس ظاهراً میتواند در هر حیوان خونگرم مهره داری بالغ شود . هر جانوری از جمله انسان اگر مبتلا به انگلی شود که بتواند آنرا به سایر افراد یا حیوانات منتقل نماید حتی اگر میزبان طبیعی آن انگل باشد به آن میزبان مخزن می گویند. چنین انسان یا حیوانی مخزن یک آلودگی مشترک برای دیگران است . (ترشینیلا در سگ و گربه) بعضی انگل ها میزبان سایر انگل هایند که به چنین حالتی هیپرپارازیتیسم می گویند . وجود پلاسمودیم در بدن پشه و نوزاد دیپلیدیوم کانینوم (سیستی سرکوئید) در داخل بدن کک . تقریباً در تمام مواردی که انگلی شدن مطرح است گونه میزبان و انگل با هم فرق دارند اگرچه استثناء هم وجود دارد . مثلاً در یکی از نماتودهای موش کرم نر در دوران بلوغ داخل رحم کرم ماده زندگی میکند و از بافتهای آن تغذیه میکند . توانایی تولید مثل انگل ها : تمام موجودات باید با موفقیت تولید مثل کنند . اکثر انگل ها بویژه انگل های داخلی با مشکلات ویژه ای روبرویند، زیرا نه تنها باید در برابر کوشش های دفاعی میزبان زنده بمانند بلکه باید در برابر خطرات تعدد میزبان ها نیز به زندگی ادامه دهند . کلیه انگل ها باید نسلی به وجود آورند که بتوانند میزبان دیگر را آلوده کند . بسیاری از انگل ها سیر تکاملی پیچیده ای دارند که با استفاده از تعدادی میزبان واسط و میزبان نهایی عملی می شود . برای تولید مثل زیاد گروههای مختلف ،روشهای مختلفی در پیش گرفته اند . مثلاً بسیاری از انگل های تک یاخته به طریق تقسیم شدن مکرر یاخته ای یا شیزوگونی تکثیر حاصل می کنند . وقتی انگل دارای دستگاه تناسلی نر و ماده است (هرمافرودیسم) شکل همسریابی حل شده است . برخی از هرمافرودیت ها از بارور کردن متقاطع استفاده می کنند . بسیاری از کرم های پهن با تولید بند بطور مداوم رونوشت هایی از دستگاه تناسلی تولید می کنندکه در آنها تولید بند از ناحیه گردن که بعد از عضو نگهدارنده یا اسکولکس قرار گرفته شروع می شود . بندها واحدهای تکراری اند که در هر یک از آنها دستگاه تولید مثل فعال نر و ماده وجود دارد . یکی دیگر از راههای افزایش قدرت حیاتی، تولید تعداد زیادی تخم است .ترماتودها در تولید مثل خود مراحل مختلفی را بوجود می آورند که هر یک از آنها نسل بعدی را تولید می کند . اگرچه در سیر تکاملی آنها ممکن است تغییرات زیادی دیده شود ولی بطور کلی می توان این مراحل را بصورت نمودار زیر نشان داد . بالغ سرکر ردی اسپوروسیست میراسیدیوم تخم میراسیدیوم که از تخم بوجود می آید از آن خارج شده داخل بدن میزبان واسط که معمولاً یک حلزون است می شود و به صورت کیسه ای که اسپوروسیست نام دارد، در می آید . در اثر جوانه زدن داخلی نوزاد مرحله دوم یا ردی به وجود می آید . یک اسپوروسیست معمولاً تعداد زیادی ردی به وجود می آورد . ردی از اسپوروسیست خارج شده به رشد خود ادامه می دهد و فعالانه از بافت ها تغذیه می کند. در داخل هر ردی تعدادی سرکر ظاهراً با پیروی کردن از همان روند تولید ردی تشکیل می شود . پراکندگی انگل در داخل میزبان : انگل های مختلف عملاً به زندگی در هر بافت ، عضو و فضای بدن عادت کرده اند. انگل هایی که در داخل بافت ها زندگی می کنند به بافت زیست (Histozoic) معروف هستند ولی آنها که در داخل روده و محوطه سایر اندامها بسر می برند، محوطه زیست (Coelozoic) نامیده می شوند . اگر انگلی وارد بدن میزبانی شود که قادر به بالغ شدن در آن نیست آنقدر سرگردان باقی می ماند تا بمیرد یا در بافت های مختلف میزبان بحال خفته درآید . (( ترماتودها Trematoda )) کرم یا هلمنت از واژه یونانی هلمنز یا هلمنتوس مشتق شده و به معنای یک کرم است . مقطع بعضی از کرمها پهن است که به آنها کرمهای پهن گفته میشود و تمام آنها در شاخه کرمهای پهن قرار داده شده اند . تره ما یا تره ماتوس به زبان یونانی به معنی سوراخ است . علت اطلاق آن به این گروه ،وجود بادکش در آنهاست. این کرمها از سطح پشتی شکمی پهن شده اند . ساختمان بندبند ندارند . بدن آنها معمولاً برگی شکل با تقارن دو طرفی و از تگومنت پوشیده شده است . کلیه اندامهای آنها در بافت پارانشیم قرار گرفته است . محوطه بطنی ندارند و لوله گوارشی آنها ناقص است . تقریباً تمامی آنها یک یا چند بادکش دارند . میزبان اصلی ترماتودها عمدتاً ماهی و بعد از آن پرندگان هستند . تعداد ترماتودهای پرندگان تقریباً سه برابر دوزیستان ، خزندگان و پستانداران است . تعدادی از ترماتودها انگل انسان و حیوانات بوده و از نظر دامپزشکی و پزشکی اهمیت زیادی دارند و تعدادی هم جزء انگل های مشترک بین انسان و حیوانات (زئونوزها) می باشند . قبل از اختراع میکروسکوپ الکترونی عقیده بر آن بود که پوشش بدن ترماتودها بافت سخت و غیر فعالی بنام کوتیکول است که فقط نقش حفاظتی دارد . بررسی های بعدی بیانگر آن بود که سطح بدن این کرمها را بافتی تشکیل داده که از نظر سوخت و ساز کاملاً فعال است و اهمیت فیزیولوژیکی زیادی برای کرمها دارد و به آن تگومنت می گویند . تگومنت علاوه بر نقش حفاظتی مشخص،وظایف دیگری مانند جذب مواد غذایی ، سنتز و ترشح مواد مختلف ، دفع و تنظیم اسمزی و وظیفه حسی را دارد . ترماتودها برای آنکه خود را به جدار اعضای میزبان بچسبانند ،اندام های ویژه ای دارند . معمولاً دو بادکش موجود است که بادکش قدامی اطراف دهان را احاطه کرده است . در اکثر آنها یک بادکش شکمی که معمولاً در ثلث قدامی سطحی شکمی قرار گرفته است، دیده میشود که گاهی به آن استابولوم گفته میشود . در گروهی از ترماتودها یک اندام چسبیدن بنام گره در عقب بادکش شکمی وجود دارد . اگر ترماتودی فقط بادکش دهانی داشته باشد منوستوم است . اگر یکی از بادکش ها در انتهای خلفی کرم وجود داشته باشد به آن آمفیستوم می گویند و اگر بادکش خلفی یا استابولوم در سایر نواحی مانند سطح شکمی باشد به آن ترماتود دیستوم می گویند . قسمت اعظم بدن کرمهای پهن از جمله ترماتودها را پارانشیم اشغال کرده است . پارانشیم توده نرمی حاوی رشته ها و انواع یاخته هاست . برخی از این یاخته ها ترشحی و عده ای دیگر محل ذخیره مواد غذایی یا مواد دفعی هستند تعدادی از آنها مقدار زیادی میتوکندری دارند که در ترمیم دخالت می کنند . در ترماتودها لوله گوارش رشد زیادی کرده و حلق و مری برجسته وجود دارد . سیستم دفعی آنها پروتونفریدی بوده و ساختمان سیستم عصبی از یک زوج عقده مغزی که توسط رابط پشت مری بهم متصل شده اند، تشکیل شده است . اکثر ترماتودها هرمافرودیت هستند،برخی از آنها خود را بارور می سازند و عده ای با بارور کردن متقاطع نسل بعدی را تولید می کنند . ( خانواده فاسیولیده Fasciolidae ) این ترماتودها بزرگ ، پهن و برگی شکل هستند . محل زندگی آنها مجاری صفرا و روده پستانداران است . دو گونه مهم این خانواده فاسیولا هپاتیکا و فاسیولا ژیگانتیکا هستند که در حیوانات و انسان بیماریزا میباشند . فاسیولا هپاتیکا به طول 30 میلی متر و رنگ آن خاکستری مایل به قهوه ای است، ولی پس از ثابت شدن در الکل به رنگ خاکستری در می آید و از نظر ظاهری شبیه برگ میباشد . بطور کلی این گونه انگل در مجرای صفراوی گوسفند ، بز ، گاو ، نشخوارکنندگان وحشی ، اسب ، الاغ ، قاطر ، خرگوش ، فیل ، خوک ، گراز ، کانگورو و انسان زندگی میکند . در میزبان های غیر اختصاصی مانند اسب و انسان ممکن است انگل در ریه ، زیر پوست و سایر اندامها جایگزین شود . فاسیولا هپاتیکا یکی از انگل های شایع نشخوارکنندگان ایران است . در استان گیلان آلودگی انسان به فاسیولا بومی است . سیر تکاملی : تخم ها همراه با صفرا وارد دوازده شده و با مدفوع خارج میشود . در 26 درجه سانتیگراد 10 تا 12 روز طول می کشد تا نوزاد بوجود آمده از تخم خارج شود که پس از آن وارد بدن حلزون بعنوان میزبان واسط میگردد. پس از طی مراحل تکاملی، سرکرها به هنگام شب از بدن حلزون خارج میشوند . میزبان نهایی معمولاً با خوردن علوفه و گیاهان آلوده به متاسرکر به انگل مبتلا میشود . گاو ممکن است در اثر نوشیدن آب های آلوده نیز مبتلا شود . 24 ساعت پس از آلودگی می توان اکثر ترماتودهای نابالغ را که از جدار روده عبور کرده و وارد محوطه بطنی شده اند، در این محوطه یافت . 4 الی 6 روز پس از آلودگی غالب آنها کپسول کبدی را مورد حمله قرار می دهند و در پارانشیم کبد به مهاجرت می پردازند . ممکن است عده ای از فاسیولاهای جوان از طریق خون به کبد وارد شوند ولی راه طبیعی از طریق محوطه بطنی است . مهاجرت در داخل کبد به مدت 5 الی 6 هفته ادامه می یابد . معمولاً 7 تا 8 هفته بعد از آلودگی، ترماتودهای جوان خود را به مجاری صفراوی اصلی رسانده و بالغ می شوند . از هفته هشتم به بعد می توان تخم فاسیولا را در مدفوع مشاهده کرد . بیماریزایی فاسیولا هپاتیکا در گوسفند و گاو یکسان نمی باشد ولی در هر دو حیوان تغییرات مرضی شامل ضربه مکانیکی ناشی از مهاجرت انگل ، ترشح مواد به اصطلاح سمی توسط آن و واکنشهای بافتی میزبان در برابر انگل است . نحوه تغذیه فاسیولای جوان و مهاجر ، خونریزی ایجاد کرده و در ادامه مهاجرتش کم خونی تولید می شود. در فاسیولیدوزیس حاد ،تجمع تعداد زیادی انگل نابالغ در کبد ، پاره شدن رگ های خونی و خونریزی شدید و ضایعات زیادی در بافت کبدی تولید میکند . بعلت کاهش سنتز آلبومین ، هیپوآلبومینی مشاهده میگردد . یکی از عوارض اضافی فرم حاد فاسولیدوزیس تورم عفونی قانقاریایی کبد یا بیماری سیاه است که در اثر رشد میکروب کلستریدیوم در کبد تولید می شود . ظاهراً این میکروب در کبد گوسفندان سالم هم وجود دارد ولی فقط در کبدهای آسیب دیده قادر به رشد می باشد . سطح کبد شبیه لانه زنبور و رشته های برجای مانده از مهاجرت نوزادان قابل رویت هستند . خونریزی کپسول شایع بوده و در صورت پاره شدن آن ،در محوطه شکمی خونابه دیده می شود . در حالت مزمن بیماری، مهمترین علامت کاهش وزن و یا کم خونی ناشی از خون ریزی میباشد . اثرات انگل برروی اشتهای دام و متابولیسم پروتئین ها و کربوهیدارت ها و مواد معدنی جذب شده می تواند موجب کاهش تولید فرآورده های دامی گردد . در گاو واکنش نسجی کبد، شدیدتر از گوسفند است .
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
سلول های بنیادین (stem cells) ومشخصات
سلول های بنیادی (stem cells) دو ویژگی اساسی یعنی توان تقسیم
و تولید سلول هایی با خواص یکسان (خود نو زایی : self-renewal)و ایجاد انواع سلولهای تمایز یافته دارند بر
اساس توان تمایز و برگشت پذیری انها سلولها را میتوان به انواع زیر تقسیم نمود :
1)همه توان (totipotent ) این سلولها میتوانند همه ی سلولها اعم از سلولهای فرد و سلول های
برون جنینی (جفت) را بسازند مانند بلاستومرهای یک جنین دو سلوای که هر سلول آن
میتواند یک فرد کامل را بسازد.
2)پرتوان (pluripotent) سلول های هستند
که میتوانند همه یا غالب سلول های بدن فرد را بسازند. مثلا سلولهای بنیادی جنینی
تحت شرایط خاص می توانند یک فرد را بسازند ولی قادر به ایجاد سلولهای برون جنینی
نیستند سلولهایی که از گنادهای جنینی( (fetus به دست می آیند و به آنها سلولهای زاینده جنینی
(Embryonic Germ
cells; EG) گفته می شودنیز جز این دسته هستند سلولهای تمایز نیافته ی کارسینومای
جنینی (Embryonal
Carcinoma Cells; EC) مشتق از
تراتوکارسینومس ها نیز پرتوان هستند. تراتوکاسینومس ها تومورهای تمایز یافته ی خوش
خیم هستند که دارای جمعیت های تمایزنیافته ی زیادی هستند. مطالعات قبلی رخداد
تراتوکارسینوما را به صمرت خود به خودی نشان داده است. این سلولها قابلیت تمایز در
محیط ازمایشگاهی و یا به صورت تشکیل تراتوکارسینوما را دارند. تک تک این سلول ها
قادر به تشکیل کلونی هستند و با تمایز می توانند مشتقات سه لایه ی زاینده (اکتودرم
مزودرم اندودرم) را به وجود اورند.
3)چند توان (multipotent) تعداد محدودی
ازانواع سلول را ایجاد می کنند (مانند سلولهای بنیادی واقع در بافتهای بزرگسالان).
به طور کلی سلول های بنیادی دارای دو منشا جنینی (embryonic) و بزرگسالان (adult) هستند. سلول های بنیادی جنینی از توده
سلولی داخلی (inner cell mass: ICM) جنین در مرحله بلاستوسیست به دست می آیند
دسته دیگر سلولهای بنیادی بزرگسالان هستند که در بسیاری از سلول های تخصص یافته
بدن از جمله مغز مغز استخوان کبد پوست لوله گوارش قرنیه و شبکیه چشم و حتی پالپ
عاج دندان یافت می شوند. در بزرگسالان در هنگام جراحت و حتی در غیاب ان به طور
مداوم این سلول ها فعال هستند. قبلا دانشمندان فکر می کردند که سلولهای بنیادی
بزرگسالان تنها سلول های همان بافت را ایجاد میکنند اما امروزه معتقدند پلاستیسیته
این سلول ها بیش از ان است و این سلولها می توانند انواع دیگری از سلول ها را نیز
بسازند. برای مثال سلول های بنیادی بزرگسالان مشتق از مغز استخوان علاوه بر انکه
می توانند سلول های خونی و ایمنی را بسازند قادرند به صورت transdifferentiation و یا تمایز مستقیم انواع دیگری
از سلولها نظیر سلول های ماهیچه اسکلتی میکرو گلیا و استروگلیا در مغز و هپاتوسیت
های کبدی را بسازند بر اساس این مشاهدات پیشنهاد شده که ممکن است این سلول هایدر
طب پیوند قابل کاربرد باشند. اما دانشمندان دیگر در این مورد شک دارند و نشان داده
اند که این سلولهای بنیادی مغز استخوان به بافت های غیر خونی کم دیده شده است
بنابراین به این سوال که ایا سلولهای بنیادی بزرگسالان سلول های پر توان حقیقی
هستند و قادر به تکثیر نامحدود در محیط کشت می باشند هنوز پاسخ مشخصی داده نشده
است سلول های بنیادی و به خصوص سلول های بنیادی جنینی در مطالعات زیست شناسی تکوینی
طب پیوند توسعه داروسازی ناهنجاری شناسی تولید موشهای ترانس ژن وknockout اهمیت دارند در اینجا به بیان نحوه تولید و
کاربرد بالقوه سلول های بنیادی جنینی پرداخته می شود
درحقیقت منشا سلول های بنیادی جنینی مشخص نیست و معلوم نیست که ایا سلول های بنیادی جنینی ٬ سلول هایی در توده سلولی بلاستوسیست هستند ویا ان که همان توده سلولی داخلی بلاستوسیست تحت شرایط ازمایشگاهی تبدیل به سلول های بنیادی جنینی می شوند. به هرحال برای اهداف تحقیقاتی تعریف یک سلول بنیادی جنینی بیش از سلول بنیادی با توان تقسیم زیاد مشتق ازجنین است که می تواند تقریبا به تمام سلول های بدن تمایزیابد. بنابراین بیان نکات با اهمیت و خاص در تعریف سلول های بنیادی جنینی ضروری است. بر اساس تعریف استین اسمیت که مطالعات زیادی بر سلول های بنیادی جنینی موش دارد مشخصات ذیل را برای تعریف سلول های بنیادی جنینی ضروری می داند.
1)از توده سلولی داخلیICM))و یا اپی بلاست بلاستوسیست مشتق شده است.(a)
2) دارای توان تقسیم متقارن نامحدود و بدون تمایز باشد و در این حال توان تمایزی را حفظ نماید( به عبارت دیگر در بلند مدت هم توان خود نوزایی داشته باشد )(a) .
3) دارای کاریوتیپ طبیعی کروموزومی بوده و این حالت را نیز حفظ نماید.
4)سلول های بنیادی جنینی پر توان بتوانند انواع سلول تمایز یافته که مشتق از سه لایه زاینده اولیه جنین (اندودرم٬ مزودرم و اکتودرم )است را به وجود اورند.
5) طی تکوین٬دارای توان ادغام در تمام بافت های جنینی باشد (سلول های بنیادی جنینی موشی به مدت طولانی در محیط آزمایشگاهی حفظ شده اند و هنوز هم پس از انکه به داخل یک جنین دیگر وارد می شوند٬می توانند هر بافتی را به وجود آورند که حاصل ان ایجاد یک جانور کایمرا است )(a,b) .
6) دارای توان تولید دودمان زاینده (germ line) که در نهایت اسپرم و تخمک را می سازند٬باشد. به عبارت دیگر قابلیت germ-line transmission را داشته باشد.
7) کلون زایی (clonogenic) به این معنی که یک سلول منفرد دارای تولید یک کلونی متشکل از سلول های با خواص ژنتیکی یکسان باشد و یا اینکه کلون ها دارای خواص مشابه سلول مبدا باشند(a) .
8) بیان فاکتور نسخه برداری Oct-4. این فاکتور٬ سبب تحریک یا مهار دسته ای از ژنها می شود که سلول های بنیادی جنینی را در حال تکثیری و غیر تمایزی نگه می دارد.
9)بتوان ان را به تکثیر و تمایز القا کرد.
10) فاقد نقطه کنترل ((checkpoint G1 باشد. سلول های بنیادی جنینی بیشتر زمانشان را در فازS (سنتزDNA) هستند. بر خلاف سلول های سوناتیکی تمایز یافته سلول های بنیادی جنینی نیازی به تحریک بیرونی برای آغاز همانند سازی DNA ندارند.
11)سلول های بنیادی جنینی غیر فعال شدن کرموزوم Xرا نشان نمی دهند. در هر سلول سوماتیک پستانداران ماده یکی از دو کروموزوم X به طور دایم غیرفعال می شود. غیر فعال شدن کروموزوم X در سلول های بنیادی جنینی روی نمی دهد.
a )این خصوصیت در سلول های انسانی نشان داده نشده است. (b این خصوصیت در سلول های بنیادی جنینی نشان داده نشده است. تمام سلول های بنیادی فوق در سلول های بنیادی جنینی موشی نشان داده شده است.
علاوه بر این سلول های بنیادی جنینی و سلول های کارسینومای جنینی همانند توده سلولی داخلی بلاستوسیست های موشی تعدادی از نشانگرهای سطحی سلول های پرتوان جنینی را نشان می دهند
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
انگل
موجود زنده ای که تمام یا قسمتی از زندکی خود را بطور موقت یا داﺌﻡ، در بیرون و یا داخل بدن موجود زندۀ دیگری می گذراند و مواد غذایی برای ادامه حیات خود را از این طریق بدست می آورد.
انگل شناسی
شاخه ای از علم بیولوژی است که بوسیلۀ آن شکا خارجی یا داخلی، سیر تکاملی (سیکل زندگی) و راه انتقال انگل به انسان و یا حیوان مورد مطالعه قرار می گیرد.
میزبان
موجود زنده ای است که مواد غذایی و یا محل زندگی را برای انگل مهیا می کند و معمولاً بزرگتر از انگل است.
ناقل
موجود زنده ای است که باعث انتقال انگل به میزبان می شود.
انواع ناقل ها
الف) ناقل مکانیکی (فیزیکی)
ناقلی است که باعث انتقال انگل شده، بدون اینکه هیچ گونه تغییری بر روی انگل صورت گیرد مثل مگس خانگی.
ب) ناقل بیولوژیکی
ناقلی است که باعث انتقال انگل شده و لازمه این انتقال تغییر، رشد و تکثیری است که روی انگل صورت می گیرد مثل پشه آنوفل.
انواع انگل ها از نظر محل زندگی
الف) انگل های خارجی (سطح بدن)
انگل هایی هستند که بر روی سطح بدن میزبان زندگی می کنند مثل شپش، ساس و ...
ب) انگل های داخلی (داخل بدن)
انگل هایی هستند که داخل بدن انسان و یا حیوان زندگی می کنند.
انواع انگل ها از نظر نوع زندگی
الف) با زندگی اختیاری
انگل هایی هستتند که در هیچ دوره ای از زندگی خود به میزبان متکی نبوده ولی می توانند هم به صورت آزاد و هم به صورت انگلی زندگی کنند مثل نگلریا
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
توكسوپلاسما يك انگل كوچك درون سلولي است كه بيشترين خطر آن انتقال از مادر به جنين است و ميتواند باعث ناهنجاريهاي مختلف چشمي و مغزي در نوزاد شود.ميزبان اصلي انگل توكسوپلاسما گربه است كه قسمت اصلي زندگي انگل كه دوره جنسي انگل و ايجاد تخم است در بدن او صورت ميگيرد.سپس تخمها از مدفوع گربه دفع ميشوند و به ميزبانهاي واسط ميرسند.
گربه آلوده هر روز 100 ميليون انگل را دفع مينمايد كه در شرايط مساعد تا سالها در خاك زنده باقي ميمانند. انسانها از دو راه آلوده به انگل ميشوند؛ راه اول خوردن مواد غذايي است كه با مدفوع گربه آلوده شدهاند و به اين ترتيب به صورت مستقيم تخمها به بدن انسان وارد ميشوند و راه دوم اين است كه يك حيوان مثل گوسفند تخم هاي انگل را بخورد و انگل در ماهيچه يا مغز گوسفند كيست تشكيل دهد و انسان با خوردن گوشت نيم پز كه هنوز كيستهاي سالم توكسوپلاسما دارند، آلوده ميشود.
به گزارش جام جم آنلاين در افراد عادي كه ايمني كاملي دارند عفونت توكسوپلاسما بيعلامت و محدود است و تا زماني كه ايمني بدن مخدوش نشده باشد مشكل برايشان ايجاد نميشود. در افرادي كه دچار نقص ايمني ميشوند مثل بيماران مبتلا به ايدز يا كساني كه به خاطر سرطان، شيمي درماني ميشوند انگل موجود در بدن دوباره فعال ميشود و ايجاد عفونت شديد ميكند. اين عفونت به صورت التهاب مغز يا انسفاليت كه با تشنج، كاهش سطح هوشياري و سردرد شديد تظاهر ميكند خود را نشان ميدهد و بسيار شديد و خطرناك است.مهمترين نوع عفونت انسانها با انگل توكسوپلاسما عفونت مادران باردار است. اگر در فاصله 6 ماه قبل از بارداري خانمي آلوده به انگل توكسوپلاسما شود و بيماري بهبود يابد ديگر مستعد دريافت عفونت در دوران بارداري نيست و به اين ترتيب هيچ خطري نوزاد او را تهديد نميكند. آن چه باعث خطر ميشود كسب عفونت مادر در دوره بارداري است كه باعث سرايت انگل به نوزاد ميشود.در مجموع يك سوم مادراني كه در دوران بارداري مبتلا به توكسوپلاسما ميشوند، باعث عفونت جنين خواهند شد. عفونت مادر در چند ماه قبل از لقاح نيز احتمال سرايت به جنين را خواهد داشت.جنينهايي كه مادرانشان در اوايل بارداري دچار عفونت ميشوند، بيماري خيلي شديد مغزي و چشمي خواهند داشت و بسياري از آنان قبل از تولد ميميرند، ولي جنينهايي كه در ماههاي آخر بارداري مادرشان آلوده شده باشند عموما سالم به دنيا ميآيند، ولي ممكن است دچار مشكلات ذهني، تشنج و بيماريهاي مغزيموضوعات مرتبط: پارازيتولوژي

مفهوم رنگ مدفوع در تشخیص بیماریها
رنگ
غیرطبیعی مدفوع میتواند در اثر مصرف یک مادهغذایی خاص یا مکمل غذایی
ایجاد شود اما میتواند نشانه یک مشکل سلامتی نیز باشد. در این مقاله
مفهوم رنگهای مختلف مدفوع و علت احتمالی آن را به اطلاعتان میرسانیم.
ویژگیهای یک مدفوع نرمال
* رنگ آن باید قهوهای کمرنگ تا پررنگ باشد.
* غلظت آن باید مثل خمیردندان باشد.
* طول آن باید بین 20-10 سانتیمتر باشد.
* باید بدون فشار و درد از بدن خارج شود.
* باید بهآرامی وارد چاه دستشویی شود.
مدفوع نرمال چهرنگی است؟
رنگ
مدفوع معمولاً قهوهای است و خیلیها وقتی رنگ مدفوعشان تغییر میکند
نگران و کنجکاو میشوند. بیشتر این تغییرات معنی خاصی ندارند اما بعضی از
تغییرات مخصوصاً اگر تغییرات مداوم باشد و فقط در یکمرتبه دفع دیده نشود،
میتواند حائز اهمیت باشد.
چه چیز باعث رنگ عادی مدفوع میشود؟
رنگ
مدفوع معمولاً بهخاطر وجود صفرا، مخصوصاً بیلیرابین موجود در آن است.
بیلیرابین از هموگلوبین پس از ترشح هموگلوبین از گلوبولهای قرمز خون در
طول تخریب آنها که بخشی نرمال از جایگزین شدن گلوبولهای قرمز در خون است،
تولید میشود. هموگلوبین ترشح شده از نظر شیمیایی تغییر یافته و توسط کبد
از خون جدا میشود. در کبد هموگلوبین تغییر یافته که بیلیرابین نامیده
میشود به موادشیمیایی دیگر میچسبد و از سلولهای کبدی به صفرا ترشح
میشود. برحسب میزان غلظت بیلیرابین، رنگ صفرا از سیاه به زرد کمرنگ
تغییر میکند.
چطور تغییر رنگ بیلیرابین بر رنگ مدفوع تاثیر میگذارد؟
صفرا
از مجراهای صفراوی (و مثانه) به درون رودهها حرکت میکند. با حرکت آن در
رودهها، قسمتی از آن تحت تغییرات شیمیایی دیگر قرار گرفته و برخی از این
تغییرات بر رنگ مدفوع تاثیر میگذارند. این تغییرات عمدتاً به سرعت گذشتن
محتوی روده از رودهها بستگی دارد.
اگر محتوی روده با سرعت طبیعی
حرکت کنند، رنگ مدفوع قهوهای کمرنگ تا پررنگ میشود. اگر محتوی روده سرعت
بالاتری داشته باشد، تغییرات شیمیایی بیلیرابین یا فقدان آنها موجب سبز
شدن مدفوع میشود. این بهخودیخود تغییر رنگ مهمی نیست. اگر در مدفوع هیچ
بیلیرابین وجود نداشته باشد، رنگ آن خاکستری میشود که تغییر رنگ مهمی
است چون نشان میدهد جریان صفرا به روده قطع شده است. متداولترین دلیل
انسداد، وجود تومر در مجرای صفرا یا پانکراس است.
چطور خونریزی روده بر رنگ مدفوع تاثیر میگذارد؟
یک
فرایند درونی مهم که میتواند بر رنگ مدفوع تاثیر داشته باشد، خونریزی
رودههاست. بهخاطر تغییرات شیمیایی هموگلوبین در خون که تاقسمتی بهخاطر
عمل آنزیمهای روده ایجاد میشود، مخصوصاً اگر خونریزی خیلی سریع باشد و
میزان بالایی هموگلوبین در رودهها وجود داشته باشد، رنگ مدفوع ممکن است
سیاه شود. تغییر رنگ مدفوع به سیاه درصورتی که خونریزی در بالای روده
افتاق بیفتد هم ایجاد میشود زیرا با گذشتن خون در طول رودهها، زمان
بیشتری برای تغییر شیمیایی هموگلوبین وجود دارد.
مدفوعی که بهخاطر
خونریزی رنگ آن سیاه شده باشد، بسیار چسبناک بوده و بوی بدی هم دارد. این
وجه تمایز مدفوع سیاهی که در نتیجه خونریزی روده ایجاد شده باشد و مدفوع
سیاهی که بهخاطر مصرف آهن یا داروهای حاوی بیسموت ایجاد میشود است.
ازطرفدیگر،
خونریزی که در پایین رودهها ایجاد شود، مخصوصاً در روده بزرگ، معمولاً
باعث قرمز شدن رنگ مدفوع میشود چون زمان کمتری برای تغییرات شیمیایی
هموگلوبین وجود دارد.
چه چیزهای دیگری موجب تغییر رنگ مدفوع میشود؟
یک
فرایند داخلی دیگر که می تواند موجب تغییر رنگ مدفوع شود اما شیوع کمتری
نسبت به خونریزی دارد، بیماری لوزالمعده است. لوزالمعده آنزیمهایی را به
درون رودهها ترشح میکند که به هضم چربی، پروتئین و کربوهیدرات کمک
میکند. وقتی آنزیمهای لوزالمعده در روده وجود نداشته باشد، چربی بهطور
کامل هضم نمیشود. اگر محتوی چربی هضمنشده به اندازه کافی زیاد باشد،
مدفوع زردرنگ میشود. این مدفوع چرب و بدبو نیز خواهد بود. متداولترین
بیماری لوزالمعده که موجب این مشکل میشود تومرهای لوزالمعده هستند که
مجرای لوزالمعده را که آنزیمها از آن به روده میرسند، مسدود میکند و
همچنین پانکراتیت مزمن که اسیبی است که معمولاً بهخاطر مصرف زیاد از حد
الکل ایجاد میشود و توانایی لوزالمعده برای ساخت آنزیم را مختل میکند.
اگر در مدفوع هم خون و هم چربی هضمنشده وجود داشته باشد، رنگ مدفوع
نقرهای میشود.
مواد هضمشده زیادی میتواند رنگ مدفوع را تغییر
دهد. مثلاً آهن و داروهای حاوی بیسموت رنگ مدفوع را سیاه میکنند. چغندر و
برخی از سبزیجات قرمزرنگ و میوهها میتوانند موجب قرمز شدن رنگ مدفوع
شوند. رنگهای غذایی که برای رنگ کردن موادغذایی استفاده میشوند هم موجب
رنگدار شدن مدفوع میشوند.
جدول رنگ مدفوع
|
رنگ مدفوع |
مفهوم |
مشکل یا علت احتمالی |
|
قهوهای روشن تا متوسط |
نرمال |
نرمال |
|
قهوهای خیلی روشن |
چربی زیاد در بدن، مشکل کبد یا یبوست |
کمبود فیبر در بدن |
|
سیاه |
زخم دئودنوم، خونریزی داخلی در بخش بالایی دستگاه گوارش، مثل مری، معده و بخش ابتدایی روده کوچک |
مصرف مکملهای آهن، میزان بالای زیتون، شیرین بیان، تمشک آبی، مصرف بالای الکل، جریان نامناسب خون در رودهها و ناهنجاری عروق. |
|
قرمز تیره |
خونریزی داخلی بخش پایینی دستگاه گوارش، بواسیر داخلی، شقاق مقعد، پلیپ روده بزرگ، دیورتیکولیت یا سرطان روده بزرگ |
خونریزی داخلی موجب تراوش به روده بزرگ و مخلوط شدن با خون میشود. |
|
قرمز روشن |
بواسیر، اختلالات دستگاه گوارش، سرطان روده بزرگ |
مصرف غذاهایی که حاوی میزان بالایی رنگ قرمز باشد مثل شیرین بیان، آنبات و سایر مواد غذایی که با رنگ مصنوعی ساخته میشوند. کلیه علل مربوط به رنگ مدفوع قرمز تیره و سیاه |
|
نارنجی |
اختلال کیسه صفرا، زمان انتقال سریع |
اختلال کیسه صفرا، زمان انتقال سریع، مصرف داروها یا مواد غذایی مثل هویج و اسفناچ که حاوی بتاکاروتین هستند، آنتاسیدهایی که حاوی هیدروکسید آلومینیوم هستند و مواد غذایی که به طور مصنوعی سنتز میشوند. |
|
زرد |
سندرم گیلبرت، سوء جذب، جیادردیاسیس و سرطان لوزالمعده |
سندرم گیلبرت موجب فراوری ضعیف گلوبولهای قرمز خون میشود، سوءجذب چربیها آن را به رودهبزرگ میرساند که در آنجا با مدفوع مخلوط می شود؛ در جیاردیاسیس، پروتوزون ها موجب اسهال میشوند. |
|
سبز تیره |
مصرف سبزیجات سبز رنگ مثل اسفناچ، سرعت انتقال سریع، سندرم روده تحریک پذیر، کولیت اولسراتیو و بیماری سلیاک |
مصرف سبزیجات سبز برگدار، موادغذایی با ادویه لیمو، مکمل آهن، مکملهای ویتامین که حاوی کلوروفیل باشند یا غذاهایی که حاوی رنگ خوراکی سبز باشند مثل ژله. |
|
خاکستری |
سوءجذب |
انسداد جریان صفرا از کیسهصفرا به روده. محتملترین علت وجود تومر در مجرای صفرا یا لوزالمعده است. |
|
خاکی |
سوء جذب هپاتیت، اختلالات کیسه صفرا |
هپاتیت و مشکلات کیسهصفرا جریان صفرا به خارج کبد را مختل میکند و درنتیجه مدفوع سنگ مانند میشود |
موضوعات مرتبط: پارازيتولوژي
● نشانههای کرمک:
بهترین نشانه، خارش شبانه مقعد و بیخوابی است که در اثر مهاجرت کرم ماده
بارور از سوراخ نشیمنگاه به بیرون آشکار میشود. در نتیجه بیرون آمدن کرم
و جنب و جوش آن در ناحیه نشیمنگاه، تحریک و خارش پدید میآید.خارش معمولی
خیلی شدید بوده و هنگام شب بیشتر میشود.
خارش شبانه باعث بیخوابی کودک شده، در اثر آن پیامدهای عصبی مانند خستگی، دندان قروچه شبانه، بیقراری و عصبانیت روزانه روی میدهد. در دختر بچهها گاهی کرم به ناحیه شرمگاهی هم مهاجرت کرده و باعث خارش شدیدآن ناحیه میشود.
● افراد در معرض خطر برا ی بیماری کرمک :
آلودگی به انگل معمولاً در بین افراد خانواده های پر جمعیت ، مراکز شبانه
روزی ، محل نگهداری اطفال ، آسایشگاههای بیماران روانی بسیار شایع بوده
است که سرایت عفونت معمولاً از راه مقعد به دهان در اثر خاراندن مقعد و یا
از طریق وسایل آلوده و لباسهای آلوده و فضای اتاق ها و توالتها می باشد .
· کرمک در هر سنی از نوزادی گرفته تا پیری ممکن است دیده شود ولی در سنین پیش دبستانی و دبستانی شایعتر است.
· کرمک شایعترین عفونت انگلی انسان بوده و گسترش جغرافیایی آن بسیار وسیع است . در کل، عفونت در نواحی معتدل و سرد شایعتر است.
· کرمک تقریبا در تمامینواحی ایران گسترش دارد
راه سرایت
عفونت معمولاً در دو مرحله رخ می هد :
تخم انگل ابتدا از اطراف مقعد به لباسها و رختخواب و اسباب بازیها منتقل می شود ، تخم های منتقل شده اغلب از طریق دستها وارد دهان دیگر بچه ها شده و بلعیده می شوند .
تخم انگل همچنین می تواند در هوا پراکنده شده و توسط دیگر افراد خورده شود . همچنین بچه ها ممکن است با انتقال تخم ها از اطراف مقعد به دهانشان مجدداً خود را آلوده کنند .
کرم ها در انتهای روده بالغ می شوند . کرم ماده در شب بطرف مقعد حرکت می کند و در چین های پوستی اطراف مقعد تخم گذاری می کند . تخم ها در یک ماده ژلاتینی و چسبناک قرار دارند . این ماده و حرکات کرم مادر باعث خارش می شوند .
موضوعات مرتبط: پارازيتولوژي
ادامه مطلب
پلاسموديوم ويواكس ( P. vivax )
پلاسموديوم فالسيپارم ( P. falciparum )
پلاسموديوم مالاريه ( P. malariae )
پلاسموديوم اووال ( P. ovale )
در زير جايگاه جنس پلاسموديوم در رده بندي جانوري نشان داده شده است.
سلسله: Kingdom: Animalia
شاخه: Phylum: Apicomplixa
زير شاخه: Sub-Phylum: Sporozoa
رده: Class: porozoea
زيررده: Sub-Class: Coccidia
راسته: Order: Eucoccidiida
زير راسته: Sub-Order: Heamosporina
خانواده: Family: Plasmodiidae
جنس: Genus: Plasmodium
3 گونه از پلاسموديوم ها ( ويواكس ، مالاريه ، اووال ) ممكن است بيماري شديدي ايجاد كنند ولي بندرت كشنده هستند . پلاسموديوم فالسيپارم بيماري پيشرونده و بسيار خطرناكي ايجاد مي كند كه غالبا در صورت عدم درمان در عرض چند روز منجر به بيهوشي و مرگ مي گردد. بعضي از گونه ها يا انسان را آلوده نمي كنند يا بصورت تجربي و تصادفي انسان به آنها آلوده مي شود. براي مثال ميتوان انسان را بصورت تجربي با P.cynomolgy كه ميمون هاي خاور دور را آلوده مي كند ، آلوده نمود ، اتفاقي كه در شرايط طبيعي بسيار نادر مي باشد. همچنين آلودگی با P.pnowlesi را در انسان به به طريق تجربي جهت مالاريا تراپي بكار برده اند. گونه هاي انساني هم معمولا حيوانات را آلوده نمي سازد ولي بطور تجربي مي توان ميمون را مبتلا به پلاسموديوم انساني نمود، براي مثال ميمون Owl Monkey را در صورت برداشتن طحال ( Splenectomy ) مي توانيم به مالارياي انساني با نوع شديد مبتلا كنيم و در صورت ابتلاء قابليت انتقال مالاريا به ميمونهاي سالم داراي طحال را دارا مي باشد . بيشتر بررسيهاي انتقالي و آزمايشات بر روي حيوانات بخصوص جوندگان و با P.berghei انجام ميشود.
موضوعات مرتبط: پارازيتولوژي
.: Weblog Themes By Pichak :.

 تخم ها : تخم های
تخم ها : تخم های




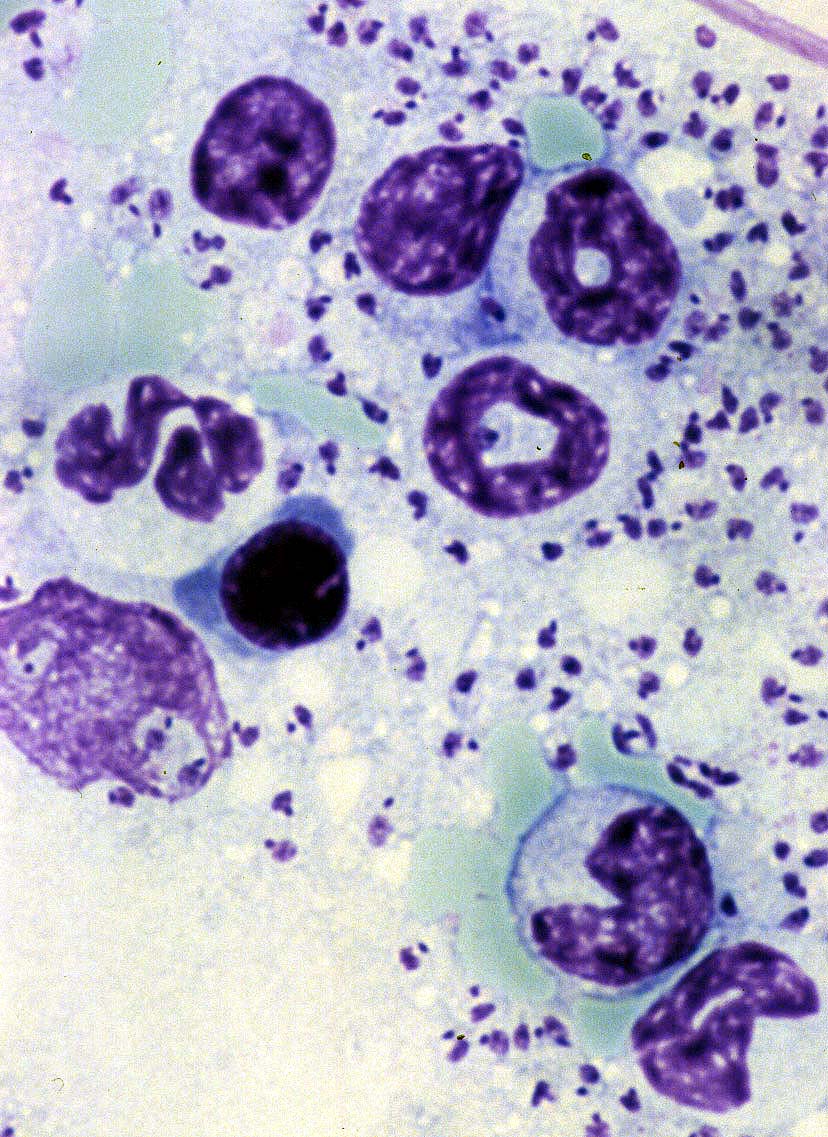
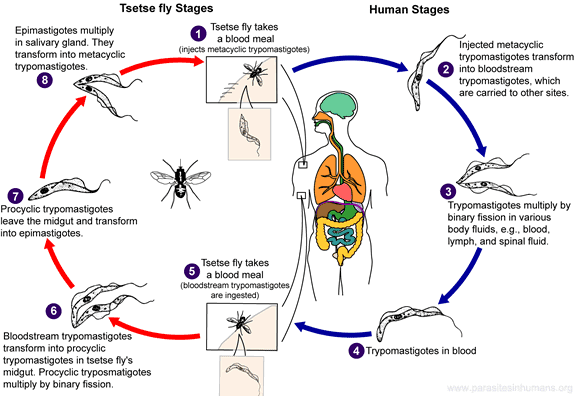 g
g